Р.Н. Трушкин, Н.В. Морозов, П.Т. Сурков, А.Е. Лубенников, Т.К. Исаев
ГБУЗ Городская Клиническая Больница № 52 Департамента здравоохранения г. Москвы, Россия, 123182, ул. Пехотная, д. 3
Традиционно радикальная нефруретерэктомия является золотым стандартом лечения образований верхних мочевыводящих путей большого объема с нормально-функционирующей контралатеральной почкой. За последние десятилетие роль малоинвазивного органосохраняющего оперативного лечения уротелиального рака верхних мочевых путей приобрела большую популярность ввиду развития хирургии с использованием лазера, а также малой травматичности эндоскопического оперативного пособия. Основная цель эндоскопического вмешательства – сохранение функции почек, достижение онкологической эффективности лечения аналогично результатам радикального оперативного лечения. Уретероскопия на сегодняшний день используется не только для диагностики, но и в качестве хирургического лечения неинвазивных уротелиальных карцином мочеточника и собирательной системы почки. Перкутанный доступ является более предпочтительным по сравнению с уретероскопией в случае более крупных образований и при расположении опухоли в нижней группе чашечек собирательной системы почки. Также стоит отметить, что перкутанный доступ обеспечивает возможность последующего антеградного проведения химио – (Митомицин С) или иммуно (БЦЖ) – терапии.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Пациент У., 80 лет, в июне 2019 года госпитализирован в отделение урологии ГКБ № 52 в связи с болью в поясничной области справа, эпизодическим повышением температуры тела до субфебрильных значений. Из анамнеза известно, что в 2012 году больному в связи с мышечно-инвазивным уротелиальным раком мочевого пузыря выполнена цистпростатвезикулэктомия с кишечной илеопластикой по Брикеру. В дальнейшем пациент наблюдался у врача-онколога по месту жительства, дополнительного химиолучевого лечения не проводилось. В 2016 году при контрольном обследовании выявлена опухоль лоханки левой почки, в связи с чем выполнена лапароскопическая нефруретерэктомия с частичной резекцией илеокондуита. По данным гистологического заключения мышечно-инвазивная уротелиальная карцинома лоханки. Все хирургические этапы лечения ранее проводились в ГКБ № 52
При поступлении в стационар больному проведено комплексное обследование. По данным мультиспиральной компьютерной томографии (МСКТ) диагностирована опухоль лоханки единственно функционирующей правой почки размерами 36х17х32мм, конкременты нижней группы чашечек плотностью до 300HU (общий размер около 23х13х20мм (рис. 1 (А, Б)).
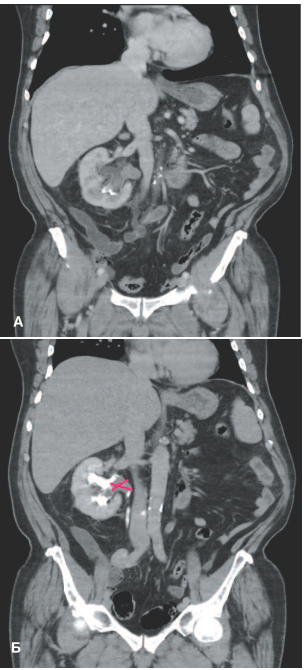
Рис. 1. (А, Б). Пациент У., 80 лет. МСКТ мочевыводящей системы: А – нативное изображение – отмечается наличие конкрементов в нижней группе чашечек Б – изображение с внутривенным контрастированием – стрелками указано образование, располагающееся в ЛМС почки
Fig. 1.(A, B) Patient U., 80 years old. MSCT of the urinary system: A – native image – the presence of calculi in the lower group of calyces. B – image with intravenous contrasting – arrows indicate the formation located in the LMS of the kidney
В биохимическом анализе крови выявлено повышение креатинина крови до 188 мкмоль/л, снижение скорости клубочковой фильтрации (СКФ) до 28 мл/мин, что свидетельствует о наличии у больного хронической почечной недостаточности (ХПН) 4 стадии. Сопутствующие заболевания: ишемическая болезнь сердца, гипертоническая болезнь 3ст. 3ст. риск ССО 4
Техника оперативного вмешательства Под эпидуральной анестезией, под ультразвуковым и и рентген-наведением ниже XII ребра по задней подмышечной линии выполнена пункция полостной системы правой почки через нижнюю группу чашечек. Получена моча соломенно-желтого цвета. Установлены гидрофильные проводники .038” roadrunner 2 шт. Выполнено бужирование свищевого хода до № 24 Fr, установлена страховая струна, по свищевому ходу проведен резектоскоп Karl Storz № 26 Ch. Визуализированы множественные конкременты серого цвета в нижней группе чашечек, которые эвакуированы током жидкости через тубус резектоскопа. В лоханке диагностирована крупная ворсинчатая опухоль на широком основании, распространяющаяся в в/3 правого мочеточника. Произведена электрорезекция стенок лоханки с основанием опухоли до мышечного слоя в монополярном режиме 60W при помощи петлевого и шарикового электрода. Опухоль извлечена через тубус резектоскопа. Гемостаз электрокоагуляцией. Осмотрена лоханка и нижняя группа чашечек, дополнительных патологических образований не обнаружено (рис. 2 А,Б). Операция завершена установкой 2-х нефростомических дренажей, один, pig tail – 10 Ch, второй – 20 Ch. При антеградном контрастировании затеков контрастного вещества за пределы чашечно-лоханочной системы не выявлено.
Рис. 2. Ультразвуковое доплеровское исследование
Fig. 2. Ultrasonic Doppler study
На 1-е и 6-е сутки послеоперационного периода больному выполнено антеградное введение Митомицина С (20 мг). На 4-е сутки пациенту выполнена повторная нефроскопия. Данных за наличие дополнительных образований в чашечно-лоханочной системе правой почки не получено. На 5-е сутки больному выполнена антеградная пиелоуретерография, по данным которой проходимость пиелоуретерального сегмента удовлетворительная (рис. 3), сброс контрастного вещества в илеокондуит своевременный.
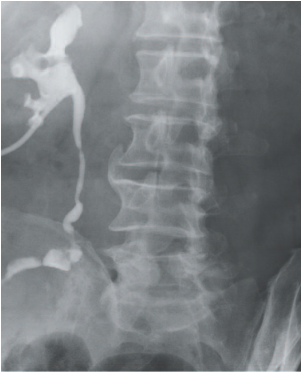
Рис. 3 Пациент У., 80 лет. Антеградная пиелоуретерография
Fig. 3. Patient U., 80 years old. Antegrade pyeloureterography
Нефростомические дренажи удалены на 6-7-е сутки, пациент выписан из отделения под наблюдение врача-онколога по месту жительства без прогрессирования ХПН (креатинин 154 мкмоль/л).
ОБСУЖДЕНИЕ
На сегодняшний день показаниями к малоинвазивному лечению уротелиальной карциномы верхних мочевых путей являются: наличие опухолевого образования небольших размеров в одной почке, билатеральное опухолевое поражение при малых размерах образований, хроническая почечная недостаточность [1].
По данным литературы у 20 – 40% пациентов, перенесших малоинвазивное оперативное лечение, в течение периода наблюдения от 3-х до 6-ти лет отмечено прогрессирование процесса, что потребовало выполнения нефруретерэктомии [1-3]. Также необходимо отметить, что имплантационное метастазирование из зоны доступа при перкутанной электрорезекции опухоли лоханки является возможным потенциальным недостатком методики, хотя достоверных данных об этом не получено [4].
Следует отметить, что до настоящего времени крупных рандомизированных исследований по сравнительной оценке органосохраняющей методики лечения уротелиальной карциномы верхних мочевых путей с «золотым стандартом» лечения опубликовано не было. Вместе с тем в литературе описывается множество случаев эндоскопического подхода при лечеуказанного онкологического заболевания высоким уровнем онкологической результативности лечения при сохраненной контралатеральной почке [4–10].
ЗАКЛЮЧЕНИЕ
Таким образом, у больных уротелиальным раком верхних мочевых путей на фоне хронической почечной недостаточности на первом этапе лечения целесообразно выполнение органосохраняющего малоинвазивного оперативного пособия (перкутанная электрорезекция, уретерорезектоскопия) с последующим мультимодальным лечением (внутриполостная химиотерапия, БЦЖ-терапия). В случае неэффективности проводимого лечения необходимо решение вопроса о нефруретерэктомии. Стоит отметить, что в вышеупомянутом клиническом случае малоинвазивное лечение помогло избежать перевода пациента 80 лет в ренопривное состояние с последующим лечением программным гемодиализом.
ЛИТЕРАТУРА
- Samson P, Smith A, Hoenig D, Okeke Z. Endoscopic Management of upper urinary tract urothelial carcinoma. J of endourology 2018; 32 (1): 10-16. http://doi.org/10.1089/end.2018.0036
- Krambeck AE, Thompson RH, Lohse CM, Patterson DE, Elliott DS, Blute ML. Imperative indications for conservative management of upper tract transitional cell carcinoma. J Urol 2007;178(3 Pt 1):792–796; discussion 796–797. doi: 10.1016/ j.juro.2007.05.056
- Gadzinski AJ, Roberts WW, Faerber GJ, Wolf JS Jr. Longterm outcomes of nephroureterectomy versus endoscopic management for upper tract urothelial carcinoma. J Urol 2010;183:2148–2153. doi: 10.1016/j.juro.2010.02.005
- Cutress ML, Stewart GD, Zakikhani P, Phipps S, Thomas BG, Tolley DA. Ureteroscopic and percutaneous management of upper tract urothelial carcinoma (UTUC): Systematic review. BJU Int 2012;110:614–628. doi: 10.1111/j.1464-410X.2012.11068.x.
- Rastinehad AR, Ost MC, Vanderbrink BA, Greenberg KL, ElHakim A, Marcovich R, et al. A 20-year experience with percutaneous resection of upper tract transitional carcinoma: Is there an oncologic benefit with adjuvant Bacillus Calmette Gue´rin therapy? Urology 2009;73:27–31. doi: 10.1016/j.urology.2008.06.026
- Simhan J, Smaldone MC, Egleston BL. Nephronsparing management vs radical nephroureterectomy for lowor moderate-grade, low-stage upper tract urothelial carcinoma. BJU Int 2014;114:216–220. doi: 10.1111/bju.12341
- Motamedinia P, Keheila M, Leavitt DA, Rastinehad AR, Okeke Z, Smith AD. The expanded use of percutaneous resection for upper tract urothelial carcinoma: A 30-year comprehensive experience. J Endourol 2016; 30:262–267. doi: 10.1089/end.2015.0248
- Leavitt DA, Theckumparampil N, Moreira DM, Elsamra SE, Waingankar N, Hoenig DM, et al. Continuing aspirin therapy during percutaneous nephrolithotomy: Unsafe or under-utilized? J Endourol 2014;28:1399–1403. doi: 10.1089/end.2014.0235
- Bus MT, de Bruin DM, Faber DJ. Optical diagnostics for upper urinary tract urothelial cancer: Technology, thresholds,and clinical applications. J Endourol 2015;29:113– 123 doi: 10.1089/end.2014.0551
- Metcalfe M, Wagenheim G, Xiao L. Induction and maintenance adjuvant mitomycin C topical therapy for upper tract urothelial carcinoma: Tolerability and intermediate term outcomes. J Endourol 2017;31:946–953. doi: 10.1089/end.2016.0871
Статья опубликована в журнале "Экспериментальная и клиническая урология" №4 2019, стр. 126-129











Комментарии