Комяков Б.К., Гулиев Б.Г., Алиев Р.В.
Кафедра урологии Северо-Западного государственного медицинского университета имени И.И. Мечникова, Санкт-Петербург Адрес: Пискаревский пр., д.47, пав. 14, тел. 8 (812) 543-00-25 Эл.почта: komyakovbk@mail.ru
Введение. Гидронефроз вследствие сужения пиелоуретерального сегмента (ПУС) является одним из частых обструктивных поражений верхних мочевых путей. В течение длительного времени открытая пиелопластика оставалась основным методом хирургической коррекции данного состояния. За последнее десятилетие ведущие клиники, активно занимающиеся эндовидеохирургическим лечением урологических заболеваний, продемонстрировали высокую эффективность лапароскопической пиелопластики (ЛП) [1 – 4]. При сочетании обструкции ПУС с камнями полостной системы наряду с лапароскопической резекцией ПУС необходимо выполнить их удаление. У больных с множественными камнями почечных чашечек возникают технические трудности при этом. Оптимальным, на наш взглыд, является выполнение интраоперационной нефроскопии, позволяющей осмотреть всю полостную систему почки и извлечь камни даже из труднодоступных чашечек [5 – 7].
Все авторы, выполняющие лапароскопическую пиелолитотомию с пиелопластикой, для осмотра чашечно-лоханочной системы (ЧЛС) почки использовали гибкий уретроскоп [6, 8, 9]. Некоторые из них выполняли нефроскопию, используя инсуфляцию газом СО2, а не ирригацию жидкостью [8, 9]. Гибким уретроскопом из-за его недостаточной жесткости сложно управлять в брюшной полости, а диаметр уретроскопа составляет более 15 Шр, что не позволяет проводить его через тонкие троакары, применяемые во время ЛП. В литературе мы не нашли публикаций о результатах использования жестких уретероскопов для выполнения интраоперационной пиелокаликоскопии при ЛП с пиелолитотомией. Данную методику мы успешно применили у 14 больных с обструкцией ПУС в сочетании с камнями полостной системы почки
Материалы и методы: Лапароскопическая пластика ПУС выполнена 96 больным, среди них мужчин было 42, женщин – 54. Возраст больных 20 64 года, средний возраст 30,4 ± 4,8 лет. ЛП справа произведена у 52 больных, слева – у 44
Всем больным проводили стандартное обследование, включавшее экскреторную урографию, ультразвуковое исследование и компьютерную томографию почек, динамическую сцинтиграфию и общую лабораторную диагностику. Операцию выполняли трансперитонеальным доступом в положении больного на боку. Первый троакар 11 мм устанавливали в области пупка, производили инсуфляцию брюшной полости до 12 мм рт. столба и диагностическую лапароскопию. Под визуальным контролем по подключичной линии устанавливали два троакара 6 мм в подвздошной области и ниже реберной дуги, а при необходимости проводили четвертый троакар 6 мм по задней аксиллярной линии. У 80 (83,3%) больных выполняли инцизию брюшины по линии Тольда, мобилизовывали толстую кишку, отводили ее медиально и забрюшинно идентифицировали мочеточник, выделяли его верхнюю треть, ПУС и лоханку. У 16 (16,7%) больных с гидронефрозом слева с незначительной жировой клетчаткой операцию выполняли доступом через брыжейку нисходящей толстой кишки. Во всех случаях проводили полную резекцию ПУС со спатуляцией мочеточника. Пиелоуретероанастомоз создавали узловыми или непрерывным викриловым швом (викрил 4/0). Антевазальная пластика пиелоуретерального сегмента произведена 38 (39,6%) больным.
У 14 (14,6%) пациентов также удалены камни из полостной системы почки. После резекции ПУС жестким уретероскопом 10Шр выполняли пиелокаликоскопию, что облегчало удаление камней из чашечек. Для снижения травмы ЧЛС осмотр каждой группы чашечек осуществляли из троакара, расположенного напротив исследуемой чашки. Так для осмотра нижней группы чашечек уретероскоп проводили через краниально расположенный троакар, для средней группы чашечек – через троакар в области пупка, а для осмотра верхней группы чашечек использовали троакар в подвздошной области. Чаще всего камни располагались в лоханке и нижней чашечке. Из лоханки их обычно удаляли с помощью лапароскопического зажима. При осмотре чашечки использовали ирригацию физиологическим раствором, камни извлекали петлей Дормиа или уретероскопическими щипцами. В течение всего времени ирригации функционировал отсосный аппарат, что исключало избыточное попадание вводимой жидкости в брюшную полость. После удаления всех камней на стенте формировали пиелоуретероанастомоз. Перед ушиванием лоханки промывали полостную систему почки раствором антисептика, удаляли сгустки крови. В зону сформированного анастомоза устанавливали дренаж. В послеоперационном периоде проводили антибактериальную и симптоматическую терапиюя. После удаления дренажа больных выписывали на амбулаторное лечение. Стент удаляли амбулаторно через 3 – 4 недели, в динамике выполняли экскреторную урографию и ультразвуковое исследование почек.
Результаты: Интраи послеоперационных осложнений, требующих конверсию в открытую операцию, не было. Подтекание мочи по дренажу отмечали у 4 (4,2%) из 96 пациентов, которое самостоятельно прекратилось в 3 случаях. Одному пациенту выполнена повторная лапароскопия и ушивание дефекта анастомоза. Данные случаи имели место на этапе освоения ЛП. Однако это были пациенты без почечных камней. При ЛП с пиелолитотомией случаев несосотоятельности анастомоза не было. Обострение хронического пиелонефрита, связанное с пузырно-лоханочным рефлюксом на фоне стента, наблюдали в 2 случаях. Длительность операций колебалась от 90 до 280 минут (среднее 130 мин). Время формирования пиелоуретероанастомоза варьировало от 70 до 140 минут. Наиболее длительными операции были у больных с небольшими по размерам лоханками, нижнеполярными сосудами и наличием в анамнезе частых обострений хронического пиелонефрита, приведших к развитию рубцового процесса в области ПУС, затрудняющего его мобилизацию.
У всех 14 пациентов были полностью удалены камни полостной системы почки и выполнена пиелопластика. Послеоперационных осложнений у них мы не наблюдали. Приводим один из клинических случаев успешной лапароскопической пиелолитотомии с пиелопластикой.
Больной, 36 лет, госпитализирован в экстреннем порядке с диагнозом почечная колика слева. На обзорной рентгенограмме мочевых путей и внутривенных урограммах выявлены обструкция ПУС слева, гидронефроз 2 стадии, камни левой почки (рис. 1, 2). Для купирования почечной колики не удалось установить мочеточниковый стент, поэтому выполнена чрескожная пункционная нефростомия слева. После стабилизации общего состояния пациента решено выполнить лапароскопическую пиелолитотомию с пиелопластикой. Троакары устанавливали по вышеописанной методике. Трансперитонеально выделены верхняя треть мочеточника, суженный ПУС и расширенная лоханка. Произведена резекция суженного ПУС, из лоханки извлечены два камня диаметром около 1,5 см. Далее через верхний троакар в брюшную полость заведен уретероскоп 10 Шр и выполнена пиелокаликоскопия (рис. 3). В нижней чашечке визуализируются 6 камней размерами от 8 до 12 мм, которые извлечены с помощью уретероскопических щипцов (рис. 4), Камни помешены в эндомешок и извлечены через троакарную рану. Далее произведена спатуляция мочеточника на протяжении 1,5 см, на стенте 7 Шр сформирован пиелоуретероанастомоз. Интраи послеоперационных осложнений не было. Дренаж удален на 3-е сутки, больной выписан на амбулаторное лечение. Стент удален амбулаторно через 3 недели. Спустя год состояние больного удовлетворительное, жалоб нет. На урограмме через 14 месяцев после операции уродинамика ВМП удовлетворительная.
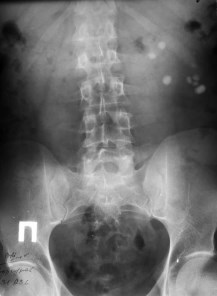
Рис.1. Обзорная рентгенограмма больного 36 лет. Визуализируются тени камней в проекции левой почки.
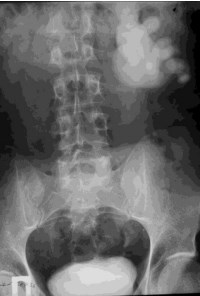
Рис.2. Экскреторная урограмма того же больного. Выраженное расширение полостной системы левой почки.
В данном клиническом случае использование жесткого уретероскопа позволило без осложнений удалить все камни из глубоко расположенной нижней чашечки с узкой и длинной шейкой.
Обсуждение. В настоящее время основным способом оперативного лечения больных с первичными сужениями ПУС является лапароскопическая пиелопластика. Эффективность данного вмешательства вполне сравнима с результатами открытой пластики ПУС, а количество осложнений после него сравнительно ниже. Впервые лапароскопическую пластику ПУС по Хайнс-Андерсену выполнили Schuessler W.W. и соавт. [10]. В настоящее время эта операция является альтернативой открытой пиелопластике [8 11, 13, 15, 16]. В большинстве случаев ЛП выполняется чресбрюшинным доступом, который имеет определенные преимущества: меньше наносится хирургическая травма, легче выполняется инсуфляция и анатомические структуры более понятны, что облегчает ориентацию хирурга [8, 9, 11]. При сочетании обструкции ПУС с камнями полостной системы почки возникают трудности, связанные с их удалением из чашечек. В этих случаях рекомендуется выполнить интраоперационную нефроскопию гибким уретроскопом с ирригацией стерильного раствора. К этой процедуре также прибегают при лапароскопической пиелолитотомии по поводу камней почки [14 – 16].
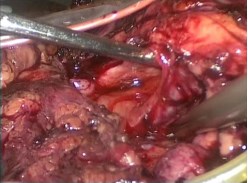
Рис.3. Интраоперационное фото. Визуализируется жесткий уретероскоп, который заведен в нижнюю чашку.
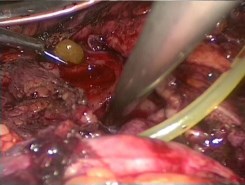
Рис.4. Интраоперационное фото. Жестким уретероскопом с помощью щипцов извлечен камень из нижней чашки
Некоторые авторы рекомендуют проводить нефроскопию с использованием давления инсуфлируемого в брюшную полость газа СО2 [8, 9]. По их мнению, использование ирригации во время нефроскопии является серьезным недостатком этой техники, так как большое количество вводимой жидкости накапливается в брюшной полости, которая интраоперативно полностью не удаляется. Это может быть причиной послеоперационного пареза кишечника или даже симулировать подтекание мочи из анастомоза ввиду большого количества отделяемого по дренажу в первые послеоперационные сутки.
С авторами, которые рекомендуют проводить нефроскопию под давлением газа СО2, нельзя не согласиться о преимуществах данной методики. Но при газовой нефроскопии на фоне минимальной гематурии визуализация резко ухудшается и приходится подключать ирригацию стерильной жидкостью. Для пиелокаликоскопии во время лапароскопической пиелолитотомии мы использовали жесткий уретероскоп 10 Шр, который легко проходил через троакар 6 мм. Под контролем лапароскопа уретероскоп заводили в лоханку, включали ирригацию жидкостью и осматривали чашку, где были расположены камни. Для их извлечения использовали петлю Дормиа или щипцы. Постоянное отсасывание вводимой жидкости исключало ее избыточное попадание в брюшную полость.
Гибкие уретрои уретероскопы, к сожалению, отсутствуют в ряде клиник. Но вполне доступны жесткие уретероскопы, петли Дормиа и различные уретероскопические щипцы. Их наличие позволяет выполнить пиелокаликоскопию во время ЛП с пиелолитотомией. Данная методика является технически не сложной и лишенной серьезных интраи послеоперационных осложнений.
Заключение. В настоящее время методом выбора при оперативном лечении больных с обструкцией ПУС является ЛП. При сочетании гидронефроза с камнями полостной системы почки необходимо выполнять ЛП с пиелолитотомией. Для удаления всех камней целесообразно выполнить пиелокаликоскопию жестким уретероскопом, что эффективно и безопасно во всех случаях.
Литература
1. Moon D.A., El-Shazly M.A., Chang C.M., Gianduzzo T.R., Eden C.G. Laparoscopic pyeloplasty: evolution of a new gold standard. // Urology 2006; 67: 932 – 936.
2. Rassweiler J., Subotic S., Feist-Schwenk M. et al. Minimally invasive treatment of ureteropelvic junction obstruction: long-term experience with an algorithm for laser endopyelotomy and laparoscopic retroperitoneal pyeloplasty. J. Urol. 2007, 177: 1000 – 1005.
3. Wagner H.C., Greco F., Inferrera A. et al. Laparoscopic dismembered pyeloplasty: Technique and results in 105 patients. World. J. Urol. 2010; 28: 615 – 618.
4. Комяков Б.К., Гулиев Б.Г., Алиев Р.В. Лапароскопическая пластика при первичных сужениях пиелоуретерального сегмента. // Урология. 2013; 6: 81 – 84.
5. Ramakumar S., Lancini V., Chan D.Y., Parsons J.K., Kavoussi L.R., Jarrett T.W. Laparoscopic pyeloplasty with concomitant pyelolithotomy. // J. Urol. – 2002. – Vol. 167. – P. 1378 – 1380.
6. Whelan J.P., Wiesenthal J.D. Laparoscopic pyeloplasty with simultaneous pyelolithotomy using a flexible ureteroscope. // Can. J. Urol. – 2004. – Vol. 11. – P. 2207 – 2209.
7. Gomez Rivas J., Alonso Gregorio S., Cuello Sanchez L., de Castro Guerin C., Tabernero Gomez A., Hidalgo Togores L. Approach to kidney stones associated with ureteropelvic junction obstruction during laparoscopic pyeloplasty. // Central Eur. J. Urology. – 2013. – Vol. 66. – P. 440 – 444.
8. Mason B.M., Hooeing D. Carbon dioxide-based nephroscopy: a trick for laparoscopic pyelolithotomy. // J. Endourol. – 2008. – Vol. 22. – P. 2661 – 2663.
9. Schatloff O., Weintraub Y., Leibovici D. Carbon dioxide-based nephroscopy during laparoscopic pyeloplasty provides suboptimal view when stones are located in the lower calices. // J. Endourol. – 2011. – Vol. 25 (1). – P. 97 – 99.
10. Schuessler W.W., Grune M.T., Techuanhuey L.V., Preminger G.M. Laparoscopic dismembered pyeloplasty. J. Urol. 1993; 150: 1795 – 1799.
11. Davenport K., Minervini A., Timoney A.G., Keeley F.X. Our experience with retroperitoneal and transperitoneal laparoscopic pyeloplasty for pelvi-ureteric junction obstruction. // Eur. Urol. – 2005. – Vol. 48. – P. 973 – 977.
12. Singh O., Gupta S., Hastir A., Arvind N. Laparoscopic dismembered pyeloplasty for ureteropelvic junction obstruction: Experience with 142 cases in a highvolume center. // J. Endourol. – 2010. – Vol. 24 (9). – P. 1431 – 1434.
13. Гулиев Б.Г., Шипилов А.С. Трансперитонеальная лапароскопическая пиелопластика. Эндоскопическая хирургия. 2012; 2: 26 – 31.
14. Nadu A., Schatloff O., Morag R., Ramon J., Winkler H. Laparoscopic surgery for renal stones: is it indicated in the modern endourology era? // J. Urol. – 2000. – Vol. 35. – P. 9 – 18.
15. Nambiralan T., Leschke S., Albqami N. et al. Role laparoscopy in management of renal stones: single-center experience and review of literature. // J. Endourol. 2005; 19: 353 – 359.
16. Desai R.A., Assimos D.G. Role of laparoscopic stone surgery. // Urology 2008; 71: 578 – 580.
Статья опубликована в журнале "Вестник урологии". Номер №2/2015 стр. 3-12











Комментарии