Шкодкин С.В. 1,2, Идашкин Ю.Б. 1 , Любушкин А.В. 2 , Фиронов С.А. 3
1 ОГБУЗ «БОКБ Святителя Иоасафа»
2 ФГАОУ ВПО «Белгородский государственный национальный исследовательский университет» Министерства образования России 3 ФГКУ «1602 военный клинический госпиталь» Министерства обороны России
Введение. Объем радикальной нефрэктомии рутинно включает удаление почки, а по показаниям и ипсилатерального надпочечникав фасции Герота и выполнение лимфодисекции вокруг прилежащего сосуда (аорта или нижняя полая вена), в аортокавальном промежутке и по переднее-боковым поверхностям противолежащего сосуда [1,2]. Таргентные агенты не показали эффективности при проведении адъювантной терапии почечно-клеточного рака [3]. Согласно рекомендациям EAU за 2015, лимфодиссекция не увеличивает общей и раково-специфической выживаемости и должна производиться для стадирования опухолевого поражения, т.к. лимфогенные метастазы являются важным фактором прогноза [3]. Несмотря на это, ряд исследований, посвященных лечению пациентов с местно-распространенными формами паренхиматозных опухолей почки, показали эффективность выполнения лимфодиссекции [4-6]. Т.о., необходимость выполнения лимфодиссекции у пациентов с почечно-клеточным раком на сегодняшний день не определена [7].
Цель исследования: оценить значение расширенной лимфодиссекции у пациентов с сосудистой инвазией почечно-клеточного рака.
Материалы и методы. За период с 2005 по 2014 год нами выполнены 57 радикальных нефрэктомий (РНЭ) у 22 (38,6%), из которых на дооперационном этапе по данным УЗИ или СКТ-ангиографии диагностирована сосудистая инвазия. По данным лучевых методов подозрение на поражение ипсилатерального надпочечника регистрировали в 5 (22,7%) наблюдений. В эту группу отобраны пациенты без секундарных легочных, костных и краниальных поражений. У 14 (63,6%) тромб локализовался в бассейне почечной вены, а у 8 (36,4%) имелись поддиафрагмальные кавальные тромбы. По нашим данным отсутствовали статистические различия по полу, соотношение мужчины/женщины 54,5/45,5% соответственно (р>0,05). Средний возраст составил 59,5±8,1 года. На дооперационном этапе у 2 (9,1%) больных заподозрены лимфогенные метастазы в регионарные лимфоузлы до 2 см. Несколько чаще отмечена левосторонняя локализация у 54,5%. У 11 пациентов (50%) опухоль преимущественно располагалась в среднем сегменте почки.
При выполнении РНЭ пациентов оперировали из поперечного лапаротомного доступа, при необходимости дополняли верхне-срединным доступом (лапаратомия по Stazl) (рис. 1а). Стандартно выполняли лимфодисекцию в промежутке верхняя брыжеечная артерия – бифуркация аорты, вокруг прилежащего сосуда, аорто-кавальном промежутке и передне-латеральной поверхности противолежащего сосуда (рис 1б, с). При локализации опухоли в верхнем сегменте или при томографических подозрениях на метастаз выполняли адреналэктомию без вскрытия почечной фасции.
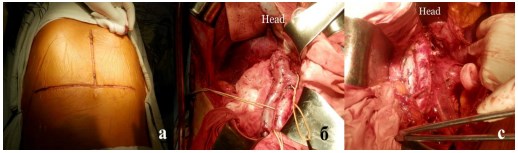
Рис.1. Поперечный лапаротомный доступ, дополненный верхне-срединным: лапаратомия по Stazl (а); объем лимфодиссекции при правосторонней (б) и левосторонней (с) локализации опухоли.
Результаты. Продолжительность операции составила 142±27 минут, объем кровопотери 268±185 мл, последняя отмечена, главным образом, в группе пациентов с кавальными тромбами. Морфологически все опухоли были представлены почечно-клеточным раком, в этой группе пациентов отсутствовали высокодифференцированные опухоли. У 13 (59,1%) пациентов гистологическая градация соответствовала Fuhrman2, у остальных 9 (40,9%) Fuhrman3 (рис. 2).
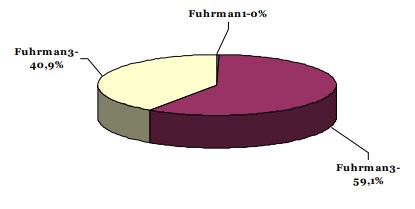
Рис.2. Степень морфологической дифференцировки опухолей.
Инвазия почечной капсулы зарегистрирована у 7 (31,8%) больных, в 2 (9,1%) случаях изолированные опухолевые узлы обнаруживали в паранефрии. В четырех наблюдениях (18,2%) опухолевидные образования надпочечников были представлены светлоклеточными аденомами (рис. 3а). Адреналэктомия по описанным показаниям выполнена у 9 (40,9%) больных, ни в одном наблюдении не зарегистрировано острой или хронической надпочечниковой недостаточности. В одном случае дооперационной диагностики и в двух результатах морфологического исследования (суммарно 13,6%) имело место поражение ипсилатерального надпочечника (рис. 3б). Лимфатическая инвазия в неувеличенные лимфоузлы выявлена у 5 (22,7%) пациентов (рис. 3в), тогда как у описанных 2 (9,1%) больных лимфоаденопатия оказалась неспецифической (рис. 3г).
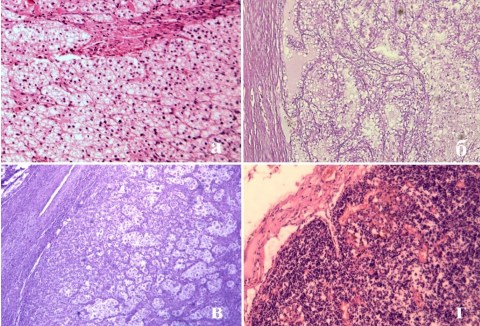
Рис.3. Светлоклеточная аденома надпочечника (а); метастаз светлоклеточного рака в надпочечник (б); метастаз светлоклеточного рака в лимфоузел (в); неспецифическая лимфоаденопатия (г). Окраска гематоксилин и эозин. Увеличение а – х400; б-г – х200.
Прогрессия заболевания в этой группе на сроках 68 и 59 месяцев после операции отмечена у 2 (9,1%) пациентов с опухолевым тромбом НПВ, оба живы проводится таргентная терапия. Средний период наблюдения и безрецидивная выживаемость составили 52,7 ± 28,4 и 48,4 ± 19,5 месяцев.
Обсуждение. Данное наблюдение показывает, что у пациентов с сосудистой инвазией преобладают умеренно и низкодифференцированные опухоли с высокой частотой поражения почечной капсулы и паранефрия (40,9%), неизмененных (9,1%) надпочечника и регионарных лимфоузлов (22,7%) (рис. 4).
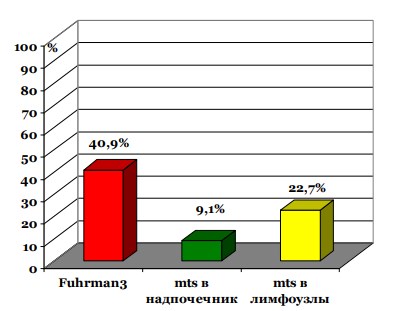
Рис.4. Выявляемость факторов отрицательного прогноза в исследуемой группе пациентов
Это превосходит вероятность выявления лимфогенных метастазов в сплошной выборке у пациентов с почечно-клеточным раком [3,4,7,8]. Мы согласны со следующим мнением, что объем оперативного вмешательства у пациентов с сосудистой инвазией почечно-клеточного рака должен включать удаление почки в фасции Герота, а при необходимости и ипсилатерального надпочечника, и выполнение расширенной лимфодиссекции, что сократит риск локального рецидива опухоли [8]. Беря во внимание то, что частота лимфатической инвазии составила 2 лимфоузла у одного пациента и по 1 у остальных четырех, можно предположить, что выполнение расширенной лимфоаденэктомии у этой категории больных способствует не только четкому стадированию опухолевого процесса, но и может повлиять на выживаемость пациентов, что отражается в исследованиях по данной проблематике [9,10].
Заключение. Необходимо изучение отдаленных результатов лимфаденэктомии у этой категории пациентов.
Литература
1. Клиническая онкоурология (под редакцией профессора Б.П. Матвеева), Москва 2011, стр. 56.
2. Опухоли мочеполовой системы (под редакцией профессора Ю.Г. Аляева), Москва «Геотар-Медиа», стр. 439.
3. EAU Full Guideline Renal cell carcinoma, 2015 p. 24.
4. Bekema HJ, MacLennan S, Imamura M, et al. Systematic review of adrenalectomy and lymph node dissection in locally advanced renal cell carcinoma. Eur Urol 2013 Nov;64(5):799-810. http://www.ncbi.nlm.nih.gov/pubmed/23643550
5. Blom JH, Van Poppel H, Marйchal JM, et al. Radical Nephrectomy with and without Lymph-Node-Dissection: Final Results of European Organization for Research and Treatment of Cancer (EORTC) Randomized Phase 3 Trial 30881. Eur Urol 2009 Jan;55(1):28-34. http://www.ncbi.nlm.nih.gov/pubmed/18848382
6. Tsui KH, Shvarts O, Smith RB, et al. Prognostic indicators for renal cell carcinoma: a multivariate analysis of 643 patients using the revised 1997 TNM staging criteria. J Urol 2000;163:1090-5. quiz 1295. http://www.ncbi.nlm.nih.gov/ pubmed/10737472.
7. Capitanio U, Becker F, Blute ML, et al. Lymph node dissection in renal cell carcinoma. Eur Urol 2011 Dec;60(6):1212-20. http://www.ncbi.nlm.nih.gov/pubmed/ 21940096.
8. Babaian KN, Kim DY, Kenney PA, Wood CG Jr, Wong J, Sanchez C, Fang JE, Gerber JA, Didic A, Wahab A, Golla V, Torres C, Tamboli P, Qiao W, Matin SF, Wood CG, Karam JA. Preoperative predictors of pathological lymph node metastasis in patients with renal cell carcinoma undergoing retroperitoneal lymph node dissection. J Urol. 2015 Apr;193(4):1101-7. doi: 10.1016/j.juro.2014.10.096. Epub 2014 Oct 25. PMID: 25390078
9. Capitanio U, Suardi N, Matloob R, Roscigno M, Abdollah F, Di Trapani E, Moschini M, Gallina A, Salonia A, Briganti A, Montorsi F, Bertini R. Extent of lymph node dissection at nephrectomy affects cancer-specific survival and metastatic progression in specific sub-categories of patients with renal cell carcinoma (RCC). BJU Int. 2014 Aug;114(2):210-5. doi: 10.1111/bju.12508. Epub 2014 May 22. PMID: 24854206
10. Barrisford GW, Gershman B, Blute ML Sr. The role of lymphadenectomy in the management of renal cell carcinoma. World J Urol. 2014 Jun;32(3):643-9. doi: 10.1007/s00345-014-1294-5. Epub 2014 Apr 11. Review. PMID: 24723269
Статья опубликована в журнале "Вестник урологии". Номер №4/2015 стр. 43-49









Комментарии