Цистоскопический атлас - Фрумкин А.П.
Содержание
- Нормальная цистоскопическая картина мочевого пузыря
- Варианты устьев мочеточником
- Расширение вен мочевого пузыря
- Удвоение мочеточников
- Аплазия почки
- Уретероцеле
- Трабекулярный мочевой пузырь
- Истинный дивертикул
- Цистоцеле
- Артифициальные устья мочеточников
- Травматические повреждения мочевого пузыря
- Инородные тела мочевого пузыря
- Свищи мочевого пузыря
- Парациститы
- Камни мочевого пузыря
- Пристеночные камни мочевого пузыря
- Камни мочеточников
- Цистит
- Пионефроз
- Лейкоплакия
- Туберкулез мочевого пузыря
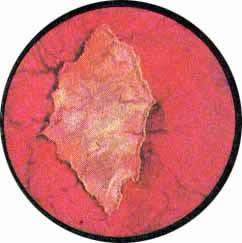
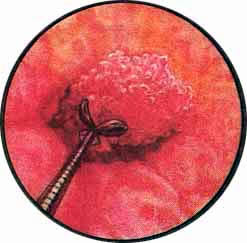
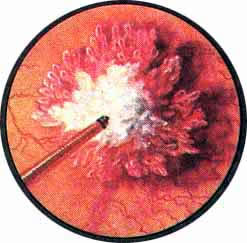
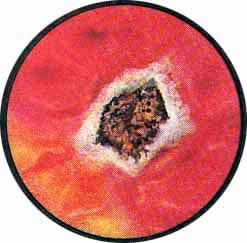
- "Простая" язва мочевого пузыря
- Опухоли мочевого пузыря
- Опухоли мочеточников
- Аденома и рак предстательной железы
- Функциональная проба почек
- Эндовезикальные операции
- Таблица цистоскопических картин мочевого пузыря
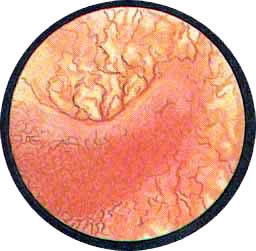
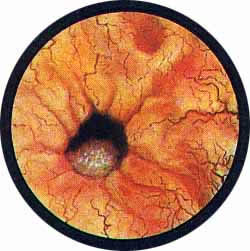
НОРМАЛЬНАЯ ЦИСТОСКОПИЧЕСКАЯ КАРТИНА МОЧЕВОГО ПУЗЫРЯ
|
|
|
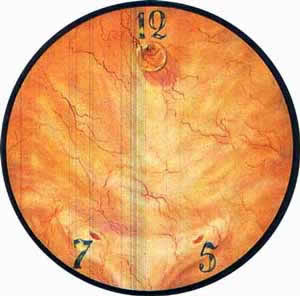
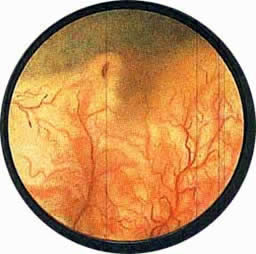
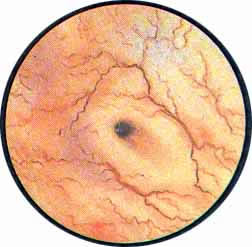
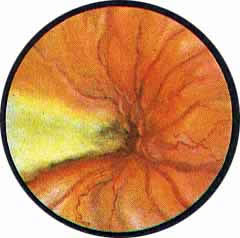
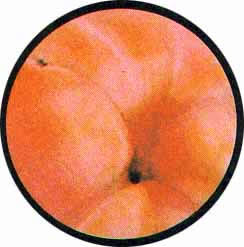
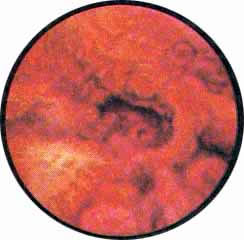
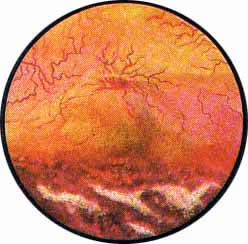
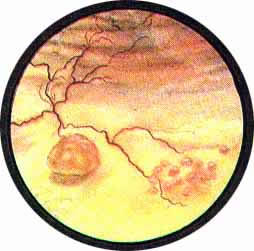
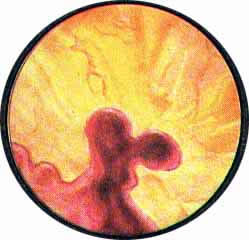
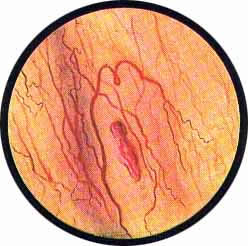
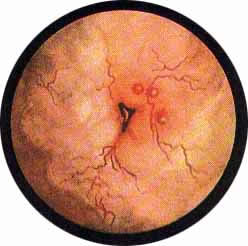
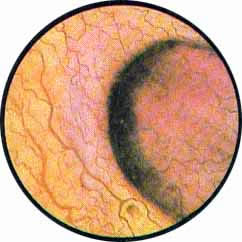
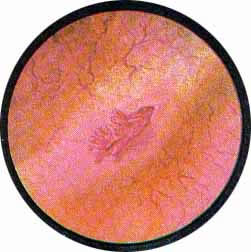
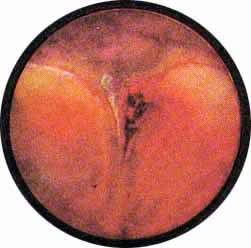
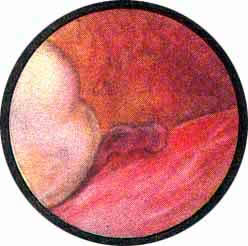
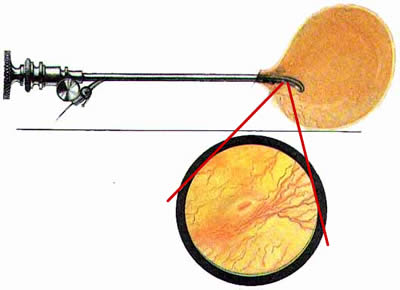
Рис. 1 Топографическая схема внутренней поверхности мочевого пузыря, представляющая условно часовой циферблат. На "12" - пузырек воздуха, располагающийся у верхушки пузыря. "7" и "5" соответствуют расположению правого и левого устьев мочеточников. |
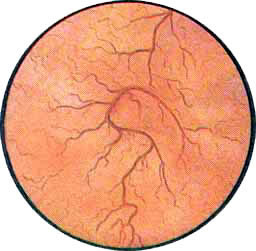
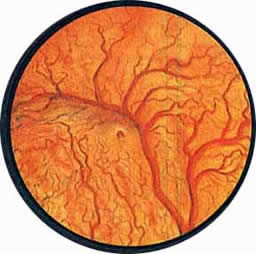
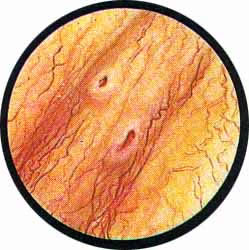
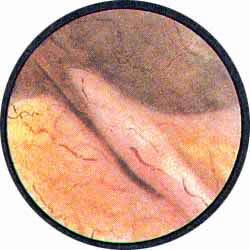
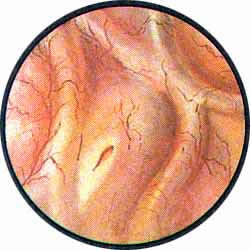
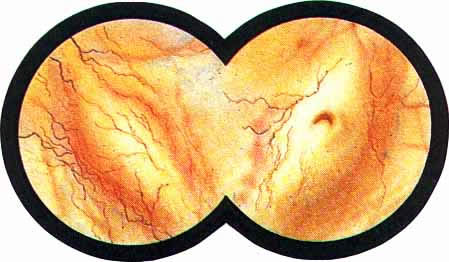
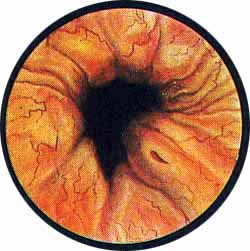
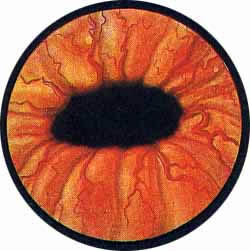
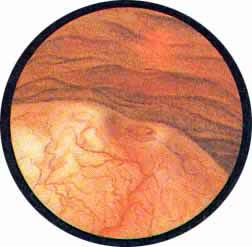
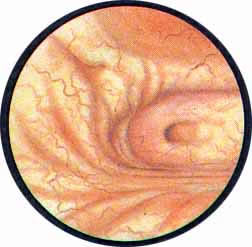
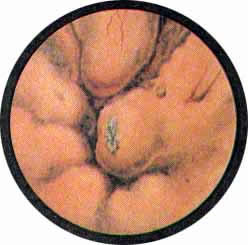
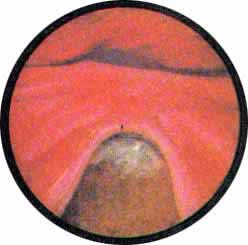
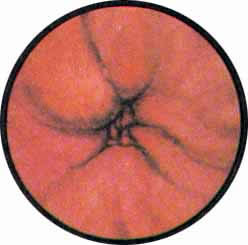
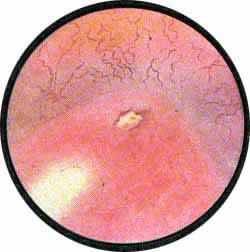
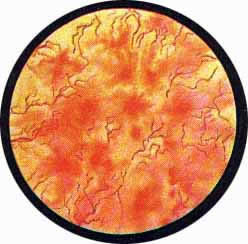
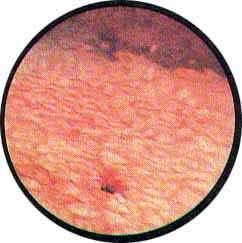
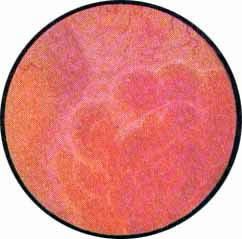
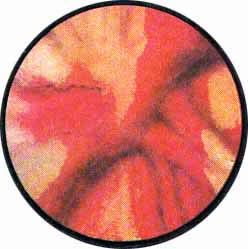
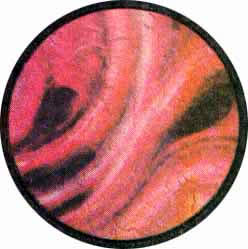
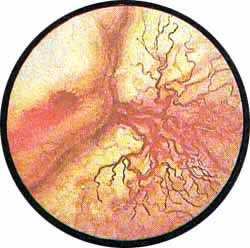
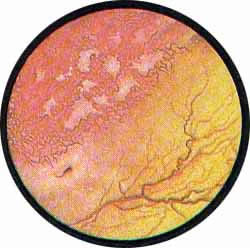
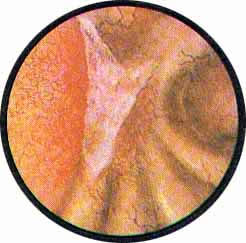
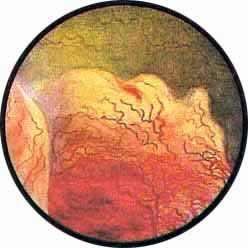
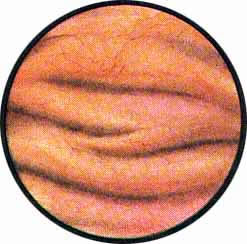
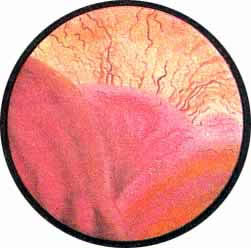
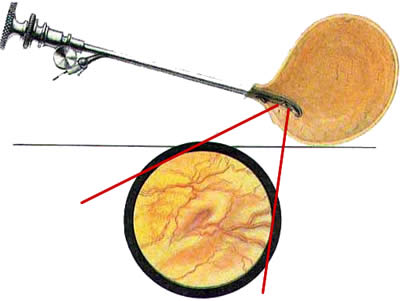
Цистоскопическая картина нормального мочевого пузыря характеризуется желтовато-розовой окраской слизистой в местах приближения оптики к стенке пузыря. Более отдаленные от оптики отделы пузыря вследствие меньшей освещенности приобретают серовато-коричневый оттенок, особенно выраженный в наиболее затемненных участках пузыря. Блестящая слизистая сплошь пронизана то более мелкими, то более крупными древовидно ветвящимися сосудами. Нежный рисунок сосудов, особенно ближе к верхушке пузыря, имеет вид отдельных, местами переплетающихся между собой прожилок. По направлению ко дну пузыря сеть сосудов увеличивается в количестве и размерах самих сосудов, приобретающих характер магистральных. Особенно рельефно выражен рисунок сосудов в области устьев мочеточников. Нередко по направлению сосудов и их разветвлению удается обнаружить едва видимое устье мочеточника. В этих случаях можно видеть, как два параллельно идущих на некотором расстоянии друг от друга сосуда отдают отдельные более мелкие веточки, образующие замкнутое кольцо, в центре которого при внимательном рассмотрении можно обнаружить устье мочеточника. Иногда вместо двух параллельно направляющихся, а затем смыкающихся сосудов можно видеть одиночный сосуд, идущий снизу наискось кнаружи и кверху. Этот сосуд внезапно делится дихотомически на два более мелких сосудика. От последних отходят кольцеобразно соединяющиеся веточки, огибающие едва различимое мочеточниковое устье.
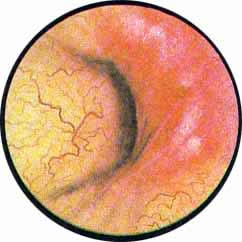
Как мы уже указывали, при отыскании устьев мочеточников значительную помощь оказывает межмочеточниковая связка. Она нередко представляется в виде ясно различимой складки, то более светлой, то более красной, резко отличающейся по цвету от окружающей слизистой пузыря. Межмочеточниковая связка часто пронизана множеством мелких, переплетающихся между собой сосудов, придающих связке ярко-красную окраску. По мере приближения к устьям мочеточников сосуды удлиняются и принимают более правильное направление. Обращают на себя внимание сосуды, расположенные частоколом позади межмочеточниковой связки и облегчающие ее обнаружение.
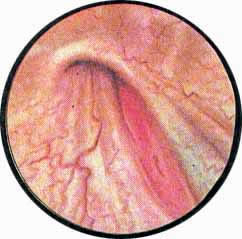
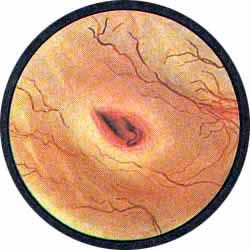
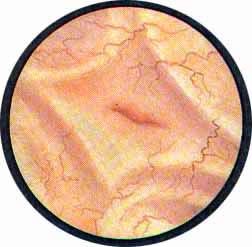
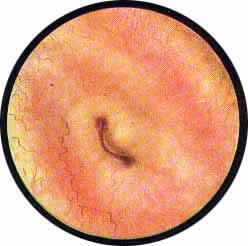
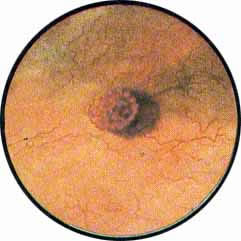
Устья мочеточников, расположенные в обоих углах основания льетодиева треугольника, имеют разнообразную форму не только у разных лиц, но у одного человека на разных сторонах. Объединяющим моментом является тот факт, что устья расположены на некотором возвышении. Наиболее часто встречается устье в виде воронкообразного углубления с точечным отверстием в центре. Другой, не менее частой формой устья является углубление в центре угла сходящихся складок основания и боковой стороны льетодиева треугольника. Нередко можно видеть мочеточниковое устье в виде косо срезанного “сучка”, в форме запятой или продольной щели.
Естественно, что возможны всякие переходные формы, отдельное описание которых едва ли необходимо. В определении нормального устья мочеточника очень важным представляется:
- отсутствие отека и гиперемии слизистой краев мочеточникового устья;
- замкнутость устья, раскрытие его может иметь место только в момент выбрасывания мочи из мочеточника. В последнем случае можно видеть, как края мочеточникового устья утолщаются, устье со складкой межмочеточниковой связки приподнимается кверху, после чего следует раскрытие, придающее мочеточниковому устью вид правильно округлого отверстия или раскрытого рыбьего рта. В момент раскрытия и выбрасывания мочи устье снова опускается вниз и как бы подается вперед.
Наблюдение за сокращением устьев мочеточников, за характером выбрасывания мочи и за выделяющейся из мочеточников мочой составляет очень важный момент цистоскопического исследования.
Раскрытие устья мочеточника и выбрасывание из него мочи совершается ритмически, через определенные промежутки времени в зависимости от мочеотделения, в среднем, по Гагману, 2—3раза в минуту. Сокращение устьев мочеточников будут отсутствовать при чрезмерном наполнении мочевого пузыря жидкостью или выраженных позывах на мочу, едва удерживаемых больным во время цистоскопии.
Поэтому для правильной оценки динамической функции мочеточников никогда не следует переполнять пузырь промывной жидкостью выше средней его физиологической или индивидуальной емкости; при этом должны быть устранены все моменты, вызывающие раздражение слизистой мочевого пузыря или простатического отдела мочеиспускательного канала.
Выбрасываемая из мочеточников моча хорошо различимо по блестящей, слегка дрожащей струе, наблюдаемой при смешении двух жидкостей, имеющих различную плотность, как, например, глицерина с водой, при растворении сахарного сиропа в чае и т. д. А. Н. Гагман поэтому поводу писал: “Здесь играет роль не только разная концентрация, но часть и неодинаковая температура среды, наполняющей пузырь, и выбрасываемой из мочеточника мочи... Вероятно, каждому приходилось наблюдать в морозный зимний день характерное дрожание струи теплого воздуха над трубой топящейся печи, которое бывает видно на фоне неба, если из трубы не идет дыма. Дрожание мочевой струи, выбрасываемой из мочеточника, как нельзя более подходит на это дрожание воздуха и отличается только тем, что оно не непрерывно, а видно только периодически в момент выбрасывания мочи”.
Наблюдая за выбрасыванием мочи, можно заметить, в соответствующих случаях, макроскопически видимые в ней патологические включения, вроде крошек гноя, солей и т. д. Равным образом можно отметить и так называемые “пустые” сокращения мочеточника, из которого моча вовсе не выделяется, что чаще всего имеет место при закупорке верхнего отдела мочеточника камнем, при гидронефрозе с резко выраженным сужением мочеточника и т. п.
Наряду с активно сокращающимся устьем одного мочеточника, сокращение другого может отсутствовать совсем. Этот феномен наблюдается чаще всего после нефрэктомии или при полной блокаде почки. Равным образом “молчащее” устье наблюдается при выраженном сдавлении мочеточника воспалительным инфильтратом или новообразованием, преимущественно в тазовом отделе.
Помимо указанных причин, в редких случаях отсутствие сокращений одного из устьев может наблюдаться в результате рефлекторного торможения, вызываемого подчас незначительной травмой устья мочеточника клювом цистоскопа при неосторожном проведении инструмента в мочевой пузырь.
Несравненно чаще наблюдается “молчание” обоих устьев одновременно — типическая реакция на ведение инструмента в мочевой пузырь. В подобных случаях следует дальнейшее наблюдение над сокращением мочеточниковых устьев прекратить, перейдя к осмотру других отделов мочевого пузыря, после чего снова вернуться к исследованию устьев. Если и после этого сокращения не возобновляются, цистоскопию следует отложить, повторить ее через несколько дней.
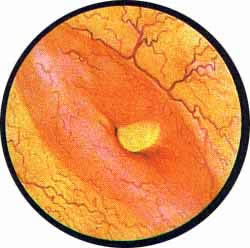
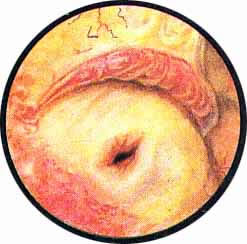
Нормальный мочевой пузырь
|
|
|
|
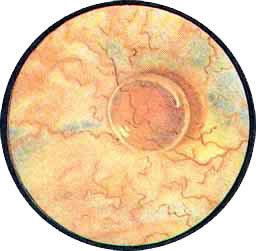
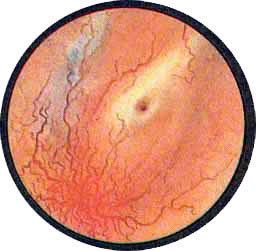
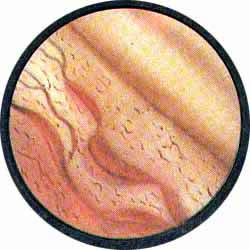
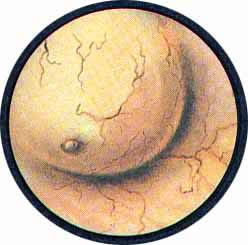
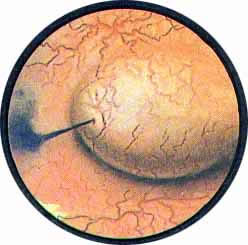
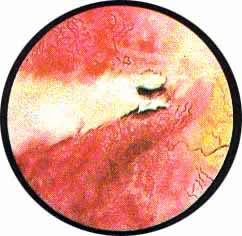
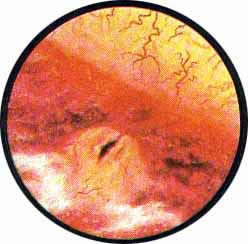
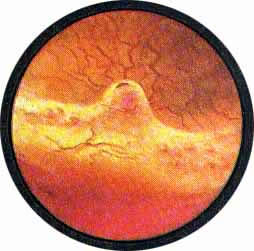
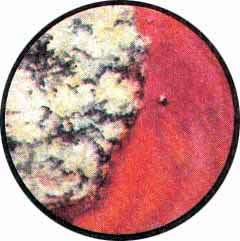
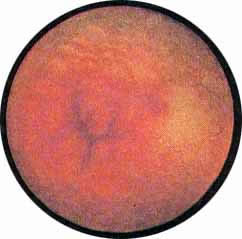
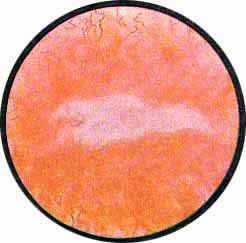
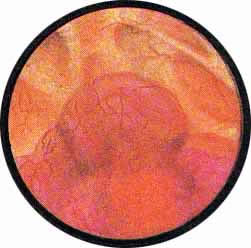
Рис. 2. Передняя стенка мочевого пузыря у его верхушки. Пузырек воздуха со световыми бликами от лампочки цистоскопа. |
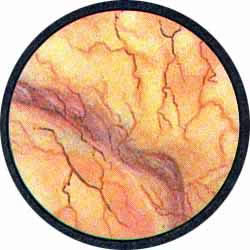
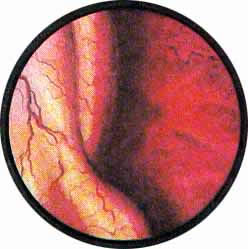
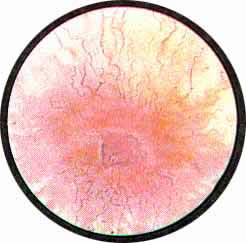
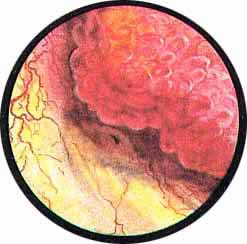
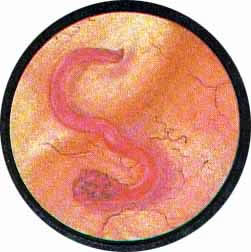
Рис. 3. Причудливо извитые сосуды на боковой стенке мочевого пузыря. |
|
|
|
|
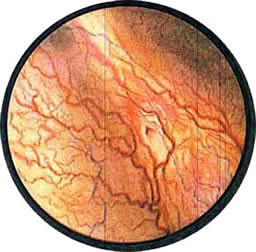
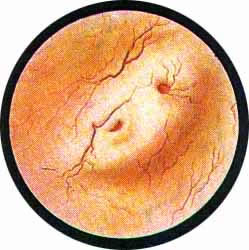
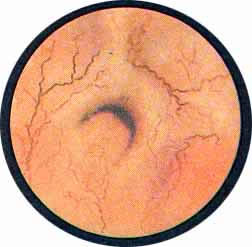
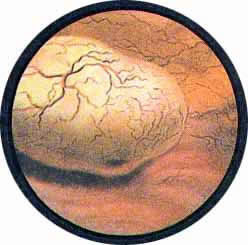
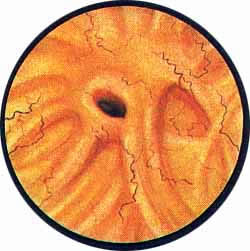
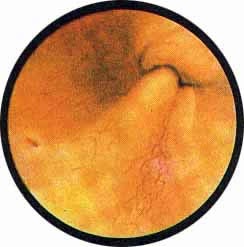
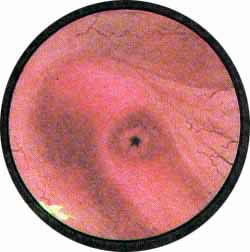
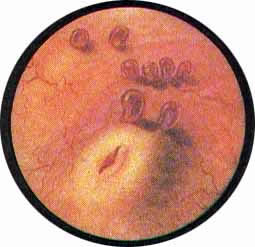
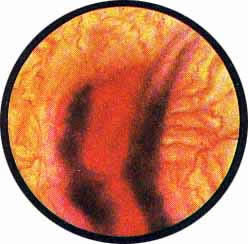
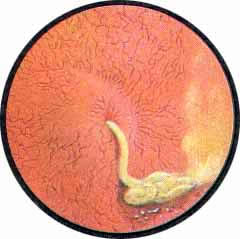
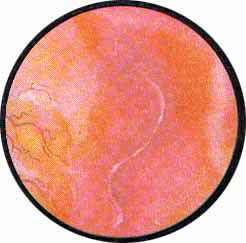
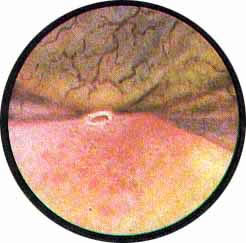
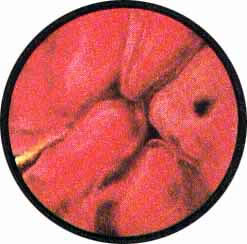
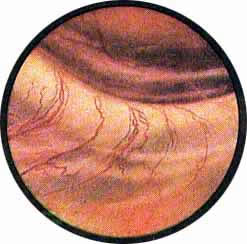
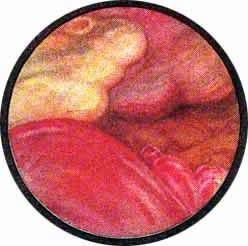
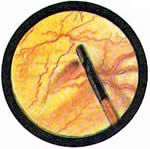
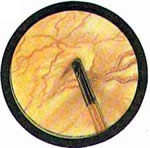
Рис 4. Едва намеченное устье правого мочеточника. |
Рис. 5. Такое же плохо различимое устье правого мочеточника. И тут, и там ориентиром служит сосуд, идущий почти параллельно верхнему краю межмочеточниковой связки |
|
|
|
|
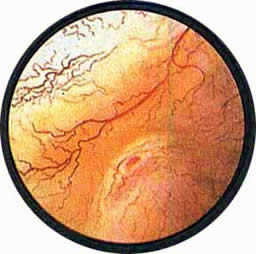
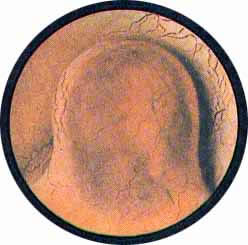
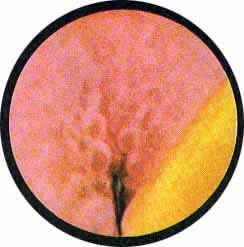
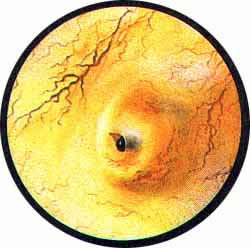
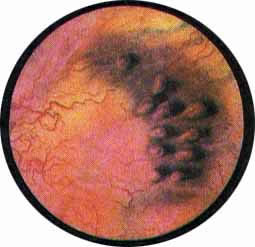
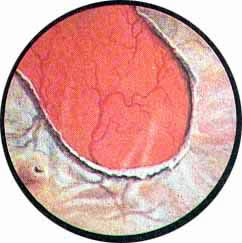
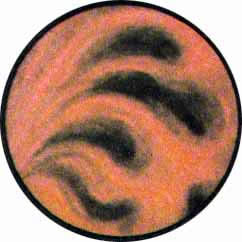
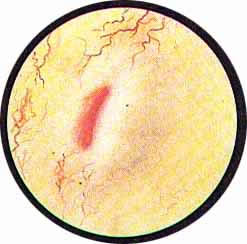
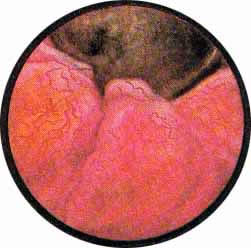
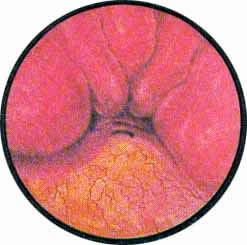
Рис 6. Несколько избыточно развитая межмочеточниковая связка с ха-рактерным расположением сосудов вдоль верхнего ее края. Щелевидное устье левого мочеточника |
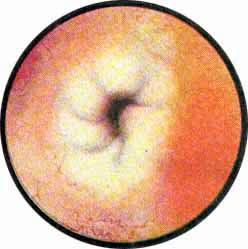
Рис. 7. Нормально расположенное, воронкообразно углубленное устье левого мочеточника |
|
|
|
|
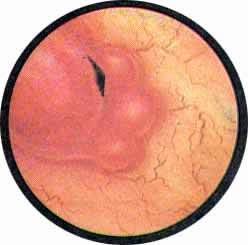
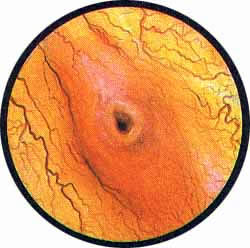
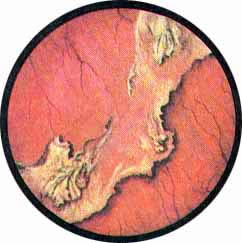
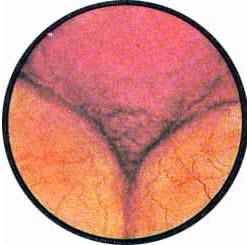
Рис. 8. Нормально развитая межмочеточниковая связка с обильно развитой сетью сосудов. Устье правого мочеточника в виде срезанного сучка расположено между разветвлениями сосуда |
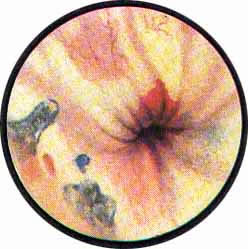
Рис. 9. Выступающий в мочевой пузырь в виде холмика левый угол межмочеточниковой связки, на вершине которого расположено устье мочеточника продольно-овальной формы |
|
|
|
|
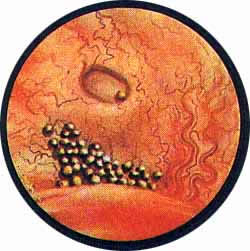
Рис. 10. Нормальное устье левого мочеточника. Под ним скопление солей уратов |
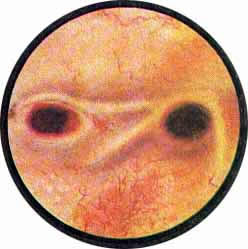
Рис. 11. Нормальное устье правого мочеточника. Над ним и кнутри от него лежит мощно развитый, древовидно разветвляющийся кровеносный сосуд |
|
|
|
|
Рис. 12. Нормальное, возвышающееся на сосочку устье правого мочеточника |
Рис. 13. Нормальное устье левого мочеточника, из которого выделяется индигокармин |
УДВОЕНИЕ МОЧЕТОЧНИКОВ
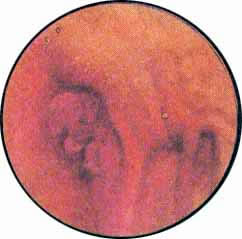
Наблюдая за устьями мочеточников, можно обнаружить их одно- и двустороннее удвоение. Удвоение устьев мочеточников, соответственно удвоению почек, наиболее часто встречается у женщин, нередко сопровождаясь при этом и аномалиями развития половых органов вроде двурогой матки, атрезии влагалища и т. д. Равным образом и у мужчин одновременно с удвоением мочеточника часто наблюдается крипторхизм, гипо- или эписпадия и т. д. Двустороннее полное удвоение мочеточников встречается довольно редко. В исключительно редких случаях может быть и утроение мочеточников, как это однажды наблюдалось нами.
Удвоенные устья в мочевом пузыре расположены обычно на некотором расстоянии друг от друга так, что одно лежит несколько выше другого. При этом оба устья располагаются или на одной плоскости, или одно лежит на обычном месте, другое — на боковой поверхности наружного края льетодиева треугольника.
При этом сама межмочеточниковая связка представляет собой мощную складку, опутанную сеткой мелкий сосудов.
В других случаях оба удвоенных устья представляются в виде серповидных углублений, расположенных на соответственно увеличенной и как бы уплощенной складке. Наряду с этим, может наблюдаться и такое явление, что одно из удвоенных устьев имеет форму кратерообразного углубления, в то время как другое, расположенное выше или ниже первого, серповидно или щелеобразно. Раскрываются устья на одной стороне разновременно, что является добавочным доказательством их принадлежности к разным почечным лоханкам.
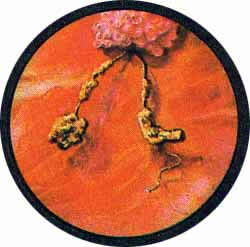
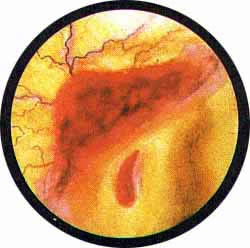
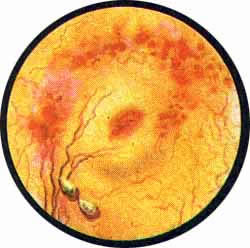
Нижнее устье относится к верхней половине удвоенной почки, верхнее — к нижней. Отметив выделение патологических элементов (гноя или крови) из какого-либо устья, можно со всей определенностью утверждать, что патологический процесс гнездится в части почки, противоположной расположению устья мочеточника в мочевом пузыре. Так, приведенное на рис. 4 выделение крови из нижнего устья соответствовало опухоли верхней половины удвоенной почки. В то же время втянутое верхнее устье (рис. 5) являлось типическим доказательством туберкулеза нижней половины правой удвоенной почки.
|
|
|
|
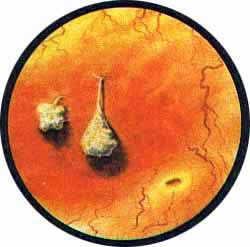
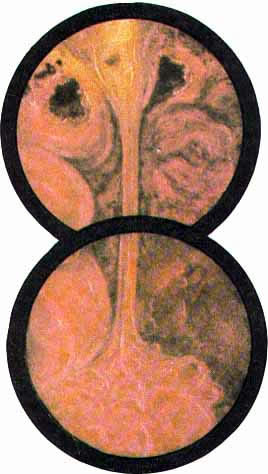
Рис. 1. Избыточно развитая в виде ствола дерева межмочеточнико-вая связка, на которой открываются два устья мочеточников ле-вой удвоенной почки. Как устья, так и слизистая мочевого пузы-. ря без патологических изменений |
Рис. 2. Своеобразная врожденная деформация левого угла межмочеточниковой связки. Оба устья серповидны |
|
|
|
|
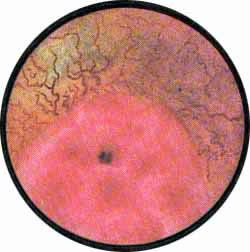
Рис. 3. Оба устья, как и слизистая мочевого пузыря, нормальной окраски, с хорошо выраженным рисунком сосудов. Верхнее устье округлой формы, с ветвящимися мелкими сосудами; устье нижнего мочеточника щелевидно, имеет вид запятой |
Рис. 4. Из нижнего устья выделяется кровь - опухоль верхней половины левой удвоенной почки |
|
|
|
|
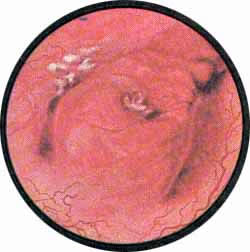
Рис 5. Ярко выраженная межмочеточниковая связка, гиперемированная и отечная, со щелевидным нижним устьем мочеточника. Верхнее скрыто в образовавшемся втяжении стенки пузыря натянутым, туберкулезно измененным мочеточником пораженной туберкулезом нижней половины правой удвоенной почки. Других изменений стенки мочевого пузыря не отмечается |
|
ВАРИАНТЫ УСТЬЕВ МОЧЕТОЧНИКОВ
|
|
|
|
Рис. 1. Мочеточниковое устье у беременной. Правое устье мочеточника щелеобразной формы расположено на вытянутой в виде тяжа межмочеточниковой связке. Задняя стенка мочевого пузыря прикрыта тенью, падающей от провисающей задней стенки пузыря, сдавленной беременной маткой. |
Рис. 2. Устье мочеточника при сильном позыве на мочу. Выраженное сокращение пузырных мышц, создающее впечатление трабекулярного пузыря. Между отдельными трабекулами шаровидно сокращенный льетодиев треугольник, на одном из углов которого (в данном случае слева) расположено овальное устье мочеточника. Слизистая пузыря без патологических изменений. |
|
|
|
| Рис. 3. Варикозное расширение вен устья левого мочеточника. По нижнему и наружному краю устья мочеточника расположена петлеобразно извитая, резко расширенная вена. Устье мочеточника зияет. Рисунок остальных сосудов без патологических изменений. | |
|
Врожденная атония мочеточников |
|
|
|
|
|
Рис. 4-5. Широкое зияние устья правого мочеточника, имеющего правильную округлую форму. Устье левого мочеточника той же больной представляется в виде открытой серповидной щели. Больная страдает атонией обоих мочеточников, двусторонним инфицированным гидронефрозом. |
|
РАСШИРЕНИЕ ВЕН МОЧЕВОГО ПУЗЫРЯ
|
|
|
|
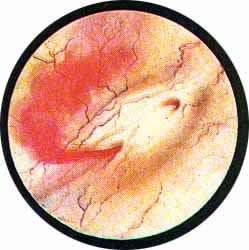
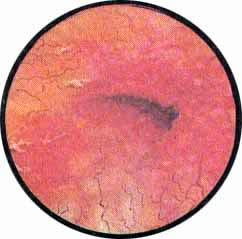
Рис. 1. У шейки мочевого пузыря многорожавшей женщины среди нормальной слизистой, пронизанной мелким, как бы пунктирным рисунком сосудов, отмечаются отдельные крупные узлы варикозных вен. Эта больная одновременно страдала выраженным геморроем. |
Рис. 2. На правой боковой стенке мочевого пузыря расположена большая, варикозно расширенная вена, просвечивающая сквозь нормальную слизистую оболочку, пронизанную мелкими нежными сосудами обычного рисунка. |
АПЛАЗИЯ ПОЧКИ
Следующей разновидностью врожденных уродств развития является аплазия почки, характеризующаяся, помимо других признаков, еще и отсутствием мочеточникового устья. При цистоскопии можно видеть в одном случае нормально развитую межмочеточниковую связку, на которой при самом тщательном рассматривании не удается обнаружить одно устье; в других - одновременно отсутствует и соответствующая часть межмочеточниковой связки. Нужно, однако, проверить, не имеет ли место внепузырное окончание мочеточника, что требует более тщательного обозрения пришеечной части пузыря или простатического отдела уретры посредством цистоуретроскопа.
Аплазия почки
|
|
|
Рельефно выраженная межмочеточниковая связка. Слева видно нормальное по форме, величине и местоположению устье мочеточника. Устье правого мочеточника отсутствует. Слизистая пузыря и рисунок сосудов без патологических изменений |
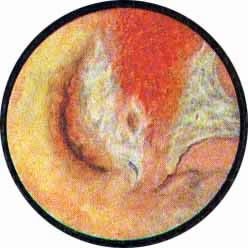
УРЕТЕРОЦЕЛЕ
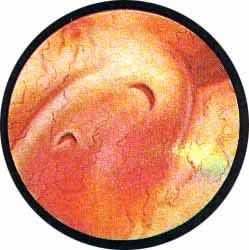
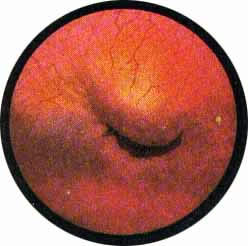
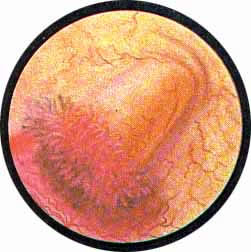
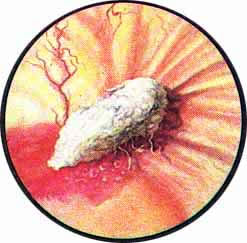
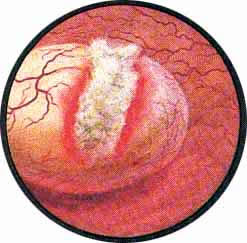
К уродствам развития относится и грыжа сосудового устья — уретероцеле. Одна может быть односторонней или двусторонней. При этом на одной стороне грыжа может быть выражена весьма интенсивно, выполняя значительную часть полости пузыря; на другой же стороне — сравнительно незначительной величины. Уретероцеле представляет собой шаровидное выпячивание части внутрипузырного отдела мочеточника и состоит из двух слоев слизистой оболочки — внутри слизистой мочеточника и снаружи слизистой мочевого пузыря. Оба слоя соединены между собой рыхлой соединительной тканью с прослойкой мышечных волокон, составляющих продолжение мышечного слоя стенки мочеточника и более мощных у основания грыжевого выпячивания и атрофичных у вершины его.
При цистоскопическом исследовании в области устья мочеточника определяется шаровидное выпячивание, покрытое нормальной слизистой оболочкой, местами пронизанной мелкими сосудами. на вершине этого выпячивания или несколько кнаружи можно заметить точечное отверстие округлой формы. При наблюдении за мешком уретероцеле можно легко заметить, как он постепенно увеличивается в размере и затем сокращается у основания. В этот момент точечное, едва намечавшееся отверстие раскрывается, из него выделяется моча, и мешок опадает, собираясь в продольные складки. При последующем извержении мочи из мочеточника снова повторяется та же картина. Нередко в мешке уретероцеле задерживаются камни, спустившиеся из почки, или вследствие постоянного неполного опорожнения образовавшиеся первично в мешке уретероцеле — аутохтонные камни. В таких случаях, естественно, мешок уретероцеле полностью не спадается, уменьшаясь в размерах соответственно величине конкремента. Кроме того, при внимательном осмотре можно заметить, как из точечного отверстия выбрасывается мутная моча. Отсутствие спадения мешка с выделением из него мутной мочи позволяет с максимальной достоверностью диагностировать камень в уретероцеле еще до рентгенологического исследования. Последнему остается только подтвердить и уточнить предварительный цистоскопический диагноз.
В некоторых случаях уретероцеле при цистоскопии имеет форму женской груди с соском, в центре которого располагается отверстие мочеточника. При приближении лампочки цистоскопа тонкие стенки мешка уретероцеле легко просвечивают, благодаря чему получается впечатление светящегося фонарика на темном фоне тени, отбрасываемой самим уретероцеле.
При относительно незначительно выраженном уретероцеле можно видеть, что область устья мочеточника, вначале уплощенная, начинает приподниматься кверху в виде большей или меньшей величины соска с точечным отверстием в центре. После выделения мочи сосок опадает, превращаясь в воронкообразное углубление.
Указанные признаки столь характерны, что позволяют безошибочно диагностировать при цистоскопии уретероцеле. В начале оно может представиться в виде гладкостенной опухоли, но дальнейшее поведение этой “опухоли” со всей очевидностью указывает на грыжевое выпячивание мочеточника — уретероцеле. Особенно легко принять уретероцеле за опухоль, когда оно достигает очень большой величины и вызывает затруднение при мочеиспускании или перемежающуюся задержку мочи. У женщин уретероцеле такой большой величины нередко выпадает из уретры наружу. Предварительное погружение выпавшей “опухоли” обратно в пузырь и последующая цистоскопия тотчас выясняют характер заболевания.
Уретероцеле
|
|
|
|
Рис. 1. Шаровидное выпячивание в области устья левого мочеточника в момент наполнения мочой |
Рис. 2.То же мочеточниковое устье в спавшемся состоянии |
|
|
|
|
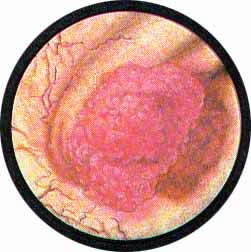
Рис. 3. Массивное шаровидное выпячивание области устья левого мочеточника, напоминающее по своим очертаниям грудную железу, увенчанную соском - устьем мочеточника |
Рис. 4. Большой горизонтально расположенный мешок правостороннего уретероцеле, наполненный камнями. На нижней поверхности видно точечное устье мочеточника |
|
|
|
|
Рис. 5. Шаровидное выпячивание источенного просвечивающего мешка с выраженным рисунком сосудов, местами образующих мелкосетчатые сплетения. Почти на самой вершине мешка уретероцеле едва заметное устье мочеточника |
Рис. 6. При другом повороте цистоскопа удается видеть мешок уретероцеле сверху. Из узенького (булавочный укол) мочеточникового устья выбрасывается индигокармин |
ТРАБЕКУЛЯРНЫЙ МОЧЕВОЙ ПУЗЫРЬ
Нормальный рисунок внутренней поверхности стенки мочевого пузыря нарушается при возникновении постоянно нарастающего затруднения к его опорожнению.
Спастическое сокращение наружного сфинктера при травматических повреждениях или заболеваниях спинного мозга, выступающая в полость пузыря аденома предстательной железы затрудняют нормальный отток мочи из пузыря, требуя каждый раз усиленного напряжения мышц детрузора, в результате чего возникает так называемая рабочая гипертрофия мышечной стенки пузыря. Однако, наряду с утолщением отдельных мышечных волокон пузырной стенки, постепенно развивается и своеобразное разволокнение ее на отдельные мышечные группы с образованием участков с менее развитой мускулатурой. При цистоскопическом исследовании такого пузыря видны покрытые слизистой оболочкой мощные, переплетающиеся между собой мышечные волокна с большей или меньшей величины углублениями — ложными дивертикулами. Такая картина носит название трабекулярного пузыря.
Трабекулярный пузырь без ясно видимых механических причин к его возникновению является ранним признаком нарушения иннервации пузыря спинального происхождения. Путем цистоскопического исследования в подобных случаях удается установить поражение спинного мозга задолго до развития других неврологических симптомов, на что указывал проф. Р. М. Фронштейн еще в 1910 г.
Аналогичная описываемой цистоскопическая картина наблюдается и при миэлодисплазии у детей.
Трабекулярный мочевой пузырь
|
|
|
|
Рис. 1. Трабекулярный пузырь с образованием ложного дивертикула между отдельными мышечными тяжами. Слизистая мочевого пузы-ря без патологических изменений |
Рис. 2. В полость пузыря вдается "гипертрофированная" средняя доля предстательной железы. За ней видны лежащие на дне и частично на задней стенке мелкие камни - ураты. На задней стенке мочевого пузыря имеется ложный дивертикул, в котором находится конкремент. Группа почти параллельно идущих расширенных сосудов |
|
|
|
|
Рис. 3. Резко выраженная трабекулярность мочевого пузыря с образованием множества ложных дивертикулов то большей, то меньшей величины с хорошо различимым дном. Правая межмочеточниковая связка натянута. Кнаружи от нее виден вход в истинный дивертикул |
|
ИСТИННЫЙ ДИВЕРТИКУЛ
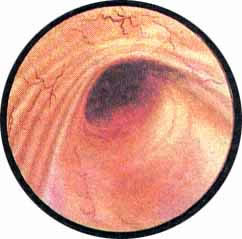
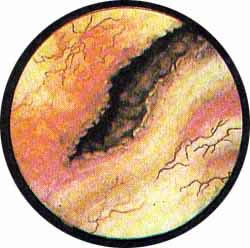
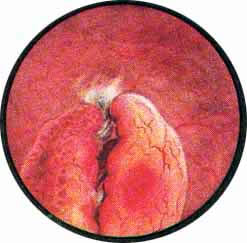
Наряду с возникновением трабекулярного пузыря и образованием ложных дивертикулов, в отдельных случаях может наблюдаться ограниченное, почти полное разволокнение пузырных мышц и образование истинного дивертикула. В подобных случаях трабекулярность стенки пузыря бывает выражена слабо или может отсутствовать совсем. В то же время обычно кнаружи от мочеточникового отверстия образуется углубление круглой формы, которое, постепенно увеличиваясь, превращается в дивертикул, иногда достигающий очень значительной величины.
Вход в истинный дивертикул имеет вид овальной или круглой формы дыры с кисетом собранной слизистой, симулирующие картину жома. Дно и стенки достигшего большой величины дивертикула обычно не видны, вследствие чего вход в дивертикул кажется черным зияющим отверстием в стенке мочевого пузыря. Иногда дивертикул увлекает за собой и устье мочеточника, которое располагается в таком случае по краю входа в дивертикул или на внутренней стенке его у самого входа. Предварительное выяснение при цистоскопическом исследовании отношения устья мочеточника к истинному дивертикулу имеет громадное значение при операции удаления мешка дивертикула.
Истинный дивертикул
|
|
|
|
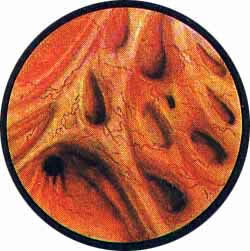
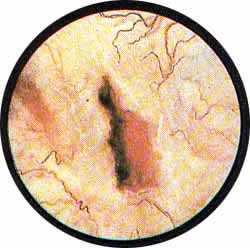
Рис 1. На правой задне-боковой стенке мочевого пузыря виден вход в истинный дивертикул, частично закрытый комком слизи, инкрустированным белыми солями. Над входом в дивертикул видно воронкообразное вдавление - начальная фаза образования дивертикула |
Рис. 2. Позади устья правого мочеточника и несколько кнаружи от него виден вход в истинный дивертикул с собранной кисетом слизистой оболочкой. Умеренная гиперемия с некоторой отечностью слизистой мочевого пузыря |
|
|
|
|
Рис. 3. Вокруг входа в дивертикул слизистая собрана в радиарные складки, напоминающие по своему виду жом прямой кишки. Избыточно расширенные сосуды расположены в том же радиарном направлении. Рисунок сосудов столь рельефен, что создается впечатление, что они лежат на слизистой оболочке |
|
ЦИСТОЦЕЛЕ
Деформацию мочевого пузыря вызывает еще и опущение передней стенки влагалища, с которым тесно связано дно мочевого пузыря. При значительном опущении передней стенки влагалища, особенно связанном с одновременным опущением или выпадением матки, весь мочевой пузырь оказывается расположенным под лобковым сочленением. В этих случаях и проведение цистоскопа в мочевой пузырь представляет известные затруднения, так как клюв цистоскопа упирается в стенку пузыря. Наполнение же пузыря не изменяет его топографии, а ведет лишь к образованию шаровидного выпячивания, заполняющего влагалище. В подобных случаях при цистоскопии удается видеть только пришеечную часть пузыря и продольную, уходящую вниз складчатость задней стенки пузыря. Для обозрения устьев мочеточников надлежит ввести во влагалище марлевый или ватный тампон. Слизистая оболочка, ранее имевшая продольную складчатость, собирается в поперечные складки. Дно мочевого пузыря имеет вид холма, вдающегося в мочевой пузырь; на вершине холма можно различить некоторое воронкообразное углубление, на дне которого располагается устье мочеточника.
Цистоцеле
|
|
|
|
Рис. 1. На рисунке виден нижний край шейки мочевого пузыря и натянутая в виде занавеса задняя стенка мочевого пузыря |
Рис. 2. То же наблюдение. Во влагалище введен тампон. Дно пузыря приподнято кверху. Видно устье мочеточника и расширенный сосуд. Поперечная складчатость задней стенки пузыря |
АРТИФИЦИАЛЬНЫЕ УСТЬЯ МОЧЕТОЧНИКОВ
Особо интересную картину представляют артифициальные устья после пересадки мочеточников в мочевой пузырь. При цистоскопическом исследовании можно видеть, что обычно погружаемый в пузырь отрезок мочеточника, оставляемый свободно или фиксируемый к стенке пузыря и долженствующий служить клапаном, препятствующим затеканию мочи обратно в мочеточник и почечную лоханку, омертвевает и отделяется. Новообразованное устье мочеточника имеет вид либо волнообразной щели, расположенной на приподнятой рубцами ромбовидной площадке, либо (особенно после резекции части стенки пузыря) неправильно округлой формы отверстия среди своеобразно собранной в складки слизистой оболочки мочевого пузыря.
Артифициальные устья мочеточников
|
|
|
|
Рис. 1. Состояние после неоимплантации мочеточника в пузырь после частичной резекции. Новообразованное устье мочеточника, имеющее вид волнистой щели, расположено на ромбовидной площадке (рубцы). Слизистая пузыря без патологических изменений |
Рис. 2. Состояние после резекции левой половины мочевого пузыря и неоимплантация мочеточника. Своеобразная, в виде уходящей вглубь пещеры, деформация мочевого пузыря. На задней стенке "пещеры" новообразованное устье мочеточника овальной формы, горизонтально расположенное. Свободно свисавший во время операции отрезок мочеточника и в данном случае отделился, образовав подобие зияющего устья мочеточника |
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ МОЧЕВОГО ПУЗЫРЯ
Травматические повреждения мочевого пузыря в острой стадии и в особенности непосредственно вслед за травмой редко являются предметом цистоскопического исследования. В какой бы благоприятной обстановке и при самых педантичных условиях асептики не производилось исследование, нельзя быть уверенным в том, что само проведение инструмента в мочевой пузырь, наполнение пузыря жидкостью не вызовут последующих осложнений, в особенности при внутрибрюшинных ранениях или подкожных разрывах мочевого пузыря. В подавляющем большинстве случаев сама клиническая картина ранений или закрытой травмы пузыря столь характерна, что редко может возникать необходимость осмотра мочевого пузыря непосредственно после травмы.
Когда же опасность перитонита или мочевого затека в околопузырную клетчатку миновала, но остались еще дизурические расстройства, пиурия или гематурия, тогда и возникает необходимость более детального выяснения причин, поддерживающих указанные явления.
Так, при наличии пузырно-влагалищного свища перед операцией закрытия свищевого отверстия необходимо выяснить его локализацию, относительную величину и в особенности отношение свища к устью мочеточника или к шейке пузыря.
Поэтому в подобных случаях рекомендуется производить цистоскопию под постоянным током жидкости, соединив боковой кран цистоскопа с кружкой ирригационной системы. При пузырно-прямокишечных свищах для удержания или замедления оттока жидкости из мочевого пузыря во влагалище вводится ватный тампон предпочтительно из негигроскопической ваты. В те случаях, когда указанные мероприятия все же не позволяют растянуть стенку пузыря, предварительным пальцевым исследованием определяется локализация свищевого отверстия во влагалище или в прямой кишке и соответственно этому ориентировочно в нужном положении устанавливается цистоскоп с заранее монтированной оптикой; тогда и при незначительном наполнении пузыря все же удается разглядеть интересующие детали. Естественно, что все детали, видимые в цистоскоп при описанных условиях, приобретают очень большие размеры: складки пузыря кажутся массивными, сама воронка пузырно-влагалищного свища — обширной или чрезмерно глубокой.
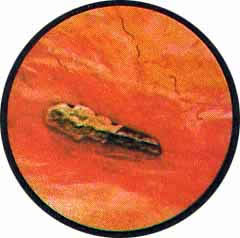
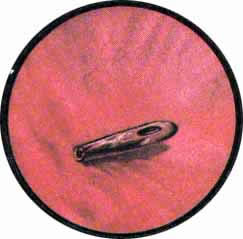
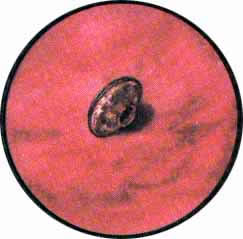
Раневой дефект при изолированных сквозных или слепых проникающих ранениях мочевого пузыря закрывается очень быстро, не оставляя на слизистой пузыря заметных изменений. Однако постоянное присутствие инородного тела в мочевом пузыре (пули или осколка) вызывает явления воспаления слизистой оболочки с резко выраженной гиперемией и исчезновением рисунка сосудов мочевого пузыря. Пуля или осколок довольно скоро начинает покрываться солями, преимущественно фосфатов, которые в отдельных случаях покрывают инородное тело толстым слоем, симулируя обычной камень мочевого пузыря.
При слепых, непроникающих ранениях ранящий снаряд, чаще всего осколок, застревает в стенке пузыря, закрывая собой раневое отверстие и одновременно вызывая и поддерживая выраженные реактивные явления по окружности в виде буллезного отека слизистой пузыря в непосредственной близости к ране и гиперемии в более отдаленных от местоположения осколка участках пузыря.
Те же явления хронического воспаления поддерживают и другие инородные тела — обломки резиновых катетеров, головных шпилек и т. п. Последние чаще всего наблюдаются в женских пузырях, куда они попадают случайно при мастурбации или при попытках вызвать искусственный аборт. Если обломки катетеров только поддерживают уже ранее существующий воспалительный процесс в мочевом пузыре, то другие инородные тела сами являются источником возникновения инфекции.
Травматическое повреждение мочевого пузыря
|
|
|
|
Рис. 1. Винтовочная пуля, местами покрытая солями фосфатов, располагается на дне мочевого пузыря позади межмочеточниковой связки. Слизистая пузыря резко гиперемирована, бархатиста и грубо складчата, в отдельных участках периваскулярные крово-излияния |
Рис. 2. Длительное пребывание осколка в мочевом пузыре. Осколок покрыт плотной коркой фосфата. В области местоположения осколка выраженные воспалительные изменения - гиперемия, отек и расширение сосудов слизистой пузыря |
|
|
|
|
Рис. 3. Значительной величины и неправильной формы осколок снаряда, местами уже покрыт солями, лежит на дне пузыря. Слизистая мочевого пузыря, особенно дна его, резко гиперемирована, отечна; рисунок сосудов сохранен только на задней стенке, где воспалительные изменения несколько менее интенсивны |
Рис. 4. Осколок застрял в толще стенки мочевого пузыря. Резко выраженная гиперемия слизистой с явлениями пузырчатого буллезного отека |
|
|
|
|
Рис. 5. Пузырно-прямокишечный свищ тридцатидневной давности. Слизистая пузыря в окружности свища диффузно гиперемирована, отечна; рисунок сосудов отсутствует, значительные кровоизлияния в подслизистую. В центре свища, окруженного флотирующей бахромой некротических тканей фибрина, виден каловый комок |
Рис. 6. Организованный пузырно-прямокишечный свищ. Слизистая пузыря с умеренными воспалительными изменениями и кисетом (по направлению к свищу), собранными складками. Влево от свища полоса фибринозных наложений, слегка окрашенных выделяющихся из свища калом в коричневато-желтый цвет |
ИНОРОДНЫЕ ТЕЛА МОЧЕВОГО ПУЗЫРЯ
|
|
|
|
Рис. 1. Инородное тело в мочевом пузыре. Покрытая солями изогнутая дамская шпилька для волос. Слизистая пузыря темно-вишневого цвета, совершенно лишена рисунка сосудов - явления жестокого щелочного цистита. |
Рис. 2. Обломок резинового катетера в мочевом пузыре. В слизистой мочевого пузыря явления значительной гиперемии, отечность слизистой дна пузыря. |
|
|
|
| Рис. 3. Оторвавшаяся головка петцеровского катетера, местами уже покрытая солями. Слизистая пузыря |
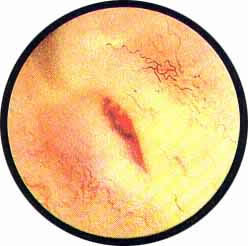
СВИЩИ МОЧЕВОГО ПУЗЫРЯ (ПУЗЫРНО-ВЛАГАЛИЩНЫЕ)
|
|
|
|
Рис. 1. Резко выраженная гиперемия и отек собранной в грубые складки слизистой мочевого пузыря. Между переплетающимися складками свищевое отверстие, над ним в поперечном направлении идет гряда буллезного отека. Мелкие хлопья фибрина. |
Рис. 2. Организованный пузырно-влагалищный свищ. Резко выраженная деформация мочевого пузыря с отеком слизистой и полным исчезновением рисунка дна пузыря. На уровне "10 часов" видно деформированное устье правого мочеточника. |
|
|
|
|
Рис. 3. Послеоперационный пузырно-влагалищный свищ. В центре свища видна инкрустированная солями шелковая лигатура. Грубая складчатость и отечность слизистой в области свища. |
Рис. 4. Выраженная деформация мочевого пузыря с образованием радиарных и поперечных рубцов в окружности свища. |
|
|
|
|
Рис. 5. Пузырно-влагалищный свищ, пропускающий три пальца. |
Рис. 6. Пристеночный, в виде белой плиты камень, организовавшийся вокруг шелковых лигатур после безуспешного закрытия пузырно-влагалищного свища. Слизистая в состоянии выраженного воспаления собрана в радиарные сладки. |
ПАРАЦИСТИТЫ
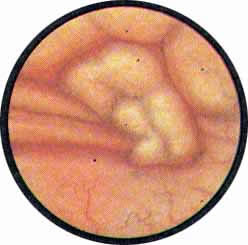
Характерную картину внутрипузырных изменений вызывают гнойно-воспалительные процессы, разыгрывающиеся в ополопузырной клетчатки или в близлежащих органах брюшной полости и малого таза. К ним относятся парациститы, возникающие после грыжесечений, абсцессы аппендикулярного происхождения и в особенности гнойные сальпингиты или нагноившиеся дермоидные кисты яичника с выраженной тенденцией к вскрытию или уже вскрывшиеся в мочевом пузырь. При подостро или хронически протекающих парациститах, связанных с панцирной инфильтрацией околопузырной клетчатки, видимой простым глазом или ясно определяемой при пальпации области мочевого пузыря, источник пиурии распознается легко. Выделение же гнойной мочи при воспалительных процесса в тазовых органах с перфорацией гнойника в мочевой пузырь в подавляющем большинстве случаев является предметом диагностических ошибок. Особые диагностические затруднения возникают при так называемой перемежающейся пиурии, источник которой чаще всего относят к почкам. Тщательно проведенное цистоскопическое исследование позволяет тотчас выяснить причину тотальной пиурии, не поддающейся ни местному, ни общемедикаментозному лечению. Как мы уже указывали, в подобных случаях пузырь отмывается с большим трудом, что уже само по себе является признаком, заставляющим подозревать непрерывное поступление гноя из вскрывшегося в мочевой пузырь гнойника или выделения гноя из мешка пионефроза. После того как мочевой пузырь удается отмыть от гноя и добиться достаточной прозрачности среды, можно видеть очень характерную картину пролабирования стенки мочевого пузыря. При этом вдающийся в полость пузыря участок стенки его имеет самые разнообразные очертания: или в виде шаровидного образования, окруженного грубыми складками отечной слизистой, или массивного, но строго ограниченного пузырчатого отека, или в виде собранной причудливой формы складки слизистой пузыря. Однако все эти внешние, как будто резко отличающиеся друг от друга реактивные явления со стороны слизистой мочевого пузыря объединены одним общим признаком — наличием перфорационного отверстия, из которого выделяется гной. В некоторых случаях перфорационное отверстие окружено грануляциями наподобие организованного отверстия, сообщающегося с очагом продолжающейся секвестрации тканей в малом тазу. В тех же случаях, в которых наблюдаемая картина все же представляется недостаточно убедительной, следует по установлении цистоскопа в позицию наилучшей видимости всего подозрительного участка свободной рукой надавить на область мочевого пузыря. В этот момент из перфорационного отверстия выделится гной, что уже будет служить неоспоримым доказательством наличия околопузырного гнойника, вскрывшегося в мочевой пузырь.
Парациститы
|
|
|
|
Рис. 1. Слепое ранение таза. Перфорация абцесса в мочевой пузырь. Ограниченный отек правой верхне-боковой стенки пузыря. В верхнем квадранте косо поперечно расположенная щель - место перфорации гнойника. Слизистая в окружности умеренно гиперемирована, сосуды расширены. |
Рис. 2. Ранение таза. Гнойный парацистит. Перфорация абсцесса в мочевой пузырь.На правой задне-боковой стенке мочевого пузыря, ближе к его верхушке, стекловидно отечная слизистая оболочка собрана кисетом в грубые складки. Воронкообразное углубление заполняет шаровидное выпячивание, в центре которого видно место перфорации, окруженное венчиком некротической ткани. |
 |
|
| Рис. 3. Перфорация аппендикулярного абсцесса в мочевой пузырь. На правой задне-боковой стенке мочевого пузыря неправильной формы образование, покрытое стекловидно отечной слизистой, лишенной рисунка сосудов. На боковой стенке две продольно идущие складки, уходящие под описанное выше образование, покрывающее место перфорации гнойника. В остальных отделах слизистая без особых изменений. | |
|
|
|
|
Рис. 4. Перфорация гнойника параметрия в мочевой пузырь.Выраженные явления цистита - слизистая резко гиперемирована. В ограниченном участке стенка пузыря собрана полукисетом и образует нишу, в которой виден сгусток гноя зеленовато-серого цвета. |
Рис. 5. Перфорация гнойника в мочевой пузырь. Воронкообразное углубление с отечной слизистой мочевого пузыря, собранной кисетом. На дне воронки свищевое отверстие с разросшимися грануляциями. |
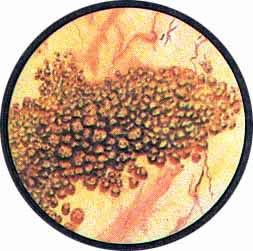
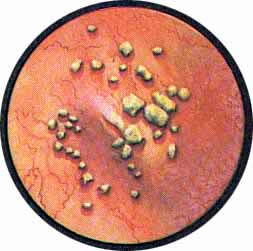
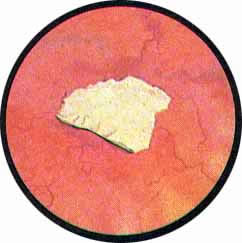
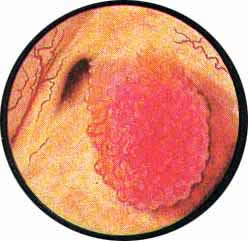
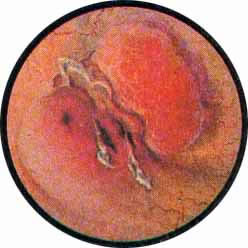
КАМНИ МОЧЕВОГО ПУЗЫРЯ
Какой бы характерной ни была клиническая картина при камнях мочевого пузыря, точная диагностика возможна только посредством цистоскопического исследования.
Применявшееся в прежние времена для определения камня в пузыре исследования щупом с характерным звуком удара инструмента о камень и специфического шума — шороха от трения щупа о конкремент или широко применяющаяся в настоящее время рентгенография области мочевого пузыря не может заменить цистоскопического исследования при этом страдании. Помимо своей травматичности, отрицательные данные при исследовании пузыря щупом не указывают на фактическое отсутствие камня в мочевом пузыре. В то же время и отсутствие изображения камня на рентгенограмме может иметь место при наличии в пузыре камней, не задерживающих рентгеновы лучи, чаще всего уратов, реже цистиновых и еще реже ксантиновых камней. Равным образом, путем рентгенологического исследования редко и мало убедительно выявляются так называемые “мягкие” камни, основой которых являются инкрустированные мочевыми солями сгустки крови или комки фибрина. Кроме того, даже в положительных случаях обнаружения камня в мочевом пузыре можно допустить ряд грубых ошибок, если при выборе метода лечения руководствоваться только одними данными рентгенографии. Так, за камень может быть принята инкрустированная солями распадающаяся опухоль мочевого пузыря, камни предстательной железы или камень, ущемленный в интрамуральной части мочеточника или выполняющий мешок уретероцеле. Не менее важную роль имеет хотя бы грубо ориентировочное определение химического состава конкремента. Большая или меньшая интенсивность изображения камня на рентгенограмме подвержена настолько частым случайностям, связанным с техникой рентгенографии, плотностью окружающих тканей, степенью наполнения мочевого пузыря мочой и т. д., что не позволяет в большинстве случаев высказать определенное суждение о химической структуре конкремента.
В то же время большой ошибкой было бы приступить к камнедроблению, основываясь только на данных цистоскопического исследования и не сделав предварительного рентгеновского снимка. Особое значение приобретает этот метод при цистоскопическом обнаружении камня после огнестрельных ранений мочевого пузыря, когда ядром камня может оказаться металлический осколок или осколок кости при одновременном повреждении и костей таза. Цистоскопическим исследованием удается установить причину возникновения гематурии после тряской езды, объяснить внезапные задержки мочи во время мочеиспускания, обусловленные, как выясняется при цистоскопии, одним или множественными камнями мочевого пузыря. Не менее важным представляется определение величины, формы и химического состава камня. О последнем, свидетельствует наружный вид и окраска камня. Естественно, что определяется химический состав только наружного слоя камня мочевого пузыря. Так, камни белого цвета состоят преимущественно из солей фосфатов, оксалаты окрашены в буро-коричневый цвет. Ураты же имеют ярко-желтую окраску. Это в подавляющем большинстве камни с гладкой поверхностью, плоской или яйцевидной формы. Шиповатые камни чаще всего состоят преимущественно из щавелековислого кальция. Множественные камни вследствие постоянных сокращений мочевого пузыря все время перемещаются, труся друг о друга, образуя фасетки и луночки. В некоторых случаях можно видеть результаты внутрипузырных расщеплений камня, из-за которых при цистоскопии обнаруживается слоистое строение конкремента (рис. 8).
Помимо установления наличия камня в пузыре, большое значение имеет осмотр слизистой оболочки мочевого пузыря, области предстательной железы. Так, выраженные явления воспаления слизистой или наличие выступающей в полость пузыря аденомы или рака предстательной железы является прямым противопоказанием к камнедроблению. Противопоказанием к последнему являются одновременно обнаруживаемые в некоторых случаях опухоли или дивертикулы мочевого пузыря.
Таким образом, цистоскопическая диагностика не может ограничиваться только установлением одного факта присутствия камня в пузыре, но должна заключать в себе оценку всей картины заболевания в целом, что позволит выбрать и наиболее целесообразный, применительно к данному случаю, метод лечения — камнедробление (после соответствующей подготовки больного) или сечение мочевого пузыря.
Камни мочевого пузыря
|
|
|
|
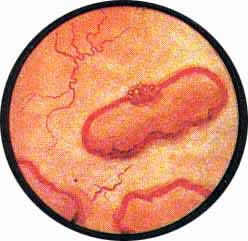
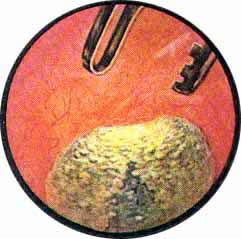
Рис. 1. Множественные камни (ураты) мочевого пузыря. Видно, как из отдельных мелких гранул формируются более крупные конкременты. Слизистая пузыря нормальная. |
Рис. 2. Умеренно выраженный хронический цистит. Множественные, то более крупные, то мелкие камни-фосфаты неправильной формы. |
|
|
|
|
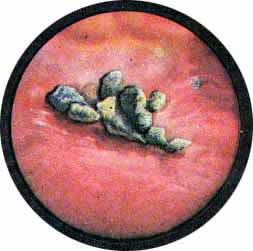
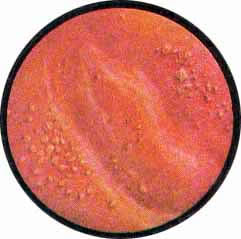
Рис. 3. Одиночный камень мочевого пузыря - оксалат. Резко выраженная трабекулярность стенки пузыря. Слизистая умеренно гиперемирована, сосуды расширены. |
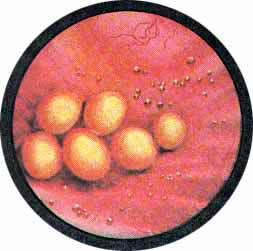
Рис. 4. Три больших фосфата, образующих пирамиду в мочевом пузыре. Слизистая пузыря резко гиперемирована, рисунка сосудов почти не видно. Умеренная трабекулярность стенки мочевого пузыря. |
|
|
|
|
Рис. 5. Множественные яйцевидные формы камни-ураты. На несколько гиперемированной слизистой россыпи более мелких камней и кристаллов солей уратов. |
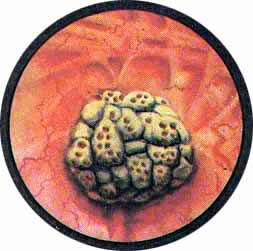
Рис. 6. На отечной вишнево-красного цвета слизистой камень беловато-серого цвета, состоящий как бы из склеенных вместе отдельных камешков продолговато-овальной формы. |
|
|
|
|
Рис. 7. Большой камень-фосфат в женском мочевом пузыре. Интенсивный воспалительный процесс слизистой дна пузыря с отдельными очагами кровоизлияний. |
Рис. 8. Множественные смешанные камни мочевого пузыря с выраженной слоистостью. По-видимому, имело место внутрипузырное спонтанное дробление одного большого камня на несколько меньших камней. |
ПРИСТЕНОЧНЫЕ КАМНИ МОЧЕВОГО ПУЗЫРЯ
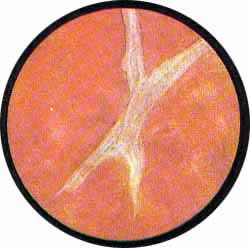
Наряду со свободно лежащими камнями, нередко можно обнаружить и пристеночные камни мочевого пузыря. Эти камни в подавляющем большинстве случаев состоят из солей фосфатов и образуются вокруг преимущественно шелковых лигатур, наложенных на мочевой пузырь во время оперативных вмешательств. Чаще всего пристеночные камни наблюдаются после гинекологических операций со случайным ранением или захватыванием в шелковый шов стенки мочевого пузыря. Равным образом пристеночные камни могут образоваться после ушивания шелком дефекта мочевого пузыря при пузырно-влагалищных свищах.
Расположение пристеночных камней всецело зависит от местоположения шелковой лигатуры. Этим моментом в известной степени обусловливается и форма конкрементов, которые бывают то в виде сережек, подвешенных к задней стенке пузыря, то свисающих на длинных лигатурах, то в виде белой глыбы, погруженной в складки отечной воспаленной слизистой дна пузыря; торчащий же сбоку кончик инкрустированной солями лигатуры выдает в таких случаях истинную природу конкремента.
Пристеночные камни мочевого пузыря
|
|
|
|
Рис. 1. Две длинные шелковые лигатуры, свисающие с передней стенки мочевого пузыря после высокого сечения его. У основания лигатуры буллезный отек слизистой; на концах лигатур правильной формы камни. |
Рис. 2. На концах прорезавшихся в мочевой пузырь шелковых лигатур после гинекологической операции организовались камни-фосфаты в виде сережек, свисающих в полость мочевого пузыря. |
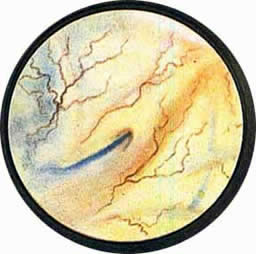
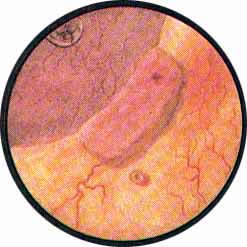
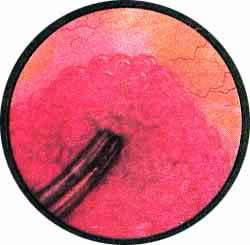
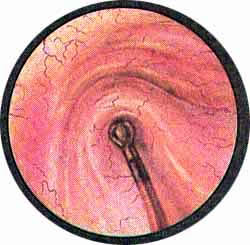
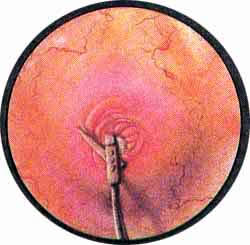
КАМНИ МОЧЕТОЧНИКОВ
|
|
|
|
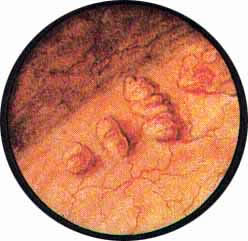
Рис. 1. Камень интрамуральной части левого мочеточника. Область устья левого мочеточника в виде холма выступает в полость мочевого пузыря и представляется резко отечной, синевато-багрового цвета. Само устье имеет звездчатый рисунок. В центре его виден ущемленный конкремент. |
Рис. 2. Камень интрамуральной части мочеточника. Резко выраженный отек области интрамуральной части мочеточника. Особенно резко выражен отек всей окружности устья мочеточника. Последнее имеет неправильные очертания. Из устья выступают гнойные хлопья. Такие же комочки гноя видны кнутри от устья мочеточника, где имеется участок кровоизлияния в подслизистую. |
|
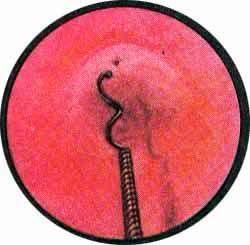
Рождение камня мочеточника |
|
|
|
|
|
Рис. 3. Рождение камня мочеточника. Область устья мочеточника буллезно отечна. В устье торчит камень-фосфат. |
Рис. 4. Камень интрамуральной части правого мочеточника. Область устья правого мочеточника шаровидно приподнята и складками натягивает окружающую слизистую. Само устье в состоянии буллезного отека, делающего просвет устья неправильно звездчатым. Кровоизлияния в подслизистую по наружному краю шаровидного выпячивания. |
|
|
|
|
Рис. 5. Мочеточниковое устье соском вдается в полость мочевого пузыря. Сесть мелких сосудов почти циркулярно охватывает устье, местами видны экстравазаты. В устье мочеточника виден торчащий в нем камень бурого цвета. |
Рис. 6. Выраженный отек области устья правого мочеточника, само устье неправильно треугольной формы, зияет. В просвете виден небольшой конкремент. |
|
Устья мочеточников после отхождения камня |
|
|
|
|
|
Рис. 7. Кровоизлияние в послизистую по верхне-внутреннему краю левого мочеточника. Устье отечно, резко расширено. |
Рис. 8. Множественные кровоизлияния, почти венцом охватывающие устье мочеточника. Само устье фестончато, со следами разрывов после отхождения камня. На дне пузыря два конкремента, по виду напоминающие косточки лимона. |
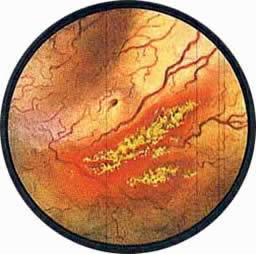
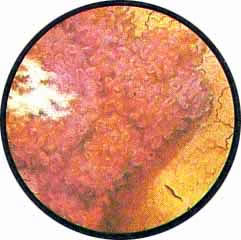
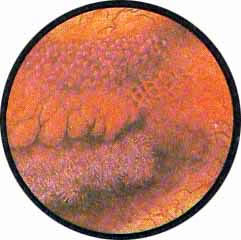
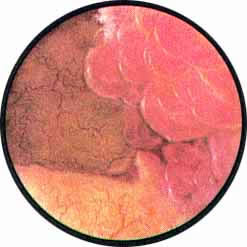
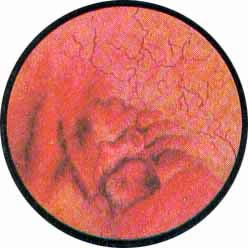
ЦИСТИТ
Наиболее часто встречающимся заболеванием мочевого пузыря является воспаление его слизистой оболочки — цистит.
Интересно отметить, что цистоскопическое исследование при циститах является почти равнозначащим гистологическому анализу изменений воспаленной слизистой мочевого пузыря.
Различают острые, подострые и хронические формы циститов.
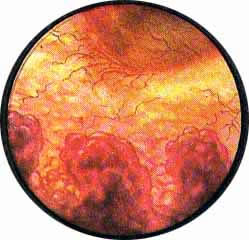
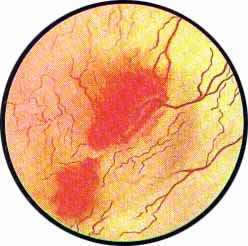
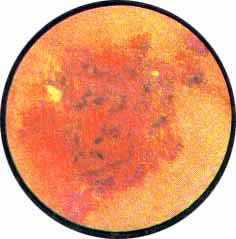
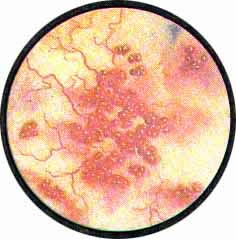
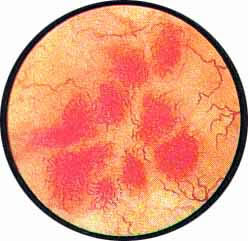
Острый цистит при цистоскопическом исследовании характеризуется разлитой гиперемией слизистой, теряющей свой блеск и делающейся матовой. Слизистая оболочка приобретает ярко-красную окраску, пронизана сетью расширенных, переполненных кровью сосудов. Местами с большей или меньшей степени наблюдаются кровоизлияния в под слизистую, имеющие на фоне ярко-красной слизистой оболочки вид разбросанных пятен темно-вишневой опухоли с размытыми и неопределенного рисунка очертаниями.
Острый цистит
|
|
|
|
Рис. 1. Разлитая гиперемия всей слизистой пузыря с отдельными кровоизлияниями и расширенными крупными сосудами. |
Рис. 2. Слизистая ярко-красного цвета, бархатиста, собирается в грубые, поперечно идущие складки. Множественные гнездные кровоизлияния в подслизистую. |
|
|
|
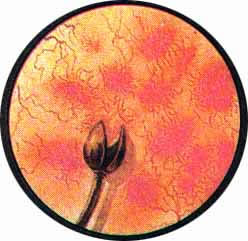
|
Рис. 3. Острый цистит с резко выраженным отеком, приобретающим в отдельных местах характер буллезного отека. Контурируется левый угол гиперемированной и отечной межмочеточниковой связки, покрытой фибринозными наложениями. |
Рис. 4. Острый фолликулярный цистит. Слизистая пузыря усеяна множеством фолликулов, более бледных, чем окружающая гиперемированная слизистая оболочка, усеянная разбросанными клочками фибринозной пленки. В центре виден неправильных очертаний участок кровоизлияния. |
|
|
|
| Рис. 5. Острый тригонит. Складка межмочеточниковой связки приподнята; слизистая гиперемирована, избыточное развитие мелко извитых кровеносных сосудов; над складкой и под ней ближе к шейке пузыря множественные кровоизлияния. Устье левого мочеточника раскрыто вследствие отека слизистой. Сверху, снизу и с внутренней стороны устье мочеточника окружено пленкой фибрина, покрывающей почти целиком левую половину межмочеточниковой связки. | |
|
|
|
|
Рис. 6-7. Острое воспаление дна и шейки пузыря. Воспалительный процесс занимает преимущественно дно и шейку мочевого пузыря. Помимо резко выраженной гиперемии, отмечаются множественные гранулезные высыпания, покрытые в отдельных местах фибринозными наложениями. Устье правого мочеточника в виде кратера расположено на вершине холма и никаких особых изменений не представляет. Слева воспалительный процесс поднялся выше межмочеточниковой связки; |
|
Помимо разлитых острых геморрагических циститов, наблюдаются острые воспаления слизистой пузыря, занимающие отдельные ограниченные участки, преимущественно дно и боковые стенки у шейки пузыря. В этих случаях на ярко-красном фоне воспаленной слизистой можно видеть множество просовидных высыпаний желтовато-красного цвета. Пораженные участки слизистой местами покрыты фибринозно-гнойными пленками — типическая картина острого фолликулярного цистита.
В целом ряде случаев подостро протекающего воспаления мочевого пузыря зона поражения оказывается более или менее строго ограниченной областью льетодиева треугольника. Слизистая в этой области пронизана множеством мелких переплетающихся между собой расширенных сосудов, придающих слизистой ярко-красную окраску, которая еще более усиливается от мелких пятен кровоизлияний в под слизистую, контрастирующих с белым фибринозным налетом, покрывающим отечный и приподнятый треугольник. Фибринозный налет, местами отделившийся от основания, охватывает полукольцом устье мочеточника.
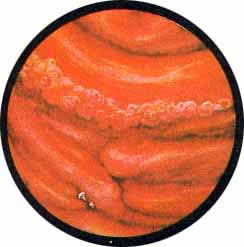
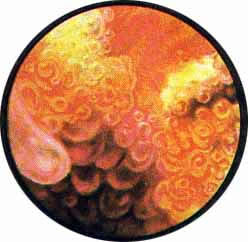
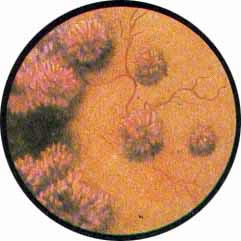
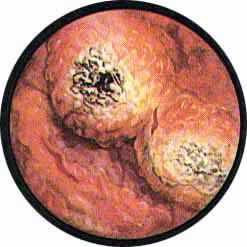
В результате часто возникающих обострений и рецидивов заболевания процесс переходит в хроническую форму, характеризующуюся образованием преимущественно на дне и ближе к шейке пузыря отдельных или собранных в кучки мелких кистозных образований.
Кисты мочевого пузыря
|
|
|
|
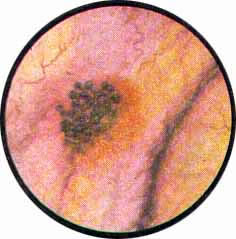
Рис. 1. Над выступающим в виде соска мочеточниковым устьем отдельные полупрозрачные кисты, напоминающие виноград. |
Рис. 2. Такое же собрание кист на левой задне-боковой стенке мочевого пузыря. |
|
|
|
|
Рис. 3. Все дно мочевого пузыря усеяно мелкими кистами, создающими кочкообразную поверхность, на которой трудно различить устья мочеточников. |
Рис. 4. Дно мочевого пузыря усеяно множеством мелких просвечивающих кист. Слева видна одна киста величиной с вишню, выполненная серозным содержимым янтарно-желтого цвета. |
|
|
|
|
Рис. 5. На дне пузыря, почти у самой шейки его, множественные высыпания мелких просвечивающих кист без реактивно-воспалительных изменений по окружности. Видно сосочком выступающее в полости мочевого пузыря устье мочеточника. |
Рис. 6. Рассеянные по дну пузыря просвечивающие кисты, распространяющиеся и на шейку пузыря, имеющую фестончатые очертания. |
|
|
|
| Рис. 7. Хронический цистит. Емкость мочевого пузыря резко ограничена. При осмотре создается впечатление, что цистоскоп находится в сталактитовой пещере, со стенок которой свисает в полость мочевого пузыря множество тесно прилежащих друг к другу кист то зеленовато-синеватого, то светло-розового, то вишнево-красного (в менее освещенных местах) цвета. Местами островки гиперемированной слизистой, кое-где фибринозные наложения. | |
Кисты выполнены прозрачной жидкостью, вследствие чего представляются возвышающимися над поверхностью слизистой и просвечивающимися. В некоторых случаях имеет место множественное образование кист, усеивающих все дно мочевого пузыря и частично распространяющихся на боковые стенки его ближе к переходной складке.
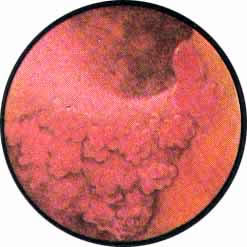
Нередко описанные кистозные образования в подслизистой пузыря сопровождаются одновременно псевдополипозными воспалительными разрастаниями, вдающимися в просвет шейки пузыря и имеющими подчас самую причудливую форму.
Псевдополипоз мочевого пузыря
|
|
|
|
Рис. 1. Псевдополипоз шейки мочевого пузыря. Гранулезный цистит. Все дно мочевого пузыря усеяно множественными гранулезными высыпаниями, переходящими на шейку пузыря, где имеются не правильных очертаний, состоящие как бы из отдельных, наложенных друг на друга полупрозрачных кист, образования, симулирующие истинные полипы шейки пузыря. Межмочеточниковая связка приподнята; за ней видна плохо освещенная полость, образовавшаяся вследствие опущения задней стенки пузыря (цистоцеле). |
Рис. 2. Псевдополипоз шейки мочевого пузыря. Слизистая пузыря без патологических изменений. Шейка пузыря неровная, в полость пузыря выступают отдельные причудливой формы разрастания, лишенные рисунка сосудов и симулирующие полипы |
Неопытному глазу они могут представляться в виде опухолей, от которых описанные разрастания отличаются своей массивностью, ярко-красной окраской и наличием фестончатого рисунка всех остальных отделов шейки пузыря. Кроме видимых изменений шейки пузыря, на воспалительную природу этих разрастаний указывает и сама клиническая картина болезни, характеризующаяся дизурическими расстройствами. Орошения шейки пузыря растворами азотнокислого серебра купируют дизурические расстройства с исчезновением и самих разрастаний, что, естественно, не имеет места при фиброэпителиомах или раках шейки пузыря. Псевдополипозные разрастания наблюдаются преимущественно у женщин.
Иногда кисты располагаются на поверхности слизистой пузыря и как бы сидят на узких и коротеньких ножках, напоминая собой красные просвечивающие воздушные шары. При цистоскопии, производимой в момент наполнения пузыря жидкостью, можно видеть, как под давлением струи промывной жидкости такие кисты покачиваются на ножках или наклоняются, прижимаясь к стенке пузыря.
Помимо образования прозрачных кист, может наблюдаться и другая форма хронического заболевания слизистой пузыря, так называемый гранулезный цистит.
И при этой форме цистита дно пузыря обычно усеяно множеством покрытых слизистой оболочкой холмиков. Гистологически эти выступающие над поверхностью образования представляют собой лимфоидные фолликулы, выполненные лимфоцитами.
Остаточные явления острого цистита
|
|
|
|
Рис. 1. Остаточные явления цистита. Слизистая мочевого пузыря гиперемирована, имеет несколько малиновую окраску; избыточное развитие расширенных и вместе с тем мелкопетлистых сосудов. Местами периваскулярные экхимозы. |
Рис. 2. Остаточные явления после геморрагического цистита. Участок кровоизлияния в подслизистую в большом поле зрения цистоскопа. В окружности очага кровоизлияния слизистая приобретает более или менее нормальную окраску. Размытые контуры в некоторых местах избыточно развитых, расширенных сосудов. |
|
|
|
| Рис. 3. Остаточные явление после острого цистита. Слизистая мочевого пузыря приняла нормальную окраску, снова видны мелко извитые сосуды. Местами еще сохраняются участки кровоизлияний в подслизистую | |
Несравненно более тяжелую клиническую и гистологическую картину представляют собой хронически протекающие так называемые щелочные циститы.
Хронический щелочной цистит
|
|
|
|
Рис. 1 - 2. Щелочной цистит. Разрыхленная вишнево-красного "цвета, местами с очагами кровоизлияния в под слизистую, с углублениями и приподнятыми краями отечная слизистая. В верхнем квадранте инкрустирован-ные солями фосфатов фибринозные наложения, распространяющиеся на левую верхне-боковую стенку пузыря, где инкрустированные солями хлопья фибрина симулируют распадающуюся опухоль пузыря. В этом отделе по-прежнему видна резко отечная, собранная в массивный складки слизистая оболочка, лишенная рисунка кровеносных сосудов. |
|
|
|
|
|
Рис. 3. Хронический щелочной цистит. Стенка мочевого пузыря трабекулярна. В слизистой явления умеренной гиперемии, но сохранился рисунок сосудов. На дне пузыря массивный комок фибрина, инкрустированный солями фосфатов, - картина, наиболее часто наблюдаемая при хронической задержке мочи с постоянным наличием инфицированной остаточной мочи в мочевом пузыре. |
Рис. 4. Хронический щелочной цистит. Малиново-красного цвета бархатистая слизистая оболочка, прикрытая плотно прилегающей к ней пленкой фибрина, инкрустированного толстым слоем фосфатов, давшим радиарные трещины. Местами соли образуют мелкие островки инкрустаций. |
Многообразие причин, поддерживающих хроническое, периодически обостряющееся течение воспалительного процесса в мочевом пузыре, создает и разнообразие цистоскопических картин, объединяемых одним общим названием —хронический цистит. В данном случае процесс не ограничивается слизистой оболочкой и под слизистым слоем, как при остром воспалении, а распространяется и на мышечную стенку пузыря. Помимо замещения нежных мышечных волокон грубой рубцовой тканью, имеет место и нарушение нервной трофики мочевого пузыря, сопровождающееся гнездной или диффузной метаплазией эпителия слизистой оболочки. Возникшее нарушение нервной трофики мочевого пузыря и поддерживает главным образом хроническое течение цистита. Наиболее рельефно явления хронического воспаления выражены в случаях нарушения функции мочевого пузыря с наличием остаточной мочи при аденоме предстательской железы, заболеваниях или травматических повреждениях спинного мозга.
В пользу высказанного положения говорят клинические наблюдения, показывающие, что при отсутствии нарушения функции мочевого пузыря даже постоянное орошение его слизистой гноем не вызывает и не поддерживает воспалительного процесса. Хронически протекающий воспалительный процесс порождает в некоторых случаях возникновение буллезного отека, отдельных или группами расположенных и свисающих в различных направлениях кист, создающих вид сталактитовой пещеры.
В других случаях ярко-красного цвета слизистая оболочка, имеющая матовую поверхность без рисунка сосудов, бывает покрыта плотным слоем фибрина, инкрустированного солями. Под слиянием сокращений пузыря инкрустации дают ряд радиарных трещин (Щелочной цистит). Инкурстация фибрина солями приобретает иногда своеобразный рисунок рыхлых масс серовато-белого цвета, симулирующих камень пузыря.
В тех же случаях, когда нет фибринозных и солевых наложений, длительно существующий воспалительный процесс с постоянным слущиванием эпителия слизистой придает внутренней поверхности пузыря вид вспаханного поля грязно-красного с вишневым оттенком цвета.
Очень своеобразную картину при хроническом цистите имеет слизистая оболочка пузыря после инстилляций в мочевой пузырь или после приема внутрь метиленовой синьки.
Хронический цистит после приема метиленновой синьки
|
|
|
| Рис. 1. Картина после многократных приемов метиленовой синьки. Разлитой воспалительный процесс слизистой оболочки мочевого пузыря. На задней стенке, ближе к дну пузыря, сплошная, в виде географической карты, припаянная к слизистой фибринозно-гнойная пленка, окрасившаяся в синий цвет. На поверхности пленки комообразные скопления фибрина, частично пропитанные фосфатными солями и создающие впечатление камней. | |
|
|
|
| Рис. 2-4. Мочевой пузырь после приемов метиленовой синьки. Все участки, пораженные воспалительным процессом, интенсивно импрегнировались метиленовой синькой. Участки здоровой слизистой сохранили нормальную окраску. В воспалительный процесс вовлечена область обоих мочеточников, раскрытых и имеющих вид зажженных фонариков. Наиболее интенсивные воспалительные изменения в области устья левого мочеточника, зияющее больше, чем правое, с расширенными сосудами и отдельными узелками, симулирующими туберкулезные множественные фибринозные наложения; отсюда процесс распространяется на левую задне-боковую стенку мочевого пузыря, где имеются аналогичные изменения. | |
 |
|
В подобных случаях более или менее интенсивно прокрашиваются наиболее выраженные очаги воспаления, оставляя свободными от краски участки здоровой слизистой оболочки. Указанный прием, помимо лечебных целей, является в трудных случаях хорошим диагностическим средством выявления степени распространенности изменений в мочевом пузыре. Наряду со слизистой оболочкой, частично прокрашивается и фибринозный налет, иногда распластанный по слизистой пузыря и имеющий вид географической карты. Это усиливается иногда тем, что на поверхности фибринозного налета имеются глыбки солевых отложений и инкрустаций, образующих возвышенности и углубления, как на рельефной карте.
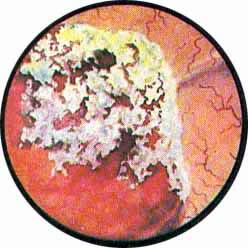
ЛЕЙКОПЛАКИЯ
Подобного рода фибринозные наложения следует отличать от лейкоплакии мочевого пузыря. Это состояние является типичным выражением метаплазии переходного эпителия в плоской с ороговением, вызываемой и поддерживаемой хронически протекающими воспалительными и нейротрофическими процессами в мочевом пузыре.
В отдельных случаях ороговевающий эпителий покрывает значительные пространства, оставляя только сравнительно небольшие прогалины имеющей нормальный цвет слизистой оболочки с расширенными сосудами, или занимает только отдельные участки слизистой пузыря. Края лейкоплакической пленки в большинстве случаев приподняты и отделены, создавая сложное впечатление возможности захватить такую пленку щипцами и снять со слизистой пузыря. Ороговевающий эпителий может также инкрустироваться солями фосфатов, теряя при этом характерную серебристость окраски. В этих случаях распознавание лейкоплакии представляет трудности, обычно разрешаемые гистологическим исследованием кусочки пленки, взятого вместе с подлежащими тканями; можно использовать метод цитологического анализа осадка мочи. Считаясь пред-раковым состоянием мочевого пузыря, лейкоплакия требует к себе самого пристального внимания. Это последнее усугубляется еще и тяжелой клинической картиной заболевания, протекающего обычно с выраженными дизурическими расстройствами, болями в мочевом пузыре и нередко с нарушением динамики опорожнения верхних мочевых путей, особенно при поражении их тем же процессом.
ПИОНЕФРОЗ
|
|
|
|
Рис. 1. Правосторонний пионефроз. |
Рис. 2. Правосторонний пионефроз. Из устья правого мочеточника, как краска из тюбика, выделяется густой гной. Умеренная гиперемия слизистой с избыточным развитием мелкой сети сосудов. |
|
|
|
| Рис. 3. Свободно лежащий, свернутый клубком комок гноя. Справа видна спираль гноя, только что выделившегося из мочеточника. | |
Лейкоплакия
|
|
|
|
Рис. 1. Почти вся слизистая мочевого пузыря покрыта белой пленкой с серебристым оттенком; местами видны участки свободной слизистой с умеренными воспалительными изменениями и расширением сосудов. |
Рис. 2. Находящаяся в состоянии хронического воспаления слизистая покрыта местами плотно прилегающей, местами отвернутой, свободно флотирующей беловато-серебристой пленкой, сквозь которую просвечивают отдельные сосуды. |
|
|
Рис. 3. Ярко-вишневого цвета слизистая с резко расширенными сосудами покрыта полупрозрачной, с серебристым оттенком, планкой со слегка отвернутыми краями. |
|
|
|
|
Рис. 4. Все дно мочевого пузыря покрыто белыми пленками с несколько серебристым оттенком. Устье правого мочеточника имеет вид проруби среди ледяного покрова. Видимая часть слизистой устья ярко-красного цвета. |
Рис. 5. На фоне ярко-розовой слизистой, пронизанной отдельными ветвями расширенных сосудов, белая, со слегка серебристым оттенком, плотная пленка, как бы отделяющаяся по |
ТУБЕРКУЛЕЗ МОЧЕВОГО ПУЗЫРЯ
Туберкулез почек
|
|
|
|
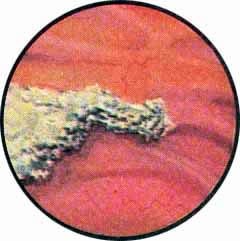
Рис. 1. Туберкулез правой почки. Неровное, несколько вытянутое по длине устье правого мочеточника. По внутреннему краю устья множество мелких бугорков. Гнездное расширение сосудов, образующих мелкие сетки. |
Рис. 2. Туберкулез правой почки. Фестончатое, местами с подрытыми краями устье правого мочеточника с бугорком на наружной губе и двумя бугорками ниже устья мочеточника. Расширение отдельных сосудов, образующих причудливые петли вокруг пораженного устья мочеточника. |
|
|
|
|
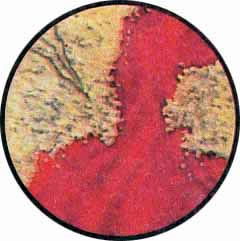
Рис. 3. Туберкулез левой почки. Резко измененное устье левого мочеточника с гнездами гиперемии, симулирующими кровоизлияния в подслизистую, с бугорковыми высыпаниями кнутри от устья мочеточника. |
Рис. 4. Туберкулез правой почки. Отек внутреннего края устья правого мочеточника, имеющего вид закрытого глаза. Мелкопетлистая сеть сосудов с отдельными участками гиперемии. Одна из начальных форм туберкулезного поражения мочевого пузыря при туберкулезе почки. |
|
|
|
|
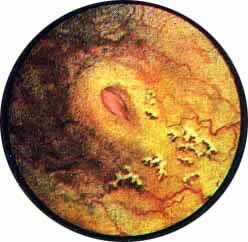
Рис. 5. Туберкулез правой почки. Слизистая мочевого пузыря вишнево-красного цвета, бархатиста, с едва намеченным рисунком сосудов. Устье мочеточника отечно, неправильной формы, с фестончатыми краями и нависающей внутренней губой. |
Рис. 6. Туберкулез правой почки. Расположенные на отечном основании деформированное устье правого мочеточника, в просвете которого виден гнойный комок. У наружного края устья - бугорок; три бугорка над и по внутреннему краю мочеточникового устья. |
Туберкулез почек
|
|
|
|
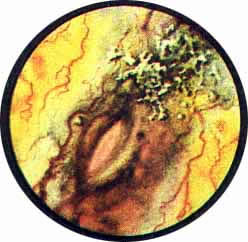
Рис. 7. Туберкулез правой почки. Зияющее в виде кратера втянутое устье правого мочеточника. Рубцово измененная слизистая с мелкой сосудистой сетью в области угла межмочеточниковой складки. Вокруг устья, по верхне-наружному краю его, слизистая собрана в полукружные складки. |
Рис. 8. Туберкулез левой почки. Устье левого мочеточника в виде глубокого кратера с изъязвленными краями, местами с бугорковыми высыпаниями. Окружность кратера буллезно отечна. На остальном протяжении слизистая резко гиперемирована, по ее поверхности разбросаны клочки фибринозных наложений. |
|
|
|
|
Рис. 9. Туберкулез нижней половины правой удвоенной почки. Ярко выраженная межмочеточниковая связка, гиперемированная и отечная, со щелевидным нижним устьем мочеточника. Верхнее скрыто в образовавшемся втяжении стенки пузыря натянутым, туберкулезно измененным мочеточником пораженной туберкулезом нижней половины правой удвоенной почки. Других изменений стенки мочевого пузыря не отмечается. |
Рис. 10. Туберкулез левой почки. В области устья левого мочеточника имеется втяжение, из глубины которого выступает специфическая гранулема. Подобная же гранулема располагается по натянутому ребру межмочеточниковой связки. Над втяжением и кнаружи от нее грубый отек слизистой с множественными бугорковыми высыпаниями ближе к краю втяжения. Несколько рубцовых тяжей после заживших язв мочевого пузыря. |
|
|
|
|
Рис. 11. Туберкулез левой почки. Область устья левого мочеточника занята буллезным отеком, среди которого самое устье увидеть не удается. Умеренная гиперемия и некоторое расширение сосудов на остальном протяжении слизистой пузыря. |
Рис. 12. Туберкулез правой почки. Область устья правого мочеточника занята буллезным отеком, придающим самому устью неправильные очертания |
Туберкулез мочевого пузыря
|
Рис. 13. Резко выраженные явления цистита с буллезным отеком слизистой и образованием свободного рубцового тяжа, спускающегося в виде колонны с правой верхне-боковой стенки мочевого пузыря и упирающегося в его дно с еще более интенсивно выраженными буллезным отеком. По бокам капители колонны - две обширные язвы и несколько небольших язв с фестончатыми подрытыми краями и кровоизлияниями в центре язвы. |
|
|
|
Рис. 14 и 15. Деформация стенки мочевого пузыря, собранного в грубые глубокие складки. Слизистая темно-вишневого цвета, без видимого рисунка сосудов. В центре кисетообразных складок на основании, выступающем в виде шара неправильной формы, расположено зияющее устье правого мочеточника, из которого выделяется гной (рис. 15). |
|
|
|
|
Рис. 16 и 17. Рубцовая деформация мочевого пузыря. Деформация мочевого пузыря вследствие рубцового сморщивания после заживления туберкулезных язв на левой задне-боковой стенке мочевого пузыря. В этой области еще держатся отдельные участки с остаточными явлениями воспаления, местами покрытые фибринозными наложениями |
|
|
|
|
|
Рис. 18. Рубцовая деформация мочевого пузыря с радиарным расположением Рубцовых тяжей и туберкулезной язвы в центре. |
Рис. 19. Рубцовые концентрические тяжи с поперечной исчерченностью и образованием ниш в стенке мочевого пузыря после язвенно-туберкулезного поражения. |
|
|
Рис. 20. Деформация мочевого пузыря после заживления туберкулезных язв. Правая боковая стенка пузыря стянута рубцами и имеет вид боковых театральных кулис. Радиарные тяжи на задней стенке мочевого пузыря. |
|
Рис. 21-23. Остаточные явления после туберкулезного поражения устья мочеточника. |
|
|
|
|
|
Рис. 21. Рубцевание устья правого мочеточника после удаления пораженной туберкулезом правой почки. Остаточные явления гнездной гиперемии слизистой кнаружи от устья мочеточника. |
Рис. 22. Втянутое, рубцово измененное устье мочеточника с собранной кисетом стенкой мочевого пузыря. Ниже и кнаружи от устья несколько прозрачных кист с синевато-зеленоватым оттенком. В остальных отделах слизистая мочевого пузыря без изменений. |
|
|
Рис. 23. Остаточные явления после тяжелого воспалительного заболевания мочевого пузыря неясной этиологии. Рубцово измененная, бедная сосудами слизистая мочевого пузыря. Резко выраженный, рубцово сморщивающий процесс в области межмочеточниковой связки, который сблизил оба устья мочеточников, сделавшихся видимыми в одном поле зрения цистоскопа, и обусловил их чрезвычайное зияние. |
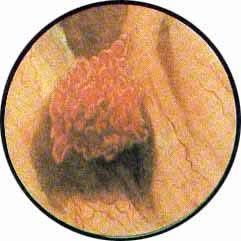
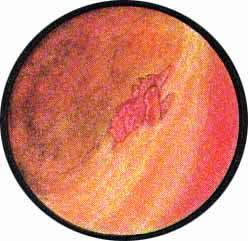
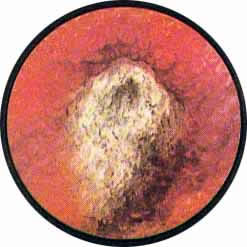
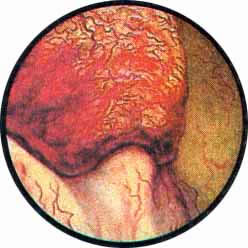
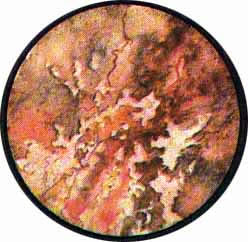
Наиболее характерную картину при цистоскопическом исследовании имеет туберкулез мочевого пузыря.
В настоящее время не возникает больше сомнений в нисходящем пути распространения первично возникающего в почке туберкулезного процесса. Однако клиника почечного туберкулеза в подавляющем большинстве случаев начинается с момента появления дизурических расстройств, т.е. возникновения специфических изменений в мочевом пузыре.
Эти последние характеризуются в начале заболевания наличием бугорковых высыпаний в зоне устья мочеточника пораженной почки. Обычно по внутреннему краю устья мочеточника отмечаются гнездо расположенные мелкие просовидные бугорки желтовато-белого цвета, окруженные каймой гиперемированной с мелкопетлистой сетчатостью сосудов слизистой. В отдельных случаях при наиболее раннем проявлении заболевания можно видеть развитие бугоркового процесса непосредственно в области внутренней губы мочеточникового устья, приобретающего вид закрытого отечным веком глаза. Иногда на одном из краев устья располагается явно выраженный бугорок, создающий картину “ячменя” на глазу. Окружность устья мочеточника гиперемирована или пронизана сетью расширенных сосудов, охватывающих петлей фестончатое устье мочеточника. В отдельных случаях поражение почки туберкулезом характеризуется развитием в области устья буллезного отека, закрывающего собой отверстие мочеточника. Чем ближе к мочеточниковому устью, тем отдельные пузырьки отека становятся мельче и выше; они постепенно уплощаются и увеличиваются в размерах по мере отдаления от мочеточника, что стимулирует опухоль пузыря на широком основании. Приближенно аналогичные изменения устья мочеточника могут наблюдаться при ущемлении камня в интрамуральной части. Однако в последнем случае, помимо отека, имеют место кровоизлияния в под слизистую, темно-вишневый цвет отечного устья, что обычно при туберкулезе не наблюдается.
Значительную роль в дифференциальной диагностике в подобных случаях играет анамнез, когда возникновение дизурических расстройств без предшествовавших явлений почечной колики указывает с несомненностью на туберкулез почки. Отсутствие тени конкремента на контрольной рентгенограмме в подобных случаях лишний раз подтверждает правильность высказанного предположения.
Отсутствие туберкулезных палочек в моче не лишает достоверности распознавания туберкулеза почки на основании наличия в области заинтересованного мочеточника одного лишь буллезного отека. Кажущееся на первый взгляд сходство буллезного отека с опухолью мочевого пузыря при ближайшем и более детальном рассмотрении отека само собой отпадает.
По мере дальнейшего развития туберкулезного процесса в почве и в мочевом пузыре также наблюдаются соответствующие характерные изменения. Бугорок распадается, перфорирует слизистую оболочку пузыря, образуя мелкую язвочку. Вследствие этого, наряду с сохранившимися бугорками, можно видеть отдельные язвы большей или меньшей величины с фестончатыми и подрытыми краями и с неровным дном. Само устье мочеточника в большинстве случаев бывает деформировано, с неровными фестончатыми краями. Постепенно туберкулез, прежде ограничивавшийся только бугорковыми высыпаниями в области устья мочеточника, распространяется в задне-боковую стенку пузыря. Помимо отдельных бугорков, появляются уже выраженные язвы, занимающие довольно значительные участки слизистой пузыря, хотя все еще ограниченные зоной мочеточникового устья соответствующей почки. При этом, как и при волчанке кожи, имеет место рубцевания язвы с Рубцовыми стяжениями и деформацией стенки пузыря с наклонностью к дальнейшему развитию процесса. Такое же рубцовое сморщивание имеет место по всей длине мочеточника. Рубцующийся мочеточник укорачивается и подтягивает соответствующий угол мочевого пузыря, вследствие чего на месте расположения устья мочеточника образуется ясно видимое при цистоскопии воронкообразное или щелевидное углубление с кисетом собранной слизистой мочевого пузыря. Описанное втяжение, хотя бы и лишенное бугорковых или язвенных образований в ближайшей окружности, также характерно для туберкулеза почки. Так, например, нами безошибочно был диагностирован туберкулез нижней половины удвоенной правой почки только по одному цистоскопическому симптому — щелевидному, воронкообразному втяжению над неизмененным ниже расположенным другим устьем правого мочеточника.
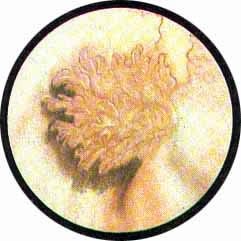
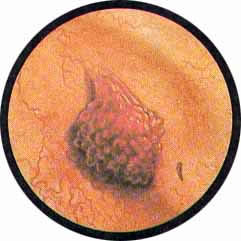
Никаких диагностических сомнений не вызывает втяжение стенки пузыря с выступающей из ниши гранулемой и Рубцовыми деформациями по окружности. При распространенном туберкулезном поражении пузыря по стенке его могут быть разбросаны отдельные бугорки, а равным образом и гранулемы. Ничего специфического во внешнем облике эти образования не имеют и сами по себе могут служить источником диагностических ошибок, но наличие бугорковых высыпаний в других местах или по соседству указывает со всей определенностью на их туберкулезную природу. Особо тяжелые изменения в мочевом пузыре возникают при двустороннем заболевании почек туберкулезом. Характерные явления туберкулеза пузыря наблюдаются сразу в области устьев обоих мочеточников или могут развиваться последовательно соответственно первоначальному заболеванию одной, а в дальнейшем и другой почки. В этих случаях бугорковые высыпания, равно как и язвенные разрушения, распространяются на обе половины мочевого пузыря. Присоединяющиеся к этим обычно запущенным процессам рубцовые изменения стенки пузыря ведут к значительным деформациям, образованию ниш среди исчерченных мелкими рубцами трабекулярных мостиков, переброшенных с одного края зарубцевавшейся язвы на другой. Активный, бурно развивающийся туберкулез пузыря поражает едва сохранившиеся отдельные островки нормальной слизистой, продолжая свой естественный цикл развития. В таких особо тяжелых случаях можно наблюдать язвы пузыря с подрытыми фестончатыми краями и грязным дном и рубцовой колонной, упирающейся в дно пузыря, занятое буллезным отеком. Наряду с этими очень тяжелыми туберкулезными поражениями мочевого пузыря, наблюдаются поражения другого характера, с менее бурными проявлениями специфических воспалительных изменений. Мочевой пузырь в таких случаях представляет собой сплошную гранулирующую поверхность, местами покрытую хлопьями фибрина и гноя; мочеточниковые устья резко изменены, края их изъедены. Иногда среди серо-грязных грануляций со скоплениями гноя в наиболее отлогих местах можно различить неправильной формы зияющее устье мочеточника.
Другое же устье выступает в виде гриба с зазубренной по краям шляпкой ярко-красного цвета .
Все туберкулезные изменения в мочевом пузыре после удаления туберкулезной почки обычно подвергаются обратному развитию. После нефроуретерэктомии в некоторых случаях довольно скоро язвы рубцуются, вызывая соответствующие деформации пузыря, образуя довольно своеобразные, иногда собирающиеся в одном центре рубцовые складки. В то же время процесс обратного развития и заживления язв в некоторых случаях достигает какого-то предела, оставляя ряд так называемых остаточных явлений. Эти явления характеризуются наличием в пузыре язв с неправильными очертаниями, с зоной выраженной гиперемии по окружности; иногда на месте бывших язв остается участок избыточного развития сосудов с мелкопятнистой сетчатостью, прикрытой в центре очага гиперемии полупрозрачной, слегка синеватого цвета пленкой фибрина. В некоторых случаях рубцевание столь непрочно, что в центре рубца возникает снова язва. Возобновлению язвы нередко способствует еще сохранившийся в толще рубца туберкулезный очаг, дающий новые высыпания бугорков по окружности язвы. Однако во всех случаях изменения в пузыре обусловлены преимущественно нейротрофическими расстройствами стенки пузыря в зоне бывшей язвы. Наблюдающиеся, как мы уже указывали, в определенных случаях специфические бугорковые высыпания имеют второстепенное значение и довольно быстро исчезают при лечении стрептомицином. Язвы лечению одними антибиотиками не поддаются, что лишний раз указывает на их нейротрофическую сущность.
“ПРОСТАЯ” ЯЗВА МОЧЕВОГО ПУЗЫРЯ
Совершенно бесспорна нейротрофическая природа так называемой “простой” язвы мочевого пузыря, чаще всего наблюдающейся у женщин. Сопровождаясь выраженными дизурическими расстройствами, умеренной пиурией, иногда довольно значительной макроскопической тотальной гематурией, “простая” язва пузыря нередко может симулировать туберкулез. Основным отличием “простой” язвы туберкулеза является местоположение ее — преимущественно на передне-боковой стенке пузыря; нередко язва располагается на передней стенке очень близко к шейке пузыря. Устье мочеточников при “простой”язве, как бы близко к ним она ни была расположена, остается неизмененным. Лишь в некоторых, довольно редких случаях, при очень близком соседстве язвы к устью мочеточника наблюдается некоторая набухлость губок мочеточникового устья, приобретающего щелевидный рисунок. Кроме того, характерными для “простой” язвы являются полиморфные ее очертания с отсутствием подрытых краев и очень большая склонность к кровоточивости. Основным же различием “простой” язвы пузыря от туберкулеза является, помимо локализации, еще и относительная поверхность дефекта слизистой. В подавляющем большинстве случаев, особенно в начальных стадиях болезни, наблюдается гнездное и одиночное мелко-сетчатое развитие сосудов с поверхностным дефектом слизистой, прикрытой тонкой пленочкой фибрина, — картина, чрезвычайно близкая к конечному результату заживления туберкулезных язв мочевого пузыря. При “простой” язве пузыря описанные изменения характерны вначале заболевания или остаются стабильными на все время болезни. Однако как бы ни была характерна картина “простой” язвы мочевого пузыря, во всех случаях ее обнаружения должна быть в первую очередь исключена туберкулезная инфекция мочевых путей.
"Простая" язва мочевого пузыря
|
|
|
|
Рис. 1. Начальная фаза возникновения язвы. Ограниченный отек слизистой, выступающей в виде треугольника над слизистой мочевого пузыря. На вершине треугольника очаг кровоизлияния. Группа расширенных крупных кровеносных сосудов, распадающихся на множество мелких сосудов. |
Рис. 2. "Простая" язва мочевого пузыря. На задней стенке мочевого пузыря зигзагообразная язва с фестончатыми краями; дно язвы покрыто кровяными сгустками. Разлитое кровоизлияние в подслизистую в окружности язвы, особенно по ее наружному краю. |
|
|
|
|
Рис. 3. "Простая" язва мочевого пузыря. На задней стенке мочевого пузыря, больше справа, продолговатая язва с несколько подрытым наружным краем; кнутри от нее значительное кровоизлияние в подслизистую. Примерно на "10 часах" остаточные явления бывшей другой язвы. Между ними тонкий волнистый рубец от уже совершенно зажившей такой же язвы. |
Рис. 4. "Простая" язва мочевого пузыря. Диффузия гиперемия слизистой мочевого пузыря. На фоне гиперемированной слизистой мочевого пузыря имеются множественные очаги кровоизлияний с размытыми контурами. Полупрозрачная, со слегка синеватым оттенком фибринозная пленка в виде буквы "X" перекрещивает зону очаговой гиперемии. |
|
|
|
|
Рис. 5. На задней стенке пузыря, над и кнутри от устья левого мочеточника, видна разлитая гиперемия, пронизанная сетью мелких сосудов и покрытая фибринозными пленками. Местами очаги кровоизлияний. |
Рис. 6. На задней стенке мочевого пузыря очаг разлитой гиперемии с неясным рисунком расширенных сосудов и отдельными мелкими экстравазатами. Центральная часть очага разлитой гиперемии покрыта нежной полу просвечивающейся фибринозной пленкой. |
|
|
|
|
Рис. 7. Ясно выраженная язва на задней стенке мочевого пузыря с неровными краями, кровоизлияниями и гиперемией по окружности, с дном, покрытым грануляциями и мелкими кусочками фибрина. |
Рис. 8. Разлитая гиперемия слизистой со змееобразно извитой фибринозной пленкой и с очагами кровоизлияний, повторяющих ее контуры. |
|
|
|
|
Рис. 9. На задне-боковой стенке мочевого пузыря справа очаг гнездной гиперемии с резко выраженной сетчатостью сосудов и просвечивающейся тонкой пленкой фибрина. |
Рис. 10. Такая же мелкая сетчатость сосудов с гранулезными высыпаниями в области устья правого мочеточника у той же больной. |
ОПУХОЛИ МОЧЕВОГО ПУЗЫРЯ
|
|
|
|
Рис. 1. Папиллома с нежными, свободно флотирующими в пузыре ворсинами. Эта папиллома явилась причиной значительной кровопотери и анемизации больного. Указанным обстоятельством объясняется чрезвычайная бледность слизистой мочевого пузыря. |
Рис. 2. Над устьем правого мочеточника свисает папиллома на ножке, имеющая вид тутовой ягоды. |
|
|
|
|
Рис. 3. Ворсинчатая опухоль, прикрывающая устье правого мочеточника. Ножку опухоли увидеть не удается. Сокращение пузыря во время цистоскопии создает впечатление, будто опухоль своей тяжестью оттягивает книзу стенку пузыря. |
Рис. 4. Одиночная папиллома на левой боковой стенке мочевого пузыря. |
|
|
Рис. 5. Папилломатоз мочевого пузыря. Множественные, в виде мелкого кустарника, папилломы, местами расположенные одиночно, местами сливающиеся в от-дельные гнезда. |
|
|
|
|
Рис. 6. На задней стенке мочевого пузыря, больше слева, множественные мелковорсинчатые разрастания, напоминающие стелющийся мох. В отдельных участках гнездные кровоизлияния. |
Рис. 7. Множественные бородавчатые высыпания на слизистой мочевого пузыря. По окружности "бородавок" участки гиперемии слизистой, на остальном протяжении слизистая без патологических изменений. |
|
|
|
|
Рис. 8. На левой задне-боковой стенке мочевого пузыря пузыря гнездно расположенные мелкие одиночные булавовидные папилломки на ножке. После приемов внутрь метиленовой синьки все папилломки окрасились в синеватофиолетовый цвет. В слизистой в месте расположения выраженные явления воспаления, на остальном протяжении умеренная гиперемия. Обращает на себя внимание расширенный сосуд, подходящий вплотную к генезу расположения папилломок. |
Рис. 9. Множественный папилломатоз мочевого пузыря. Вся полость мочевого пузыря занята массами опухоли с отдельными небольшими участками еще сохранившейся слизистой с явлениями хронического воспаления. |
|
|
Рис. 10. Папиллома шейки мочевого пузыря. Нежноворсинчатая с длинными, свободно флотирующими ворсинками папиллома, расположенная в правом нижне-боковом квадранте шейки мочевого пузыря. |
|
Предраковые изменения в мочевом пузыре |
|
|
|
|
|
Рис. 11. Предраковые изменения в мочевом пузыре. Слизистая мочевого пузыря усеяна отдельными, местами тесно прилегающими друг к другу узлами мелко извитых сосудов. В отдельных местах сосудистых сплетений между петлями сосудов поднимаются мелкие одиночные ворсинки. Кое-где видны кровоизлияния в подслизистую. |
Рис. 12. Взятие кусочка для микроскопического исследования, обнаружившего картину папиллярного рака. |
|
Полиморфный рак мочевого пузыря. Обе цистоскопические картины принадлежат одной больной. |
|
|
|
|
|
Рис. 13. На задней стенке пузыря видны выступающие над поверхностью слизистой бляшки неправильной формы, окруженные венчиком гиперемии. По верхне-наружному краю одной из бляшек участок папиллярных разрастаний.
|
Рис. 14. Ближе к верхушке пузыря узлы грубоструктурных папиллярных разрастаний. При микроскопическом исследовании опухолей обнаружен папиллярный рак. |
|
Папиллярный рак мочевого пузыря. |
|
|
|
|
|
Рис. 15. На левой боковой стенке мочевого пузыря опухоль, напоминающая цветную капусту, расположенная на широком основании. Кнаружи от основной опухоли торчащий в виде отдельного рога отросток опухоли того же микроскопического строения. |
Рис. 16. Кнаружи от устья левого мочеточника массивная грубоструктурная опухоль, расположенная на широком основании. |
|
Ворсинчатый рак мочевого пузыря. |
|
|
|
|
|
Рис. 17. Над устьем правого мочеточника располагается массивная грубо-структурная опухоль в виде цветной капусты с распадом у верхушки. |
Рис. 18. На правой задне-боковой стенке мочевого пузыря горизонтально расположенная гряда ворсинчатой опухоли; позади нее гряда крупнобугристой инфильтрации, сменяющаяся вышележащей полоской мелкопузырчатого буллезного отека. Кнутри от крупно-бугристой инфильтрации, напоминающий пчелиные соты. |
|
|
Рис. 19. Множественные, в виде цветов сирени, ворсинчатые опухоли, выполняющие мочевой пузырь. По внешнему виду их можно было бы считать доброкачественными, если бы не буллезный отек в правом нижнем квадранте, указывающий на инфильтративный рост опухоли. |
|
Рак мочевого пузыря |
|
|
|
Рис. 20. Рак мочевого пузыря. Почти всю полость мочевого пузыря выполняют массы грубоструктурной опухоли. За ней видны отдельные прогалины плохо освещаемой стенки пузыря. Клюв цистоскопа находится среди масс опухоли. |
|
|
|
|
Рис. 21 и 22. Рак мочевого пузыря. На задней стенке справа массивная бугристая опухоль, пронизанная множеством сосудов. Стенки пузыря вокруг опухоли собраны в радиарные складки раковой инфильтрации с отдельными грядами буллезного отека. |
|
|
|
|
|
Рис. 23 и 24. На левой боковой стенке пузыря, ближе к его шейке, располагается массивная бугристая опухоль, сосудов на ее поверхности не видно. Ниже основной массы опухоли имеются более мелкие дочерние образования, которые в дальнейшем (рис. 24) ведут в возникновению рядами расположенных отдельных групп новообразования. |
|
|
|
|
|
Рис. 25. На левой верхне-боковой стенке мочевого пузыря мясистое образование, почти правильной прямоугольной формы, с неровной, бугристой поверхностью, со звездчатообразным очагом кровоизлияния у верхнего края. Слева сверху виден рефлектирующий воздушный пузырек. Такой же пузырек воздуха, осевший на здоровой слизистой, виден ниже опухоли. |
Рис. 26. Распадающаяся раковая опухоль мочевого пузыря. На правой боковой стенке пузыря две массивные распадающиеся опухоли, частично занимающие область устья правого мочеточника. Резко выраженный отек слизистой (особенно на правой боковой стенке пузыря) и вторичные воспалительные изменения на остальном протяжении. Отдельные участки кровоизлияний, симулирующие щели между обеими опухолями и на отечной слизистой оболочке. |
|
|
|
|
Рис. 27. Рак задней стенки мочевого пузыря. На задней стенке мочевого пузыря инфильтрирующий рак с резко выраженным буллезным отеком по окружности и грубыми складками слизистой в виде тяжей, идущих к верхушке пузыря. |
Рис. 28. В центре этой же опухоли участок распада. Некротизированная ткань опухоли, инкрустированная солями, в виде бахромы свисает в полость мочевого пузыря. |
|
Солидный рак мочевого пузыря. |
|
|
|
|
|
Рис. 29 и 30. Солидный рак мочевого пузыря, едва умещающийся в двух полях зрения цистоскопа и располагающийся в области устья правого мочеточника. Опухоль инфильтрирует стенку мочевого пузыря, приподнимает правый угол межмочеточниковой связки и шапкой прикрывает устье мочеточника. Опухоль пронизана множеством сосудов. |
|
|
|
Рис. 31. Плотная опухоль, занимающая область устья левого мочеточник. На вершине опухоли в виде снежного покрова некротические ткани, инкрустированные солями фосфатов, за которыми видны участки кровоизлияний. |
|
Инфильтрирующий рак мочевого пузыря. |
|
|
|
|
|
Рис. 32. Кнутри от устья правого мочеточника, расположенного на резко отечном основании синюшного цвета, имеется опухоль, частично распадающаяся и выступающая в виде ограниченного буллезного отека. Между межмочеточниковой связкой и зоной блокады лимфатических путей подслизистой пузыря (буллезный отек) - грубые продольные складки раковой инфильтрации. Из отдельных очагов распада свисают в виде сережек куски некротической ткани. |
Рис. 33. Над межмочеточниковой связкой, больше справа, инфильтрирующая опухоль, образующая грубые складки или отдельные узлы, покрытые отечной слизистой оболочкой. Местами в области складок между отдельными узлами опухоли - кровоизлияния в подслизистую. |
|
|
Рис. 34. На задне-боковой стенке мочевого пузыря плотная опухоль с мелкобугристой поверхностью и образованием характерных щелей. Опухоль покрыта пленками фибрина, имеющими в некоторых местах серебристый оттенок, симулирующий лейкоплакию. |
|
Метастатический рак мочевого пузыря. |
|
|
|
|
|
Рис. 35. Метастаз по протяжению опухоли мочевого пузыря. Над устьем левого мочеточника в виде кивера расположена опухоль, соединяющаяся с буллезным отеком правой половины мочевого пузыря (виден по внутренней нижней полуокружности рисунка). Область устья левого мочеточника отечна, полушарием выступает в полость пузыря. Само устье деформировано, с вывороченными губами. |
Рис. 36. Метастатический рак мочевого пузыря. Задняя стенка пузыря занята опухолью, нависающей над устьем правого мочеточника и исходящей из рецидивного рака матки. |
|
|
|
|
Рис. 37. Метастатический рак мочевого пузыря. Задняя стенка пузыря занята конгломератом опухолевых масс темнокрасного цвета. Метастаз рака матки в пузырь. |
Рис. 38. Рак матки с инфильтрацией тазовой клетчатки и сдавлением левого мочеточника. Щелевидное устье мочеточника, несколько вытянутое в длину и со слегка вывернутыми губами, расположено на значительном возвышении и имеет типичную картину нефункционирующего. Бросается в глаза чрезвычайная бедность сосудами слизистой, окружающей устье мочеточника. |
|
Внепузырная опухоль |
|
|
|
|
|
Рис. 39. Внепузырная опухоль со вторичной инфильтрацией стенки мочевого пузыря. У больного саркома малого таза. Грубая горизонтальная складчатость всей задней стенки мочевого пузыря - характерный цистоскопический симптом, выявляющий вовлечение в процесс ретровезикальной клетчатки при новообразованиях малого таза с инфильтрующим ростом. |
Рис. 40. Внепузырная опухоль. Рак S-образной кишки с инфильтрацией брыжейки. Цистоскопическая картина почти аналогична видимой на рис. 39. В данном случае обращает на себя внимание поперечный вал, покрытый нормальной слизистой, с перекидывающимися через него сосудами. Выше и ниже вала такая же поперечная складчатость. |
Исключительно важно своевременное и правильное распознавание опухолей мочевого пузыря. Помимо установления локализации опухоли и ее величины, весьма ответственной является и оценка новообразования с точки зрения его доброкачественности или злокачественности.
Основным симптомом опухоли мочевого пузыря является макроскопическая гематурия. При этом интенсивность кровотечения никогда не позволяет судить ни о величине, ни о характере новообразования, а также ни о доброкачественности или злокачественности процесса. Последний момент, особенно в начальных стадиях, устанавливается главным образом цистоскопическим исследованием. Данные микроскопического исследования кусочка, взятого для биопсии, не всегда соответствуют истинному характеру опухоли. Доброкачественная опухоль, доказанная микроскопическим исследованием, нередко принимает злокачественное течение не столько вследствие ее клеточного перерождения, сколько вследствие обширности поражения слизистой мочевого пузыря. Очень важным моментом цистоскопического исследования является оценка состояния слизистой в окружности опухоли, иногда даже на довольно значительном отдалении от новообразования. В задачу исследования входит также установление отношения опухоли к устью мочеточника. Указанный момент имеет значение не только для определения наиболее точной локализации опухоли, но и выяснения, не является ли опухоль пузыря непосредственным продолжением или метастазом опухоли мочеточника.
Помимо обычного деления опухоли мочевого пузыря на папилломы и раки, с точки зрения цистоскопического исследования они должны быть еще подразделены на опухоли, расположенные на тонкой ножке или на широком основании. Кроме того, нужно различать нежно-ворсинчатые со свободно флотирующими ворсинками и грубо структурные опухоли, напоминающие по своему виду цветную капусту. Помимо указанных, приходится наблюдать массивные опухолевые разрастания и инфильтрирующие раки мочевого пузыря, дающие небольшой рост в полость пузыря, но распространяющиеся в толщу пузырной стенки с явлениями быстро возникающего распада новообразования.
По отношению к ворсинчатым опухолям большое значение имеет наличие одиночной опухоли или множественность отдельных разрастаний.
Все приведенные разновидности опухолей пузыря имеют значение главным образом при выборе метода лечения и установления прогноза.
Патогистологическое деление опухолей на доброкачественные фиброэпителиомы, папиллярные и солидные раки пузыря с точки зрения цистоскопической диагностики имеет меньшее значение.
Такие новообразования, как лейомиомы, фибромы и пр., встречаются крайне редко и не имеют каких-либо цистоскопически различимых особенностей, исключая то, что опухоль вдается в полость пузыря и покрыта нормальной слизистой оболочкой.
Опухоли пузыря чаще всего локализуются в области мочеточникового устья, обычно кнутри или над ним. Эта локализация настолько типична, что при обнаружении опухоли в других отделах стенки пузыря обязательно должны быть тщательно обследованы устья мочеточников и ближайшие к ним участки слизистой.
Окраска опухоли резко отличается от окраски окружающей слизистой оболочки своим ярко-красным цветом. Кроме того, состоящая из отдельных длинных или коротких ворсин, по которым вдоль пробегают тонкие сосуды, нежно ворсинчатая опухоль при просвечивании кажется полупрозрачной, желеобразной, что еще резче выделяет ее из окружающей среды. Особенно рельефно выступает эта желеобразная полупрозрачность, когда удается подвести лампочку цистоскопа за свободно флотирующие ворсины. Тогда получается впечатление светящейся опухоли на темном фоне мало освещенной стенки пузыря. Особенно выразителен этот эффект при ворсинчатой опухоли, расположенной на шейке пузыря.
При рассматривании под постоянным потоком жидкости можно видеть, как опухоль и отдельные ворсины ее, подобно водоросли, шевелятся соответственно течению жидкости.
В других случаях опухоль представляется в виде тутовой ягоды, подобно сережке, подвешенной на узкой ножке к стенке пузыря. Слизистая в окружении папилломы обычно бывает нормальной.
В самых начальных стадиях развития опухоли наблюдаются рассеянные по слизистой оболочке очаги гиперемии, которые при ближайшем рассмотрении оказываются гнездами мельчайше переплетающихся и радиарно расходящихся сосудов. При обзоре этих участков гнездной гиперемии при боковом освещении можно различить мелкие, едва поднимающиеся над поверхностью слизистой ворсинки. Описанный феномен имеет очень большое значение при регулярных обследованиях рабочих анилиновой промышленности, на что впервые обратил внимание И. С. Темкин. Подобные состояния мы назвали предраковыми, так как вначале едва заметные ворсинки постепенно вырастают в массивные, подчас грубо ворсинчатые опухоли на широком основании. К сожалению, такие начальные стадии развития опухолей в общей практике приходится наблюдать крайне редко. В условиях же правильно поставленного контроля врач всегда должен фиксировать внимание на описанных образованиях с целью возможности развития опухоли.
Помимо одиночных папиллярных образований, нередко можно наблюдать множественные папилломатозные разрастания, имеющие вид мелкого кустарника; иногда отдельные опухоли расположены настолько близко друг к другу, что создают впечатление сплошного поражения слизистой пузыря. Различно освещенные при цистоскопии отдельные конгломераты опухолей создают подчас очень красивую картину букета сирени. Однако если присмотреться к основанию опухоли, можно видеть отечную, местами с явлениями буллезного отека, слизистую пузыря, что является основным признаком инфильтрирующего роста опухоли. Папиллярные, или ворсинчатые, раки обнаруживают рост только по достижению известной “зрелости” опухоли. В начальном периоде цистоскопической характеристикой папиллярного рака является опухоль вида цветной капусты, расположенная на широком основании. Последний признак является наиболее важным, позволяющим безошибочно трактовать такое новообразование как злокачественное.
В отличие от доброкачественных папиллом, ворсинчатые раки мочевого пузыря характеризуются исключительно большим разнообразием своего внешнего вида и в особенности состояния окружающей опухоль слизистой оболочки мочевого пузыря. При этом необходимо отметить, что реактивные явления со стороны слизистой могут развиваться на некотором, иногда значительном отдалении от основной опухоли. Указанный полиморфизм как самих опухолевых разрастаний, так и реактивных явлений по окружности может наблюдаться у одного и того же больного. Характерной иллюстрацией высказанному положению может служить рис. 18 , на котором отчетливо видна гряда ворсинчатых разрастаний, выше ее — грубые складки инфильтрации, кнутри от которых стенки пузыря имеют вид пчелиных сот; над опухолью мелкопузырчатый отек — результат блокады лимфатических щелей подслизистого слоя элементами новообразования. В других случаях можно видеть массивную, пронизанную сосудами опухоль с отдельными в виде гребешком сосочками; опухоль расположена на широком основании, от которого отходит в косопоперечном направлении складка. Далеко от опухоли, в противоположном углу мочевого пузыря видны выраженные явления инфильтрации: гиперемия с застойными явлениями и буллезным отеком слизистой.
Наряду с такими формами папиллярного рака, наблюдаются кажущиеся на первый взгляд вполне доброкачественными папиллярные разрастания, напоминающие по своему виду стелющийся мох. Вокруг них никаких инфильтративных явлений определить не удается. Однако фактически речь идет о типическом поражении папиллярным раком с мелкими сосочками на поверхности слизистой мочевого пузыря. Описанные разрастания развиваются преимущественно на задней стенке пузыря за межмочеточниковой связкой.
Сосочковый рак мочевого пузыря, достигающий в отдельных случаях значительной величины, занимая половину пузыря и уже распространяясь по дну его на другую сторону, полностью закрывает собой устье мочеточника, различить которое среди ворсин опухоли не представляется возможным. При этом злокачественный рост опухоли может маскироваться наличием, помимо грубых тесно прилегающих сосочков, еще и отдельных нежных свободно флотирующих ворсин, создающих впечатление доброкачественной папилломы. В пользу последнего предположения говорит и отсутствие видимой в цистоскоп инфильтрации стенки по окружности опухоли. Дифференциально-диагностическим признаком в подобных случаях является интенсивное и своевременное выбрасывание индигокармина из мочеточника, покрытого ворсинами опухоли. Запаздывание выбрасывания и более слабое окрашивание струи мочи из устья, закрытого опухолью, могут указывать на инфильтрирующий рост новообразования, вызывающий сдавление внутрипузырной части мочеточника. Отсутствие выбрасывания краски служит доказательством блокады мочеточника. Еще более достоверные данные получаются при внутривенной урографии, когда интенсивное наполнение контрастом нормальных почечных чашечек, лоханки и мочеточника является лучшим доказательством отсутствия инфильтративного процесса в области интрамуральной части мочеточника. Выраженные явления контраста заинтересованной почкой, при внутривенной урографии доказывают наличие блокады мочеточника злокачественной опухолью, несмотря, казалось бы, на ее доброкачественный вид при цистоскопии. Лишним доказательством злокачественности сосочковой опухоли является ее некроз с последующим распадом. Некротизировавшиеся участки опухоли очень быстро инкрустируются преимущественно фосфатными солями.
Совершенно иную картину представляют инфильтрирующие раки мочевого пузыря. Не выступая высоко над поверхностью слизистой, они приподнимают ее в виде отдельных выбуханий слизистой местами в виде цепочки с очагами кровоизлияний. Эти раки локализуются чаще всего на задней стенке пузыря. В некоторых случаях в опухоли возникают щелеобразные очаги распада с выступающими из щелей некротизированными тканями. Такой инфильтрирующий процесс на задней стенке пузыря у женщин всегда должен вызывать подозрение на метастаз по протяжению из рака шейки или тела матки. В последнем отношении те же подозрения должен вызывать и буллезный отек с изъязвлениями за мочеточниковой связкой женского мочевого пузыря.
В такой же степени массивные опухолевые образования на передней стенке пузыря всегда крайне подозрительны на рак урахуса. Крайне редко в этом участке пузыря наблюдается так называемый коллоидный рак, являющийся в некоторых случаях метастазом рака желудка.
Помимо папиллярных, или инфильтрирующих, раков встречаются также “солидные” раки пузыря. Преимущественной их локализацией является также область устья мочеточника. В одних случаях они вдаются в полость пузыря в виде массивных бугристых масс, покрытых отечной слизистой оболочкой с очагами кровоизлияний, в других — опухоль имеет вид мясистого образования, пронизанного мелкой сетью сосудов. Интересно отметить, что в подавляющем большинстве к основанию опухоли подходят мощные резко расширенные сосуды. Кроме того, на стенке пузыря образуется радиарная складчатость, направленная к основанию опухоли и создающая впечатление, как будто опухоль втягивает в себя стенку пузыря. Подобно ворсинчатым, “солидные” раки довольно быстро начинают распадаться, подчас сильно кровоточат и инкрустируются мочевыми солями.
ОПУХОЛИ МОЧЕТОЧНИКА
Местом первичного возникновения ворсинчатых опухолей, преимущественно папиллярных раков, может быть не только мочевой пузырь. В последнем опухоль нередко имеет характер имплантационного метастаза из такой же опухоли малых чашечек или лоханки. Цистоскопически, естественно, могут диагностироваться только опухоли, занимающие интрамуральную часть мочеточника. Диагностика еще более упрощается, если опухоль выступает наружу из устья мочеточника в виде бахромы или в виде более плотного образования. В тех случаях, когда при цистоскопии, помимо выделения крови из устья мочеточника, обнаруживается идущий от него кверху и несколько кнаружи выраженный вал, а само устье также представляется приподнятым, следует предполагать возможность новообразования и интрамуральной части мочеточника.
Если внимательно присмотреться к устью мочеточника, то на губках его в некоторых случаях можно обнаружить мелкие ворсинки.
В момент раскрытия мочеточникового устья иногда удается подметить выступающую из устья опухоль, уходящую кверху по окончании сокращения мочеточника.
Как бы нам ни хотелось подробно иллюстрировать различные варианты опухолей мочевого пузыря, нельзя полностью привести все многообразие развития новообразований мочевого пузыря и в особенности реактивных явлений по окружности. Необходимо в каждом случае подходить к опухоли, как к злокачественному процессу и лишь путем исключения и в особенности оценки состояния окружающих опухоль участков стенки пузыря решать вопрос о доброкачественной с точки зрения клиники природе заболевания.
В то же время тщательно проведенное цистоскопическое исследование позволит распознать и внепузырное расположение новообразования еще до непосредственного прорастания опухоли в полость мочевого пузыря.
Так, грубая поперечная складчатость задней стенки пузыря, иногда имеющая вид порогов с перекатывающейся через них слизистой оболочкой с расширенными сосудами, всегда заставляет искать причину этих ненормальных явлений со стороны соседних органов с вовлечением в процесс позадипузырной жировой клетчатки. Особенно важным представляется цистоскопическое исследование при раке матки и прямой кишки, когда наличие реактивных явлений в мочевом пузыре служит наиболее достоверным доказательством иноперабильности опухоли.
Опухоли мочеточников
|
|
|
|
Рис. 1. Папиллярный рак мочеточника. Вся интрамуральная часть мочеточника валикообразно приподнята и напряжена, образует у своего основания складку. Из устья мочеточника выступает густая бахрома ворсин папиллярного рака. |
Рис. 2. Рак мочеточника. |
|
|
|
|
Рис. 3. Метастатический папиллярный рак мочеточника; Из устья левого мочеточника выступают гроздью папиллярной опухоли, обнаружившиеся через 8 месяцев после нефрэктомии по поводу папиллярного рака почечной лоханки. |
Рис. 4. Полип мочеточника. Из устья мочеточника в момент его сокращения выступает большой булавовидный полип. Полип был настолько велик, что время от времени выпадал из уретры, чем и обратил на себя внимание больной. |
АДЕНОМЫ И РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Доброкачественная гиперплазия предстательной железы
|
|
|
|
Рис. 1. Типичная картина выступающей в полость пузыря аденомы средней и обеих боковых долей предстательной железы. |
Рис. 2. Аденома железы столь велика, что удается видеть только верхний край ее, за которым видна трабекулярная стенка мочевого пузыря с участком кровоизлияния артифициального происхождения (ушиб клювом цистоскопа). |
|
|
|
|
Рис. 3. В полость пузыря выступает массивная "гипертрофированная" предстательная железы, за которой виден громадный камень желто-бурого цвета. |
Рис. 4. В полость мочевого пузыря вдаются массивные боковые доли аденомы предстательной железы. На внутренней поверхности левой доли кровоизлияние со сгустком и отдельными, свободно флотирующими волокнами фибрина. |
|
|
Рис. 5. На вершине выступающей средней доли предстательной железы значительной величины киста, сквозь которую просвечивает трабекулярная стенка мочевого пузыря |
Доброкачественная гиперплазия предстательной железы
|
|
|
|
Рис. 6-7. Картина гипертрофии предстательной железы, видимая через надлобковый свищ. Постоянное вытекание промывной жидкости через свищ не позволяет достигнуть полного расправления стенок мочевого пузыря. Отчетливо видимой остается только кровенаполненная средняя доля. |
|
|
|
|
|
Рис. 8. В полость мочевого пузыря вдается аденома средней доли предстательной железы с мелкими просвечивающими кистами по ее краю. За аденомой виден старый сгусток крови, симулирующий конкремент. |
Рис. 9. Шейка мочевого пузыря занята бугристыми массами опухоли бледно-розового цвета с незначительным количеством тонких сосудов, пробегающих по отдельным узлам. Позади опухоли виден неправильный формы камень темнобурого цвета. |
|
|
Рис. 10. В полость мочевого пузыря выступает массивное бугристое образование бледно-розового цвета, лишенное рисунка сосудов |
Рак предстательной железы
|
|
|
|
Рис. 1 - 2. В области шейки мочевого пузыря массивное, состоящее из отдельных мощных узлов образование серо-розового цвета, состоящее из отдельных мощных узлов образования серо-розового цвета, вдающееся в полость мочевого пузыря в правом боковом и верхнем его секторе. Из-под образования выступает как бы сдавленная опухолью варикозно расширенная вена. |
|
|
|
|
|
Рис. 3-4. Раковая опухоль предстательной железы, прорастающая в мочевой пузырь. Дно и шейка мочевого пузыря заняты массивными, накладывающимися друг на друга образованиями бледно-розового, иногда несколько желтоватого оттенка, бедными сосудами. Буллезный отек (блокада опухолевыми клетками лимфатических сосудов) и точечные кровоизлияния в виде мелких бородавок на отдельных буграх опухоли. |
|
|
|
Рис. 5. Симптом Алексеева. Семенной бугорок и простатический отдел мочеиспускательного канала без патологических изменений. |
Несмотря на характерную клиническую картину заболевания и данные общего и пальпаторного исследования, более точная диагностика аденомы и рака предстательной железы достигается только путем цистоскопического исследования.
Равным образом при раке предстательной железы большое значение имеет выяснение степени распространения опухоли и в особенности характера вовлечения в процесс мочевого пузыря.
Удлинение и изменение направления мочеиспускательного канала при так называемой гипертрофии предстательной железы требуют несколько особой техники введения цистоскопа в мочевой пузырь. Прежде всего при проведении инструмента никогда не следует прибегать к насилию. Инструмент должен войти в пузырь совершенно свободно. Неосторожные грубые движения цистоскопа всегда ведут к досадному кровотечению из легко ранимой набухшей слизистой, покрывающей выступающую в полость пузыря аденому, что чрезвычайно затрудняет исследование, иногда делая его вовсе невозможным. Повторное же введение цистоскопа представляется моментом, отягчающим состояние больного. Цистоскоп вводят возможно глубже в луковичную часть мочеиспускательного канала, после чего, все время натягивая половой член на цистоскоп, последний опускают книзу. Как только цистоскоп получит поступательное движение вперед в перепончатую часть уретры его мягко проводят в простатическую часть. Возникновение при этом некоторого затруднения указяызает на необходимость опустить павильон цистоскопа еще ниже; после этого инструмент уже свободно входит в мочевой пузырь. Иногда уретра бывает настолько удлинена, что инструмент погружается целиком до гнезда включения контактной ручки. В таком случае перед включением контактной ручки нужно несколько отодвинуть кверху головку члена, в особенности наползающую на гнездо крайнюю плоть. В противном случае их легко можно ущемить, что, естественно, причинит жестокую боль, а в последующем вызовет кровоподтек и отечность крайней плоти или наружного отверстия мочеиспускательного канала.
Близость края аденомы к объекту всегда создает впечатление чрезмерного увеличения предстательной железы и не может служить критерием ее действительных размеров.
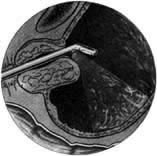 Наиболее правильное суждение о величине аденомы создается отсутствием видимости устьев мочеточника и дна мочевого пузыря (см. рис.). Какой бы большой в первый момент ни казалась аденома, продвижение цистоскопа вперед сразу рассеивает первое впечатление, обнаруживая хорошую видимость устьев мочеточников, межмочеточниковой связки и дна пузыря, показывая, что увеличение средней доли предстательной железы не столь уже значительно.
Наиболее правильное суждение о величине аденомы создается отсутствием видимости устьев мочеточника и дна мочевого пузыря (см. рис.). Какой бы большой в первый момент ни казалась аденома, продвижение цистоскопа вперед сразу рассеивает первое впечатление, обнаруживая хорошую видимость устьев мочеточников, межмочеточниковой связки и дна пузыря, показывая, что увеличение средней доли предстательной железы не столь уже значительно.
Наряду с выступающей в полость пузыря аденомой, можно видеть трабекулярность стенки пузыря с образованием ложных, а иногда и истинных дивертикулов, обычно располагающихся над и несколько кнаружи от устьев мочеточников.
Наличие выраженной трабекулярности стенки пузыря при хорошей видимости дна и устьев обоих мочеточников при незначительном утолщении шейки всегда должно вызвать подозрение на нарушение иннервации пузыря спинального происхождения (травмы, опухоли спинного мозга, tabes dorsalis).
Увеличение обеих боковых и средней доли простаты имеет вид вдающегося в полость пузыря массивного образования с мягкобугристой поверхностью ярко-красного цвета, пронизанной и испещренной многочисленными сосудами. Иногда по краю выступающей железы можно видеть большую одиночную или несколько более мелких просвечивающих кист; иногда сквозь них бывает видна трабекулярная стенка пузыря. Естественно, дно пузыря и устья мочеточников видеть невозможно, разве только в более ранней стадии гипертрофии простаты, и то лишь частично это достигается более глубоким проведением цистоскопа в пузырь и значительным приподнятием в этот момент павильона кверху. При наличии камня можно рассмотреть только верхнюю его поверхность.
Освещен только выступающий в пузырь край предстательной железы и часть задней стенки пузыря. Устья мочеточников скрыты за “холмом” аденомы.
В отличие от доброкачественной аденомы рак предстательной железы при цистоскопическом исследовании имеет вид вдающихся в пузырь бугристых масс бледно-розового цвета с чрезвычайно малым развитием мелких сосудов. Иногда бугристые массы рака имеют синевато-бледную окраску почти с полным отсутствием рисунка сосудов. При этом массы опухоли кольцом окружают шейку мочевого пузыря. В некоторых случаях можно наблюдать варикозное расширение сосудов дна пузыря, ущемленных у шейки массами раковой опухоли. Все дно представляется приподнятым, устья мочеточников обычно хорошо различимы. Однако в случаях значительно выраженной опухоли можно наблюдать отдельные очаги опухолевой инфильтрации стенки пузыря с образованием узелков и буллезного отека (рис. 3—4).
По окончании цистоскопического исследования у больных, страдающих гипертрофией или раком предстательной железы, при наличии затрудненного мочеиспускания и остаточной мочи необходимо, прежде чем извлечь цистоскоп, выпустить из пузыря промывную жидкость, а при наличии выраженных воспалительных явлений промыть пузырь раствором ляписа 1:1000 и по окончании цистоскопии сделать внутривенное вливание 5—10 мл 40% уротропина.
ФУНКЦИОНАЛЬНАЯ ПРОБА ПОЧЕК
Современные достижения хирургической урологии, помимо разработанной топической диагностики отдельных заболеваний мочеполовой системы, в значительной степени стали возможны благодаря методам определения функциональной способности почек. В настоящее время смерть после операции вследствие функциональной недостаточности почки представляется такой редкостью, что требует каждый раз специального рассмотрения и обсуждения.
Развитие методов консервативно-хирургических операций на почке в свою очередь требует выяснения степени утраты функциональной способности больной почкой с точу зрения целесообразности ее оставления и главным образом сохранения и улучшения ее функции после соответствующего вмешательства. В последнем случае возникает необходимость определения динамической деятельности почечной лоханки и мочеточника.
Таким образом, в каждом отдельном случае возникает ряд вопросов, определяющих не только показания или противопоказания к определенному вмешательству, но и выбор метода операции.
В урологической практике наибольшее применение нашла индигокарминовая проба. Долгое время длилась дискуссия о топическом выделении почкой индигокармина. В настоящее время трудами отечественных ученых (В. Р. Брайцев, В. И. Добротворский и др.) установлено, что главным депо накопления индигокармина является печень, откуда препарат поступает в почки, выделяясь преимущественно ее клубочковой системой (Е. М. Тареев). Равным образом с полной достоверностью установлено, что отсутствие выделения индигокармина наблюдается лишь при полном анатомическом разрушении почки. Выделение же почкой индигокармина не говорит об отсутствии в ней патологического процесса, а указывает лишь на сохранение больной почкой ее функциональной способности. Поэтому при решении вопроса об удалении почки никогда нельзя основываться на одних данных хромофункции.
В настоящее время индигокарминовая проба применяется в виде хромоцистоскопии или в сочетании с катетеризацией мочеточников и определения интенсивности окраски мочи раздельно из каждой почки.
В норме индигокармин появляется в мочевом пузыре через 3—5 минут после внутривенного вливания и через 10—12 минут после внутримышечной инъекции 5 мл его в той же концентрации. При внутривенном введении наивысшая концентрация индигокармина в моче наступает между 5— 10 минутами, а при внутримышечном — через 20 минут после инъекции. Первые “капли” индигокармина выбрасываются из устья мочеточника в виде маленького синего облачка, затем уже в виде струи, которая тотчас же растворяется в жидкости, выполняющей мочевой пузырь. При плохо видимых мочеточниковых устьях выделение индигокармина хотя бы из одной почки сразу облегчает установление их локализации.
При хромоцистоскопическом исследовании большое значение имеет начало появления индигокармина из мочеточникового устья, сила выбрасываемой струи и частота сокращения мочеточника. Все перечисленные моменты имеют большое значение при суждении о функциональной способности почки и динамической деятельности почечной лоханки и мочеточника.
Однако отсутствие выделения индигокармина совсем не означает еще гибели функциональной способности почки и должно регистрироваться в протокольной записи только как отсутствие выделения индигокармина из того или другого мочеточника, требуя в дальнейшем целого ряда дополнительных обследований (повторной хромоцистоскопии, катетеризации мочеточников, ретроградной и в особенности внутривенной урографии).
Равным образом и запаздывание выбрасывания индигокармина из мочеточника не означает частичной потери функции больной почкой.
Отсутствие выделения индигокармина может быть обусловлено действительной потерей функции больной почкой и в то же время может наблюдаться при механическом препятствии к оттоку мочи из почки, как, например, при ущемленном камне лоханки или мочеточника, почему метод хромоцистоскопии с успехом применяется для дифференциальной диагностики между почечной, аппендикулярной или печеночной коликой. При кишечной непроходимости также нередко бывает полезно сделать хромоцистоскопию. Отсутствие выделения индигокармина из какой-либо почки может помочь врачу поставить правильный диагноз и избавить больного от ненужной пробной лапаротомии. Выделение индигокармина вялой струёй является очевидным доказательство нарушения динамики опорожнения малых чашечек и почечной лоханки вследствие или механических причин (камень, стриктура), или атонии мочеточника нейрогенного происхождения.
Отсутствие выделения индигокармина одной почкой заставляет внимательно следить за мочеточниковым устьем этой почки. Забрасывание, иногда очень интенсивное, индигокармина здоровой почкой на противоположную сторону может создать ложное впечатление лишь о некотором запаздывании выделения его больной почкой. Опасность ошибки увеличивается при “пустых” сокращениях мочеточника на больной стороне.
Не следует, однако, забывать, что для получения наиболее достоверных данных необходимо соблюдать некоторые условия:
- за 1—11/2 ) часа до цистоскопии больной должен выпить стакан жидкости — воды, чаю или молока;
- введение инструмента должно быть максимально безболезненным;
- мочевой пузырь должен наполняться теплой водой под небольшим давлением;
- количество жидкости не должно превышать индивидуальной емкости мочевого пузыря больного.
Соблюдение указанных условий тем более необходимо, что нарушение их в той или другой части приводит, как показали исследования В. Л. Балакшиной, Л. Г. Лейбсона, В. В. Бебешиной и Г. П. Конрада и др., к рефлекторной анурии, а следовательно, к задержке выделения индигокармина совершенно нормальной в функциональном отношении почкой.
Продолжительность хромоцистоскопии не должна превышать 15 минут при внутривенном и 20 — 25 минут при внутримышечном введении индигокармина.
Раздельное исследование функции каждой почки осуществляется той же индигокарминовой пробой, но уже посредством одновременной катетеризации одного или обоих мочеточников и раздельного собирания мочи из каждой почки. Задача в значительной степени облегчается предварительно произведенной хромоцистоскопией, при которой отсутствие выбрасывания краски одной почкой указывает на необходимость катетеризации именно этой почки.
Нередко при одном уже проведении мочеточникового катетера можно установить причину отставания или отсутствия выбрасывания индигокармина. Так, например, при начальных стадиях гидронефроза или при пиелите первобеременных при хромоцистоскопии наблюдается отсутствие выделения индигокармина из больной почки. Однако проведение мочеточникового катетера в первом случае в лоханку, а во втором — на высоту 15—18 см обнаруживает обильное появление вначале неокрашенной или слабо окрашенной мочи, а затем довольно интенсивно подкрашенной индигокармином мочи. Еще более ценные данные получаются при собирании и последующем исследовании мочи, добытой непосредственно из больной почки, и дальнейших рентгенологических исследованиях.
При исследовании функциональной способности почек, помимо индигокармина, нами неоднократно с успехом применялась проба с салициловым натрием.
За полчаса до исследования больному дается 250—300 мл жидкости, преимущественно чаю. Затем производится катетеризация мочеточников, после чего внутривенно вводится 5 мл 20% раствора салицилового натрия в физиологическом растворе. При нормальной функции почек через 3—6 минут начинается выделение с мочой салициловой кислоты. Определение присутствия этой кислоты производится путем собирания вытекающей по катетерам мочи в пробирки, содержащие по 3 мл 1% раствора полуторахлористого железа; присутствие салициловой кислоты отмечается тотчас же по появлении в растворе полуторахлористого железа фиолетовых облачков, окрашивающих реактив в фиолетовых цвет. Через 10 минут при хорошей функции почки реакция обычно бывает очень интенсивной. Путем сравнения окраски реактива с той и другой стороны, определения времени появления окраски и нарастания интенсивности ее в первые 10 минут можно получить достаточно достоверные данные, позволяющие практически делать вывод о функциональной способности предполагаемой здоровой почки. В пользу высказанного положения говорят и исследования Н. П. Кравкова, указавшего на большую чувствительность здоровых почек к выделению салициловой кислоты. По данным Н. П. Кравкова, реакция на салициловые препараты в моче получается через 30 минут после приема внутрь салицилового натрия. При внутривенном же его введении выделения начинается через 3—6 минут.
В 1929 г. проф. Е. В. Тодадзе была опубликована работа “Перманганатпроба функциональной способности почек”.
Проба основана на обесцвечивающем действии мочи на марганцовокислый калий. После катетеризации обоих мочеточников моча из каждой почки собирается в градуированную бюретку емкостью в 1 мл и разделенную на 50 частей. Бюретки снабжены поршнями, позволяющими выпускать нужное количество мочи, которая капля за каплей выливается в пробирку, содержащую 1 мл раствора марганцовокислого калия в разведении 1: 10000.
Автором сконструирован для перманганатпробы специальный аппарат, облегчающий и ускоряющий весь процесс определения функциональной способности каждой почки.
При нормальной функции почек для обесцвечивания 1 мл раствора марганцовокислого калия 1:10000 требуется 0,1—0,2 мл мочи. Большее количество мочи соответственно указывает на понижение функциональной способности почки.
Остроумный по идее и простой по выполнению метод Тодадзе не нашел, к сожалению, должного распространения, хотя в руках автора, контролировавшего свой способ другими методами исследования, нередко по точности превосходил их.
Метод подкупает тем, что в случае катетеризации мочеточников не требует предварительного введения в кровь чужеродных веществ, приближаясь тем самым к методу определения мочевины в раздельно собранной моче из каждой почки.
Исходят из того, что капля мочи из бюретки приблизительно равна 0,02 мл, этой пробой можно пользоваться в практических целях, не прибегая к сложному, требующему фабричного изготовления аппарата.
Несомненно, какой бы точностью не отличались отдельные функциональные пробы почек, ни на одну из них полностью полагаться не следует. В каждом случае, подлежащем операции, в особенности удалении почки, обязательны и другие способы: определение остаточного азота в крови, проба Зимницкого, внутривенная урография и пр. Только сумма всех исследований позволяет решить вопрос о функциональной способности как больной, так и главным образом здоровой почки.
ЭНДОВЕЗИКАЛЬНЫЕ ОПЕРАЦИИ
Камнедробление под контролем глаза
|
|
|
|
Рис. 1. Камень взять в максимальное поле зрения. |
Рис. 2. Момент подведения к камню цистоскопа-литотриптора с раскрытыми браншами. |
|
|
|
|
Рис. 3. Захватывание камня и дробление его. |
Рис. 4. Картина мочевого пузыря после первого дробления. Среди очень мелких осколочков лежит группа крупных осколков. |
|
|
|
|
Рис. 5. Дробление крупных осколков камня. |
Рис. 6. Мочевой пузырь после отмывания осколков. Осевшие на слизистой мелкие осколочки частично выделяются самостоятельно; остальные отмоются при последующих промываниях мочевого пузыря с лечебными целями. |
Число эндовезикальных операций сравнительно ограничено и основано на манипуляциях в полости пузыря корпусом цистоскопа и введенным в пузырь через соответствующие каналы в цистоскопе специальными инструментами. Большинство из них построено по типу мочеточниковых катетеров или монтировано на них.
Катетеризация мочеточников
|
|
|
|
Рис. 1. Обзорная цистоскопия. Цистоскоп уставлен над устьем левого мочеточника. |
|
|
|
|
| Рис. 2. Устье мочеточника взято в максимальное поле зрения. | |
|
|
|
|
Рис. 3. Мочеточниковый катетер подведен к самому устью, но находится еще над ним. |
Рис. 4. Кремальера опущена, и конец катетера уже погрузился в устье мочеточника. |
Основной внутрипузырной операцией является катетеризация мочеточников.
Как всякая хирургическая операция, катетеризация мочеточников должна сопровождаться соблюдением всех правил асептики.
Стерилизация современных мочеточниковых катетеров, изготовляемых нашей промышленностью, производится обычным кипячением в стерилизаторе. При этом нужно только следить за тем, чтобы катетер не свертывался в кольцо; перед опусканием в стерилизатор катетер складывается вдвое с большой дугой на месте сгиба.
Брать катетеры и проводить их в каналы цистоскопа лучше всего в резиновых перчатках, сменяемых перед каждой катетеризацией, или же каждый раз хирург должен обязательно обрабатывать руки спиртом. Спиртом протирается и резиновый колпачок, одетый на соответствующий канал в цистоскопе и имеющий в центре отверстие, через которое проводится катетер. Протирать спиртом катетер не рекомендуется, так как после этого он теряет свой блеск и делается шероховатым, что не только затрудняет его проведение, но и травмирует слизистую мочеточника.
Введение катетеризационного цистоскопа всегда несколько сложнее, чем смотрового. Наличие ничем не прикрытой кремальеры при значительно большей толщине инструмента заставляет проводить инструмент в пузырь с особой осторожностью и “мягкостью” движений, чтобы не травмировать слизистую шейки пузыря и не вызвать кровотечения.
По введении инструмента в пузырь поворачивают цистоскоп на 180°, отыскивают, как при смотровой цистоскопии, межмочеточниковую связку и, скользя по ней, вращением цистоскопа по продольной оси вправо и влево обнаруживают устья мочеточников. После того как установлено устье мочеточника, подлежащего катетеризации, приподнимают окуляр кверху, что позволяет приблизиться вплотную к самому устью мочеточника, которое в этот момент занимает почти все поле зрения цистоскопа. В таком положении цистоскоп фиксируют и, предварительно обмыв спиртом колпачок, вводят мочеточниковый катетер в соответствующий канал цистоскопа, открывают кран и под контролем зрения подводят катетер к самому устью. Обычно конец катетера располагается выше устья, тогда поднимают язычок кремальеры, чем пригибают катетер книзу. Нередко одним этих движением удается погрузить конец катетера в щель мочеточникового устья. Иногда же для придания катетеру нужного направления приходится помогать движениями корпуса цистоскопа, то поднимая окуляр еще более кверху, то отклоняя цистоскоп в сторону. Как только конце катетера приблизится к отверстию мочеточника, дальнейшее маневрирование кремальерой и корпусом цистоскопа прекращается, катетер свободно проталкивается в мочеточник. Катетеризация мочеточников, как и проведение инструментов в мочевой пузырь, требует “мягких”, осторожных движений, не прибегая к насилию. Категорически запрещается проводить мочеточниковые катетеры с проволочным мандреном. Известны случаи грубого введения катетеров с перфорацией стенки мочеточника, последующей забрюшинной флегмоной и летальным исходом. При возникновении препятствия к дальнейшему продвижению катетера по мочеточнику не следует стремиться преодолеть его во что бы ни стало. Препятствие может быть обусловлено ущемленным камнем, сужением и чаще всего складкой слизистой, в которую упирается конец катетера. В последнем случае катетер несколько извлекается из мочеточника и, изменив немного положение цистоскопа, опустив или еще выше подняв креальеру, снова вводят катетер в мочеточник. Иногда сам катетер приобретает ненужную в данный момент кривизну, мешающую его дальнейшему продвижению. Тогда опускают кремальеру и, вращая катетер по продольной оси, стараются провести его выше препятствия. Если и в этом случае на том же месте возникает препятствие, дальнейшие попытки к его преодолению должны быть оставлены.
Наличие препятствия к проведению катетера не может само по себе служить поводом для поспешных заключений о камне или стриктуре мочеточника, равно как свободное прохождение катетера по мочеточнику при однократной или повторной катетеризации не является доказательством отсутствия какой-либо патологии в мочеточнике. Предварительное тщательное изучение истории болезни и данных общего исследования позволит всякий раз оценить причины, мешающие проведению катетера в мочеточник.
Слишком узкое отверстие в резиновом колпачке или разрыхление покрытия и трещины на катетере вызывают его “заедание”, что может создать ложное представление о наличии препятствия в мочеточнике. В подобных случаях следует немного извлечь катетер на 1—2 см и смазать его перед дальнейшим проведением несколькими каплями стерильного глицерина. При слишком узком отверстии колпачка последний следует сменить на другой, с более широким просветом, или расширить отверстие раскаленной иглой.
Для определения глубины проведения катетера в мочеточник на катетере нанесены специальные кольцевые деления, каждое из которых равно 1 см. Определяя высоту погружения мочеточникового катетера, можно примерно ориентироваться, находится ли конец катетера в мочеточнике или он вошел уже в почечную лоханку. Особенно важно знать, на какую высоту вошел катетер при наличии в мочеточнике камня, опухоли или сужения. При проведении катетера необходимо внимательно следить, не выделяется ли гной или кровь из устья мимо катетера или из катетера. Так, появление из катетера крови, сменяющееся выделением чистой мочи при дальнейшем проведении катетера, но с одновременно продолжающимся выделением крови из устья является весьма патогномоничным признаком опухоли мочеточника. Появление же крови из катетера при продвижении его на 25—30 см может уже указывать на ранение слизистой лоханки или даже малых чашечек почки. Кровотечение может быть также вызвано грубым или поспешным проведением катетера в неизмененный мочеточник.
Нередко можно наблюдать, что по катетеру не выделяется ни капли мочи, хотя при ранее произведенной хромоцистоскопии выделялась нормальной струёй интенсивно окрашенная индигокармином моча. Указанные явления в подавляющем большинстве случаев обусловлены тем, что задержавшиеся в катетере пузырьки воздуха закупоривают его просвет и мешают истечению мочи. Для предотвращения закупорки катетера пузырьками воздуха его наполняют перед введением физиологическим раствором или стерильной дистиллированной водой. Указанный прием не только гарантирует от оставления пузырьков воздуха в просвете катетера, но и препятствует занесению гноя из воспаленного пузыря в здоровую почку.
При двусторонней катетеризации необходимо для каждой стороны иметь катетер другой окраски или подрезать их концы, например, для катетеризации левой почки срезать катетер наискось, для правой — поперечно или оставить без изменений.
При необходимости оставления катетеров в мочеточниках на более или менее длительное время цистоскоп следует извлечь из пузыря. Для этой цели под контролем глаза катетеры погружаются в мочевой пузырь, после чего извлекают цистоскоп. Как только из уретры покажется ключ цистоскопа, катетеры захватывают пальцами, фиксируют на месте, после чего цистоскоп как бы снимается с мочеточниковых катетеров.
Несмотря на принятые предосторожности, извлечение цистоскопа всегда сопровождается смещением катетеров. Особенно трудно удержать катетеры на месте в случаях, когда катетер введен в мочеточник на небольшую глубину (5—10 см), совсем невозможно удержать их при введении на 1—3 см. В подобных случаях лучше оставить цистоскоп в пузыре, чем производить повторную цистоскопию и катетеризацию мочеточников.
Описанные технические приемы позволяют применять катетеризацию мочеточников в диагностических и лечебных целях.
В первую очередь посредством катетеризации мочеточников моча добывается раздельно из каждой почки для химического, микроскопического, бактериоскопического и бактериологического анализа. В последнее время все больше значение придается цистологическому анализу мочи, полученной из каждой почки в отдельности. Особое значение имеет указанное исследование при подозрении на опухоль почки.
Как бы аккуратно ни производилась катетеризация, устранить полностью хотя бы и незначительную травму слизистой мочеточника или лоханки при высоком проведении катетера нельзя. Следовательно, некоторое содержание белка и свежих эритроцитов в моче из мочки нужно принимать всегда условно. Для устранения травмы в тех случаях, когда требуется получить наиболее достоверные данные о наличии эритроцитов в раздельной моче, катетер следует вводит в мочеточник на 1—2 см, фиксировать цистоскоп в соответствующем положении и собрать мочу в двух порциях, строго наблюдая за ритмом и характером выделяющейся по катетеру мочи. Больной должен находиться в наиболее спокойном состоянии во все время исследования.
Возможно большее количество мочи должно быть собрано из предполагаемой здоровой почки при явно туберкулезном поражении другой. Моча собирается в стерильные пробирки. При собирании мочи с целью выяснения функциональной способности почки катетер следует вводить непосредственно в почечную лоханку. Доказательством того, что окошко катетера находится в лоханке, служит наблюдение за характером выделения мочи по катетеру: в то время как моча из почечной лоханки выделяется равномерно капля за каплей, выделение мочи из мочеточника характеризуется паузами. Исключением является выделение мочи по катетеру при так называемой рефлекторной полиурии, когда независимо от места нахождения катетера из него выделяется непрерывными каплями водянистая моча.
В тех случаях, когда мочеточниковый катетер проходит не выше 5—10 см или исследующий ставит себе целью получить восходящую уретерограмму, катетеризацию мочеточника целесообразнее производить непосредственно на рентгеновском столе. В подобных случаях и в особенности при введении мочеточникового катетера на глубину 1—1 1/2— 2 см пиелоуретерографию надлежит проводить под постоянным контролем глаза. Для лучшей видимости вытекающей из мочеточника контрастной жидкости последнюю подкрашивают метиленовой синькой или индигокармином.
При выраженной картине обтурации почки камнем, пропускающим рентгеновы лучи, при подозрении на опухоль лоханки или мочеточника рекомендуется производить ретроградную пиелоуретерографию менее концентрированными растворами контрастного вещества, не выше 5 — 6% или вдуванием в лоханку воздуха — пневмопиелографию.
Путем наполнения почечной лоханки и мочеточника контрастные веществом с последующим извлечением катетеров можно на последовательно сделанных снимках проследить динамическую деятельность почечной лоханки и мочеточника.
Наполняя почечные лоханки и мочеточник, можно перед экраном (пиелоскопия) наблюдать развертывание почечной лоханки, ее конфигурацию в различной проекции и последующее ее опорожнение от контрастной жидкости.
Таким образом, комбинируя катетеризацию мочеточников с последующей рентгеноскопией и в особенности рентгенографией мочеотводящих путей, можно добиться максимально точного распознавания заболеваний почек и мочеточников.
Наконец, наполняя почечную лоханку теплым физиологическим раствором выше ее физиологической емкости, можно вызвать экспериментальную почечную колику (метод С. П. Федорова), что позволяет дифференцировать происхождение так называемых поясничных болей. Экспериментальная колика, по Федорову, с успехом может применяться в целях дифференциального диагноза почечной и печеночной колики.
Катетеризация мочеточников имеет широкое применение не только в диагностических, но и в лечебных целях. Сюда в первую очередь относится опорожнение почечной лоханки при хронической и в особенности при острой закупорке мочеточника или лоханки. В последнем случае проведение мочеточникового катетера выше места обтурации мгновенно снимает у больного болевые ощущения.
Равным образом и при гнойно-воспалительных процессах в полостях почки, сопровождающихся задержкой гнойной инфицированной мочи в почечной лоханке, с гектической лихорадкой, принимающей подчас септическое течение, катетеризация больной почки бывает равноценна вскрытию гнойника. После эвакуации гноя и оттока задержавшейся в лоханке мочи лоханка может быть промыта вначала стерильной дистиллированной водой, а затем и антисептическими растворами (0,25% ляписа, 3—5% колларгола, риванола 1:1000, оксицианистой ртути 1:10000) с последующим оставлением на некоторое время постоянного катетера в почечной лоханке. Очень большое значение этот метод имеет при пиелите беременных, когда периодическое повторное оставление катетера в мочеточнике, иногда до 10—15 дней, обеспечивает эвакуацию мочи из почки, позволяя довести беременность до срочных родов.
Длительно, хронически протекающие пиелиты, не поддающиеся консервативно-лекарственной терапии (кроме туберкулеза), нередко являются поводом для лечения промыванием почечной лоханки. При так называемых кровотечениях из малого очага промывание лоханки крепкими (1— 2%) растворами ляписа купирует выделение крови из почки иногда на очень длительные сроки.
Особое значение приобретает катетеризация мочеточников при низведении камней мочеточника.
Извлечение камня из мочеточника
|
|
|
|
Рис. 1. Для расширения мочеточникового устья, окруженного буллезным отеком вследствие ущемления камня в интрамуральной части мочеточника, введены два мочеточниковых катетера. |
Рис. 2. Расширение устья мочеточника оливой на мочеточниковом катетере. |
|
|
|
|
Рис. 3. Введение в мочеточник гибкой металлической спирали для низведения камня. |
Рис. 4. Рассечение устья мочеточника при ущемлении в нем камня. |
|
|
|
|
Рис. 5. Извлечение камня из устья мочеточника. После рассечения устья камень частично выпал из мочеточника, но застрял в нем своим более расширенным концом. При помощи операционного цистоскопа камень удалось захватить щипцами и извлечь. |
Рис. 6. Захватывание щипцами инородного тела - камня - под контролем |
Эта операция может быть применяема в качестве метода, усиливающего сокращения мочеточника и тем самым способствующего ускорению самостоятельного отхождения камня или направленного на непосредственное извлечение камня из мочеточника. В том и другом случае операция должна производиться со строжайшими соблюдениями всех правил асептики.
Для ускорения самостоятельного отхождения конкремента мочеточниковый катетер стараются провести выше камня, что сравнительно легко установить отсчетом сантиметровых делений на катетере и в особенности по ясно ощутимому преодолению некоторого препятствия при проведении мочеточникового катетера мимо камня.
Появление из катетер мочи, непрерывно выделяющейся частыми каплями, также указывает на то, что катетер прошел мимо препятствия в мочеточнике. По эвакуации скопившейся над камнем мочи в мочеточник вводят слегка разбавленный водой теплый стерильный глицерин в количестве 5—10 мл. Вливание глицерина продолжают и во время извлечения катетера из мочеточника. Кроме глицерина, можно вливать и подогретое стерильное вазелиновое масло, применение которого рассчитано на облегчение скольжения камня по слизистой мочеточника. Как при обычной катетеризации, так и в особенности при низведении камней никогда не следует вводить в мочеточник катетер, монтированный металлическим мандреном. При невозможности проведения катетера выше камня следует несколько извлечь катетер из мочеточника и затем снова попытаться его ввести. Такие манипуляции все же не всегда достигают успеха; иногда, несмотря на все старания, провести катетер выше камня не удается. Однако толчки, наносимые камню концом катетера, приводят к некоторому его смещению, а последующее вливание глицерина в мочеточник (хотя бы и ниже камня) способствует его самостоятельному отхождению.
Все манипуляции, направленные на самостоятельное отхождение камня мочеточника, показаны только в случаях неинфицированных камней и при полностью сохраненной сократительной способности почечной лоханки и мочеточника, что легко определяется внутривенной урографией.
Выраженная пиело- и уретероэктазия с инфицированной мочой является прямым противопоказанием к применению описанного выше метода.
Среди методов непосредственного извлечения камня из мочеточника наиболее простым и доступным является извлечение камня пучком введенных в мочеточник катетеров.
В мочеточник выше камня вводится 2—4 тонких мочеточниковых катетера. По извлечении цистоскопа катетеры винтообразно закручивают, благодаря чему камень попадает как бы в сеть из катетеров. Скрученные жгутом катетеры извлекают из мочеточника вместе с камнем. Естественно, что удаление камня указанным способом легче всего может быть предпринято у женщин, у которых повторное введение катетеризационного цистоскопа не сопряжено с трудностями и опасностями излишней травмы мочеиспускательного канала.
Другим наиболее действенным методом непосредственного извлечения камня мочеточника является проведение катетера-петли выше камня.
Катетер-петля представляет собой обычный мочеточниковый катетер № 4—5. В центре головки катетера впаяна тонкая крепкая нить из синтетического волокна. Нить, отступя 4—5 см от конца катетера, через боковое отверстие в стенке уходит в просвет катетера и длинным свободным концом выходит из него (рис. 1).
По введении катетера выше камня натяжением нити катетер образует петлю в мочеточнике, одновременно растягивая в стороны стенки мочеточника. В дальнейшем цистоскоп удаляют, катетер с прочно сфокусированной нитью извлекают из мочеточника. Камень, попадая в кольцо петли, выходит из мочеточника, подобно пробке из порожней бутылки.
Извлечение петли вместе с камнем из мочеточника производят медленно, без грубых усилий, обращая внимание на малейшие препятствия и затруднения, возникающие по пути прохождения камня. Особая осторожность должна быть проявлена при захватывании камня, расположенного выше перекреста мочеточника с сосудами. Грубое насилие в этих случаях, особенно когда мочеточник припаян к сосудам, может привести к разрыву одного из подвздошных сосудов (чаще подвздошной вены) и вызвать тяжелое внутреннее кровотечение.
Хотя многими авторами и описаны отдельные случаи извлечения камней из верхних отделов мочеточника и даже непосредственно из почечной лоханки, мы все же считаем, что удалению катетером-петлей подлежат камни, могущие по своей величине отойти самостоятельно и расположенные только в тазовом отделе мочеточника, ниже перекреста с сосудами.
|
|
|
|
Рис. 1. Катетер-петля. а — общий вид; б — деталь катетера-петли; в — затянутая петля. |
Рис. 2. Металлическая спираль для смещения камня мочеточника. а — общий вид; б — деталь спирали. |
Однако пройти катетером-петлей мимо плотно фиксированного в мочеточнике камня не всегда удается. В этих случаях возникает необходимость предварительно вывихнуть камень из ложа, в котором он прочно внедрился. Настойчивой повторной катетеризацией в значительной части случаев все же удается найти свободное пространство между ущемленным камнем и стенкой мочеточника и провести петлю выше камня.
Для облегчения выполнения этой задачи большую услугу может оказать проведение в мочеточник металлической гибкой спирали (рис. 2). Указанная спираль представляет собой металлический гибкий шланг, заканчивающийся растянутой по длине спиралью из 2—3 витков и монтированной на конце пуговкой, предохраняющей мочеточник от ранения и прободения стенки. Спираль вводят через операционный цистоскоп и за время проведения ее по мочеточнику поворачивают вокруг продольной си. Таким путем удается раздвинуть стенки мочеточника в области камня и при простом, уже без вращения, извлечении инструмента из мочеточника вывихнуть и сдвинуть камень с места его фиксации. Тут же по извлечении спирали проведенный катетер-петля обычно легко проходит мимо камня, который извлекается.
Обычно камень, извлеченный из мочеточника, выпадает из петли в мочевой пузырь, откуда он произвольно отходит при мочеиспускании, или же его дробят литотриптором, после чего он вымывается из пузыря. Однако в ряде случаев в извлеченной петле можно обнаружить ущемленный конкремент,
Расширение и рассечение устьев мочеточников. Из инструментальных методов низведения камня следует указать еще на расширение мочеточника металлической оливой, монтированной на мочеточниковом катетере. Олива проводится через цистоуретроскоп в мочеточник до камня; дальнейшим аккуратным ее продвижением удается сдвинуть камень, а иногда пройти и выше его. Перед извлечением оливы целесообразно инстиллировать в мочеточник через тот же катетер глицерин или вазелиновое масло, которое будет способствовать в дальнейшем самостоятельному отхождению конкремента.
Наиболее частым показанием к расширению мочеточника является ущемление камня в интрамуральной части мочеточника. На рис. 2 показан момент введения оливы в устье мочеточника.
В некоторых случаях можно наблюдать, как лоханочный камень, пройдя весь путь, спустился в интрамуральный отдел мочеточника, где и застрял, не будучи в состоянии пробиться через узкий ход мочеточникового устья. Ущемление камня в этой части мочеточника вызывает резко выраженный тек слизистой пузыря с кровоизлияниями в подслизистую (рис. 4). Длительное же стояние камня в этом отделе иногда сопровождается некрозом стенки мочеточника и мочевого пузыря. Непрекращающаяся почечная колика в подобных случаях является прямым показанием к эндовезикальному рассечению устья мочеточника ножницами. В мочевой пузырь вводят операционный цистоскоп или цистоуретроскоп, через который к мочеточниковому устью подводят замкнутые ножницы на гибком шланге. У самого устья ножницы раскрываются, заводят одну браншу по верхнюю губу, после чего ножницы замыкают. Края рассеченного устья несколько расходятся в сторону, что позволяет снова ввести ножницы и сделать еще один надрез. Кровотечение при этом бывает столь незначительным, что не требует применения каких-либо гемостатических средств или электрокоагуляции кровоточащего сосуда.
Ножницами можно экдовезикально рассечь и мешок уретероцеле. Однако после первого частичного вскрытия мешок уретероцеле настолько спадается, что уже не позволяет произвести дальнейшего удлинения разреза. Поэтому целесообразно рассекать уретероцеле посредством электрокоагуляции. При ущемлении камня в устье мочеточника пользоваться электрокоагуляцией нерационально, так как отторжение коагулированных тканей происходит сравнительно медленно. Рассечение же устья ножницами дает непосредственный эффект.
Внутрипузырная электрокоагуляция.
Биопсия, электрокоагуляция опухоли мочевого пузыря
|
|
|
|
Рис. 1. Взятие кусочка опухоли мочевого пузыря для микроскопического исследования. |
Рис. 2. Электрокоагуляция папилломы. На рисунке изображен момент электрокоагуляции папилломы мочевого пузыря. Отдельные ворсины, которых коснулся электрод, белеют, сморщиваются, но еще сохраняют рисунок |
|
|
|
|
Рис. 3. Состояние после электрокоагуляции. На месте бывшей опухоли сгусток коагулированной ткани. Наряду с белыми хлопьями по окружности центр опухоли буро-коричневой окраски вследствие разрывов сосудов опухоли и одновременной коагуляции едва успевшей выделиться из них крови. |
Рис. 4. Через 20 дней после электрокоагуляции. Некротизированная ткань опухоли, частично разволокненная, еще не отделилась полностью. В то же время уже наступает рубцовое сморщивание на месте коагуляции. Слизистая оболочка собрана в радиарные складки. |
|
|
|
|
Рис. 5. Уретероцеле непосредственно после электрокоагуляции стенки мешка, содержащего камни. |
Рис. 6. Та же больная через 5 дней после электрокоагуляции. |
Внутрипузырная электрокоагуляция, впервые осуществленная в России проф. Г. П. Барадулиным в 1908 г., в настоящее время нашла очень широкое применение, а в отношении лечения папиллом мочевого пузыря вытеснила все другие ранее предложенные способы.
В отличие от гальванокаустики, производимой раскаленным электродом, непосредственно сжигающим ткани, электрокоагуляция основана на развитии тепла в самой ткани под влиянием прохождения тока высокой частоты и низкого напряжения. Наибольшее количество тепла развивается у электрода с небольшой поверхностью, так называемого активного электрода.
Для внутрипузырной электрокоагуляции можно пользоваться обычным аппаратом для диатермии или специальным небольшим переносным диатермическим аппаратом. Активный электрод представляет собой мочеточниковый катетер с пропущенной через него латунной проволокой и заканчивающийся латунной пуговкой. Другой конец электрода вмонтирован в контактную муфту из пластмассы.
Инактивным электродом служит свинцовая пластинка размером не менее 15х20 см.
Необходимая сила тока и степень пенетрации лучше всего определяются экспериментальным путем. Для этого на пластинку инактивного электрода укладывают кусочек сырого мяса. Аппарат включают и активным электродом, все время изменяя силу тока, проводят на куске мяса пунктирную линию. Затем мясо рассекают ножом по пунктирной линии и устанавливают глубину коагуляции. Практически считается, что глубина коагуляции приблизительно соответствует диаметру электрода. Соответственно продолжительности приложения электрода увеличивается зона и глубина сваривания.
Электрокоагуляция опухолей мочевого пузыря производится через посредство обычного катетеризационного или операционного цистоскопа или цисто-уретроскопа. Уретру тщательно анестезируют. Не следует анестезировать слизистую пузыря, а также не рекомендуется до получения известного навыка в электрокоагуляции вводить больным предварительно морфин или пантопон. К наркозу приходится прибегать крайне редко.
Больного укладывают в обычное положение для цистоскопии; подкладывают под него свинцовую пластинку — инактивный электрод. Пластинка должна быть тщательно разглажена и уложена таким образом, чтобы она плотно прилегала к телу больного. Складки на пластинке и неплотное прилегание вызывают у больного чувство покалывания и жжения, иногда даже легкие ожоги. Желательно пластинку перед употреблением протереть мыльным спиртом.
После введения цистоскопа и установления его в положении наилучшей видимости участка, подлежащего коагуляции, подводят электрод и включают ток. Во время сеанса электрокоагуляции, после того как цистоскоп установлен в требуемой позиции, накал лампочки цистоскопа следует уменьшить почти наполовину; в противном случае лампочка быстро перегорит.
Коагулированные участки опухоли очень быстро начинают прилипать к концу электрода, образуя на ее поверхности корочку. В этом случае, выключив ток, нужно извлечь электрод и подвигать им взад и вперед по каналу цистоскопа. Если таким способом очистить электрод не удается, его следует извлечь полностью, после чего ножом или тонкой наждачной бумагой соскоблить прилипшие кусочки коагулированной ткани. Протерев электрод спиртом, его снова вводят в мочевой пузырь и продолжают электрокоагуляцию. Иногда с электродом уносятся значительные кусочки опухоли, после чего оставшаяся часть опухоли может интенсивно кровоточить. В этих случаях кровотечение лучше всего останавливать при помощи той же электрокоагуляции. Однако никогда не следует подводить электрод непосредственно к кровоточащему участку, так как головка электрода тотчас же покроется плотной корочкой коагулированной крови. Электрод нужно подводить несколько сбоку от места кровотечения и только после этого включать ток.
Перемещать электрод внутри пузыря или протаскивать его по каналу цистоскопа можно только при выключенном аппарате.
Коагуляция опухоли совершенно безболезненна. Однако по мере уменьшения опухоли и приближения электрода к стенке пузыря возникает болезненность, являющаяся очень ценным сигналом для хирурга.