Н.И. Сорокин1,2, В.К. Карпов1-4, Б.М. Шапаров1,4
1Кафедра урологии и андрологии факультета фундаментальной медицины МГУ имени М.В. Ломоносова, Москва
2МНОЦ МГУ имени М.В. Ломоносова, Москва
3ГБУЗ «ГКБ №31 ДЗМ», Москва
4ГБУЗ «ГКБ №17 ДЗМ», Москва
Сорокин Н.И.
д.м.н., врач-уролог
МНОЦ МГУ имени М.В. Ломоносова,
профессор кафедры урологии и андрологии ФФМ МГУ имени М.В. Ломоносова,ведущий научный сотрудник отдела урологии и андрологии МНОЦ МГУ
имени М.В. Ломоносова

Карпов В.К.
к.м.н., врач-уролог ГКБ №31
ДЗМ, доцент кафедры урологии и андрологии ФФМ МГУ имени М.В. Ломоносова, ведущий научный сотрудник отдела урологии и андрологии МНОЦ МГУ
имени М.В. Ломоносова, заслуженный
врач РФ

Шапаров Б.М.
врач-уролог ГКБ №17 ДЗМ, сотрудник кафедры урологии и андрологии ФФМ МГУ имени М.В. Ломоносова
Рубцовая деформация шейки мочевого пузыря (РДШМП) является одним из наиболее распространённых осложнений эндоскопического лечения гиперплазии простаты, носит рецидивирующий характер и может приводить к многократным повторным оперативным вмешательствам. Для коррекции данного состояния используют бужирование шейки мочевого пузыря, установку простатических стентов, эндоскопическое оперативное лечение, а также открытые и лапароскопические операции вплоть до простатэктомии. Одним из наиболее перспективных вариантов малоинвазивного лечения пациентов с РДШМП является баллонная дилатация шейки мочевого пузыря под трансректальным ультразвуковым контролем [1].
Баллонная дилатация шейки мочевого пузыря под трансректальным ультразвуковым контролем
Баллонная дилатация шейки мочевого пузыря под трансректальным ультразвуковым контролем была разработана и внедрена в клиническую практику в 2019 г. в МНОЦ МГУ имени М.В. Ломоносова. В 2020 г. был получен патент на соответствующее изобретение (рис. 1).

Рис. 1. Патент № 2725549 от 02.07.2020 г. –
Способ профилактики РДШМП после эндоскопического удаления гиперплазии простаты
Данная методика является малоинвазивной, доступной и полностью выполнимой в амбулаторных условиях. Процедура баллонной дилатации представляет собой производимое под трансректальным ультразвуковым контролем расширение просвета шейки мочевого пузыря путем радиального растяжения рубцовой ткани с помощью баллонного катетера. Лечебный эффект данной процедуры в виде стабилизации рубцового кольца на гидродинамически приемлемом уровне достигается за счет систематического механического надрыва шейки мочевого пузыря и процесса последующего фиброзирования участков надрыва. Баллон катетера в данном случае обеспечивает постепенное эластическое растяжение фиброзного кольца, препятствуя избыточной его травматизации и предохраняя от агрессивного рубцевания шейки мочевого пузыря (рис. 2) [2].
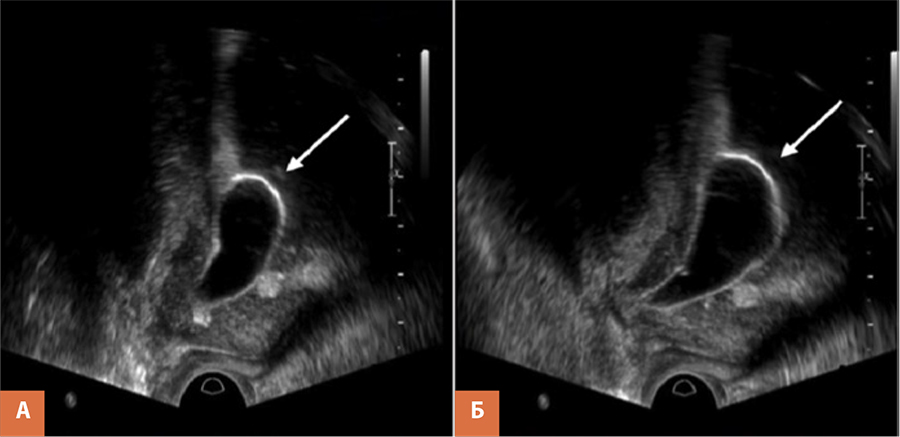
Рис. 2. Процедура баллонной дилатации под ТРУЗ-контролем (стрелкой указан –
раздутый баллон, расположенный в области фиброзного кольца шейки мочевого пузыря):
А – после раздувания баллона (7 мл), Б – после 5-минутной экспозиции (баллон 10 мл)
Техника выполнения баллонной дилатации шейки мочевого пузыря под трансректальным ультразвуковым контролем
Для оценки состояния шейки мочевого пузыря перед баллонной дилатацией выполняют ТРУЗИ и определяют состояние простаты, визуализируя её в продольном срезе. При этом измеряют длину ложа удалённых гиперплазированных тканей (аденомы), переднезадний размер в наиболее широкой части, билатеральный размер в наиболее широкой части, объём дефекта и переднезадний размер шейки мочевого пузыря.
После введения в мочеиспускательный канал анестезирующего геля-лубриканта, по уретре в просвет мочевого пузыря вводят уретральный катетер баллонного типа диаметром 14–18 Ch. Под контролем ТРУЗИ баллон уретрального катетера устанавливают в просвет шейки мочевого пузыря таким образом, чтобы широчайшая часть баллона была локализована в области поперечника рубцового кольца шейки мочевого пузыря, и раздувают до объёма, несколько превышающего размер поперечника ложа удалённой аденомы простаты так, чтобы стенки баллона оказывали давление на рубцовое кольцо. Баллон оставляют в таком положении на 5 минут, в течение которых благодаря свойству упругости баллон стремится принять свойственную раздутому состоянию форму и ликвидировать сдавление, за счет чего происходит бережное эластическое растяжение и надрыв рубцового кольца шейки мочевого пузыря. Затем подобную манипуляцию осуществляют, переместив баллон в ложе удалённой аденомы простаты.
Баллонную дилатацию осуществляют в несколько сеансов, до получения желаемого эффекта и закрепления уродинамических результатов. Первая процедура производится не позднее 3-х недель после оперативного вмешательства, в дальнейшем интервал между процедурами может быть увеличен до 6 недель. Суммарно проводится не менее 6 процедур [3].
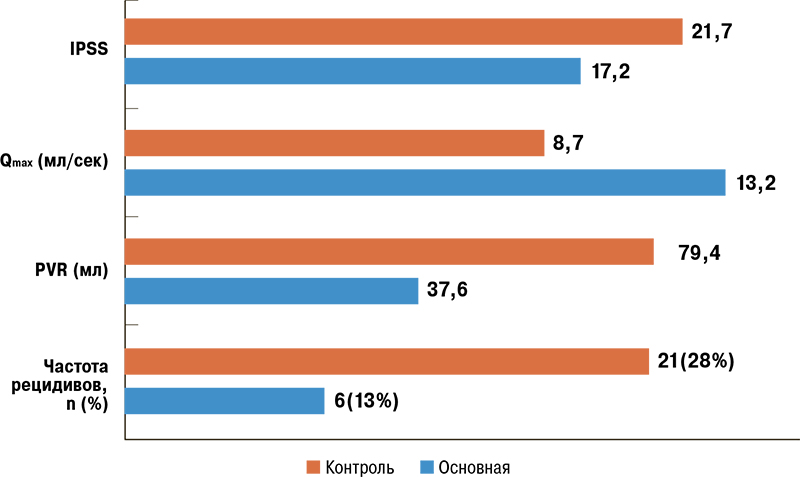
Рис. 3. Сравнительный анализ клинических параметров пациентов после 9 месяцев
наблюдения в группе лекарственной терапии и баллонной дилатации РДШМП
Применение в клинической практике
Данный метод был впервые внедрен в клиническую практику в МНОЦ МГУ имени М.В. Ломоносова в 2019 г. По данным открытого рандомизированного проспективного контролируемого (с параллельным контролем) одноцентрового исследования [4] эффективность эндоскопического лечения пациентов с РДШМП в сочетании со стандартной лекарственной терапией в группе из 75 пациентов составила 72%, в то время как в группе эндоскопического лечения пациентов с РДШМП в сочетании со лекарственной терапией и программной баллонной дилатацией шейки мочевого пузыря под ТРУЗ-контролем (n=45) эффективность составила 86,7% (см. таблицу и рис. 3). При этом спустя 3 месяца после ТУР шейки мочевого пузыря в группе лекарствентозного лечения было отмечено ухудшение показателей урофлоуметрии, увеличение количества остаточной мочи у 7 (43,8%) пациентов. Этим больным была выполнена повторная баллонная дилатация, при выполнии которой для расширения баллона приходилось затрачивать меньше усилий и шейка мочевого пузыря легче поддавалась растяжению.
После применения баллонной дилатации серьёзных осложнений, требующих дополнительного вмешательства, не наблюдалось ни в одном из случаев [4, 5].
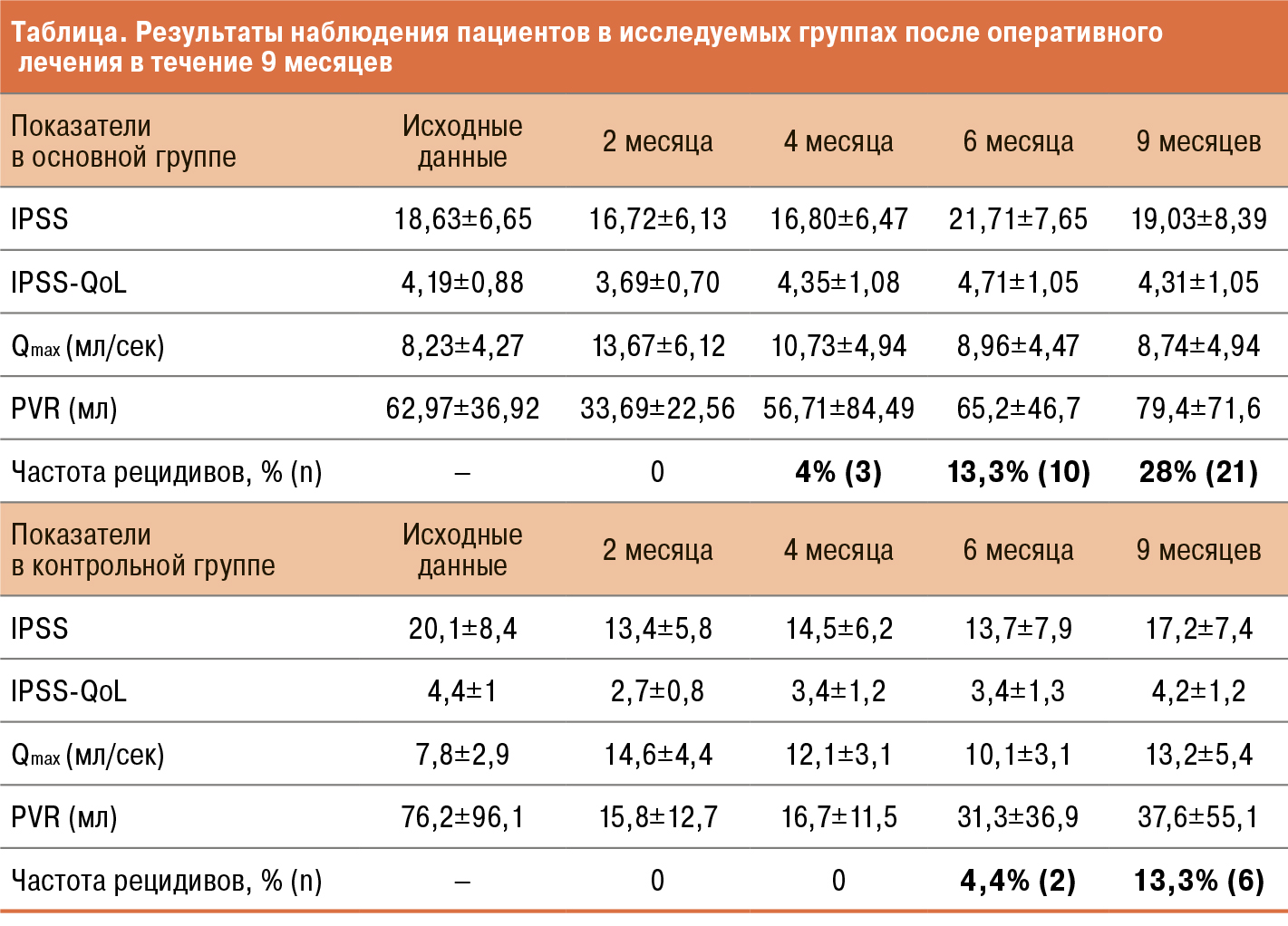
Рис. 3. Сравнительный анализ клинических параметров пациентов после 9 месяцев
наблюдения в группе лекарственной терапии и баллонной дилатации РДШМП
Заключение
Несмотря на небольшую выборку пациентов, которым выполнено вмешательство и короткие сроки наблюдения, метод трансуретральной баллонной дилатации рубцово- деформированной шейки мочевого пузыря под ТРУЗ-контролем с применением местной анестезии позволяет избежать грубой травматизации нижних мочевыводящих путей, полностью выполним в амбулаторных условиях, не требует закупки дополнительного оборудования и обладает доказанной эффективностью.
ЛИТЕРАТУРА
- Попов С.В., Орлов И.Н., Цой А.В., Топузов Т.М., Чернышева Д.Ю. YV-пластика при лечении пациентов с рецидивирующим стенозом шейки мочевого пузыря. Вестник урологии. 2022;10(1):52-59.
- Аббосов Ш.А., Сорокин Н.И., Кадрев А.В., Шомаруфов А.Б., Нестерова О.Ю., Акилов Ф.А., Камалов А.А. Предикторы развития склероза шейки мочевого пузыря после трансуретральных вмешательств на предстательной железе. Урология. 2021;5:73–77.
- O.A. Sindeeva, A.S. Abdurashitov, P.I. Proshin, A.V. Kadrev, O.A. Kulikov, B.M. Shaparov, N.I. Sorokin, V.P. Ageev, N.A. Pyataev, A. Kritskiy, A. Tishin, A. A. Kamalov, G.B. Sukhorukov. Ultrasound-triggerable coatings for foley catheter balloons for local release of anti-inflammatory drugs during bladder neck dilation. Pharmaceutics. 2022;14(10):2186.
- S.A. Abbosov, N.I. Sorokin, A.B. Shomarufov, A.V. Kadrev, K.V. Mikheev, A.A. Fozilov, Y.S. Najimitdinov, D.A. Ohobotov, S.I. Giyasov, S.T. Mukhtarov, F.A. Akilov, A.A. Kamalov. Assessment of the balloon dilation efficiency in bladder neck contracture after transurethral interventions on the prostate. Urological Science. 2022;33(3):130–135.
- А.А. Камалов, Н.И. Сорокин, А.В. Кадрев, Б.М. Шапаров, Е.В. Афанасьевская, О.А. Синдеева, Г.Б. Сухоруков, А.А. Крицкий, Н.А. Пятаев, А.С. Абдурашитов, О.А. Куликов, П.И. Прошин. Применение уретрального катетера с УЗ-индуцируемым биополимерным лекарственным покрытием в профилактике рецидивирующей рубцовой деформации шейки мочевого пузыря у пациентов после эндоскопического удаления гиперплазии простаты. Урология. 2023;6:145–150.









Комментарии