В.К. Карпов 1,3, Б М. Шапаров 1,2
1Факультет фундаментальной медицины МГУ им. М.В. Ломоносова, кафедра урологии и андрологии, Москва, Россия
2МНОЦ МГУ им. М.В. Ломоносова, Москва, Россия
3ГБУЗ «ГКБ №31 ДЗМ», Москва, Россия

Карпов В.К., к.м.н., врач-уролог ГКБ №31 ДЗМ, доцент кафедры урологии и андрологии ФФМ МГУ им. М.В. Ломоносова, ведущий научный сотрудник отдела урологии и андрологии МНОЦ МГУ им. М.В. Ломоносова

Шапаров Б.М., врач-уролог ГКБ №17 ДЗМ, аспирант кафедры урологии и андрологии ФФМ МГУ им. М.В. Ломоносова
Продолжаем освещать нашу рубрику «Рентгенэндоваскулярные методы диагностики и лечения в урологии». Темой сегодняшнего сообщения является применение рентгенэндоваскулярной эмболизации тестикулярных вен в лечении пациентов с варикоцеле.
Введение
Варикозное расширение вен семенного канатика (варикоцеле) является распространенным заболеванием у подростков и мужчин репродуктивного возраста. По данным литературы [1], в 40–80% случаев варикоцеле ухудшает сперматогенез и занимает одно из ведущих мест среди факторов мужского бесплодия, что придает проблеме социальную значимость. Кроме того, варикоцеле справа может быть признаком наличия опухоли правой почки с опухолевым тромбом в нижней полой вене. Существует множество методик оперативного лечения пациентов с варикоцеле. Помимо традиционных открытых операций, а также микрохирургических и лапароскопических методов, в настоящее время у пациентов с варикоцеле широкое распространение получила рентенэндоваскулярная эмболизация тестикулярных вен. Данная операция не требует анестезиологического пособия и учитывает анатомические особенности каждого пациента, такие как наличие венозных коллатералей тестикулярных вен. Этот фактор очень важен, т.к. при традиционных хирургических операциях коллатерали могут приводить к рецидиву варикоцеле.
История вопроса
Исторически лечение пациентов с варикоцеле выполнялось только для устранения болей в мошонке. Впервые оперативное лечение пациентов с варикоцеле было описано в I веке н.э. Цельсом, который выполнил перевязку и прижигание вен мошонки. Стандартная хирургическая техника лечения пациентов с варикоцеле была разработана в начале ХХ века. В результате исследований на трупах аргентинский хирург Оскар Иваниссевич пришел к выводу, что варикоцеле развивается в результате недостаточности клапанного аппарата тестикулярных вен, что приводит к развитию венозного рефлюкса. В 1918 г. он предложил перевязку и пересечение варикозно расширенной тестикулярной вены доступом в подвздошной области слева. По мере дальнейшего изучения данного заболевания была выявлена связь между варикоцеле и мужским бесплодием, в результате чего показания к варикоцелэктомии были расширены. Данная связь была впервые продемонстрирована в исследованиях W.S. Tulloch в 1950-х гг., с тех пор оперативное лечение пациентов с варикоцеле стало наиболее распространенным методом оперативного лечения пациентов с мужским бесплодием [2].
Анатомия тестикуляных вен
- В классическом варианте, который встречается у 80% мужчин, анатомия тестикулярных вен выглядит следующим образом:
- Левая тестикулярная вена впадает левую почечную вену.
- Правая тестикулярная вена впадает непосредственно в нижнюю полую вену.
- Лозовидное сплетение вен с обеих сторон формируется на уровне головки бедра. У 20% пациентов могут встречаться альтернативные варианты кровоснабжения:
- Правая тестикулярная вена может впадать в правую почечную вену в 8% случаев.
- Правая тестикулярная вена может впадать в другие вены, впадающие далее в правую почечную вену или нижнюю полую вену в 16% случаев.
- Левая тестикулярная вена может впадать в другие вены, впадающие далее в левую почечную вену в 20% случаев.
- Впадение левой тестикулярной вены в переднюю ветвь кольцевидной левой почечной вена у 9% больных.
- Впадение левой тестикулярной вены в ретроаортальную левую почечную вену может встречаться в 2% больных.
Впадение тестикулярных вен в ветви удвоенной нижней полой вены отмечается в 0,2–3% случаев.
Помимо этого на различном уровне тестикулярная вена может иметь множественные коллатерали с другими венами брюшной полости (рис. 1).
![]()
Виды эмболизационного препарата
Наиболее часто используемыми для эмболизации тестикулярных вен агентами являются пена из тетрадецилсульфата натрия и спирали Gianturco. Реже используемые агенты – это съемные окклюдеры, эмболизационные микрочастицы и «горячий» контрастный материал.
Тетрадецилсульфат натрия (СТС) – один из наиболее популярных эмболизационных препаратов, представляет собой раствор в концентрации 1 и 3%, который при введении в сосуд пенится и тем самым обтурирует его просвет. Это относительно безопасный препарат, при использовании которого крайне редко встречаются осложнения [3].
Спирали Gianturco являются отличным средством для эмболизации как артерий, так и вен. Они обладают большим разнообразием форм и размеров, одним из преимуществ их применения является возможность «забрать» спираль в катетер, а затем повторно развернуть спираль – это бывает необходимо в случаях, когда первичное развертывание оказалось неудовлетворительным. Спирали Gianturco могут применяться совместно со склерозирующими препаратами по методике «сендвич-терапии», что увеличивает эффективность эмболизации [4].
Сосудистые пробки по сравнению со спиралями проще в установке, однако в зависимости от их вида пробки могут стоить дороже спиралей. Состоять могут как из металлической основы, так и из органических веществ, таких как желатин. Механизм действия сосудистых пробок аналогичен спиралям Gianturco и заключается в механической обтурации просвета сосуда [5].
Клей (n-бутилцианоакрилат) представляет собой стерильную форму бытового «суперклея» и является достаточно дешевым эмболизационным препаратом. Для достижения нужной консистенции клей разбавляют контрастным веществом или липиодолом, однако, он может использоваться и в неразведенном виде в качестве единственного склерозанта. Для устранения обтурации просвета микрокатетера клей обычно используется с 10% раствором декстрозы по типу «сэндвич-терапии» [6].
Этанол является постоянным эмболическим агентом, который вызывает быструю, необратимую и выраженную денатурация белков крови и эндотелия вызывая тромбоз сосудов.
Техника выполнения
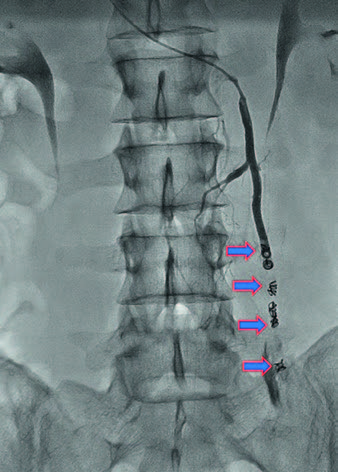
При доступе к тестикулярным венам используют яремный или трансфеморальный доступы. Преимущества яремного доступа связаны с прямым ходом катетера, который позволяет снизить долю неудачных катетеризаций тестикулярной вены. Доступ производится по методике Сельдингера. Для катетеризации почечной и тестикулярной вен используются 0,035-дюймовые гидрофильные проводники и микрокатетеры 4 Fr. После достижения дистального отдела тестикулярной вены для оценки сосудистой анатомии производится венография. Эмболизация должна начинаться ниже уровня видимых коллатералей, чтобы свести к минимуму возможность нетаргетной эмболизации (рис. 2).
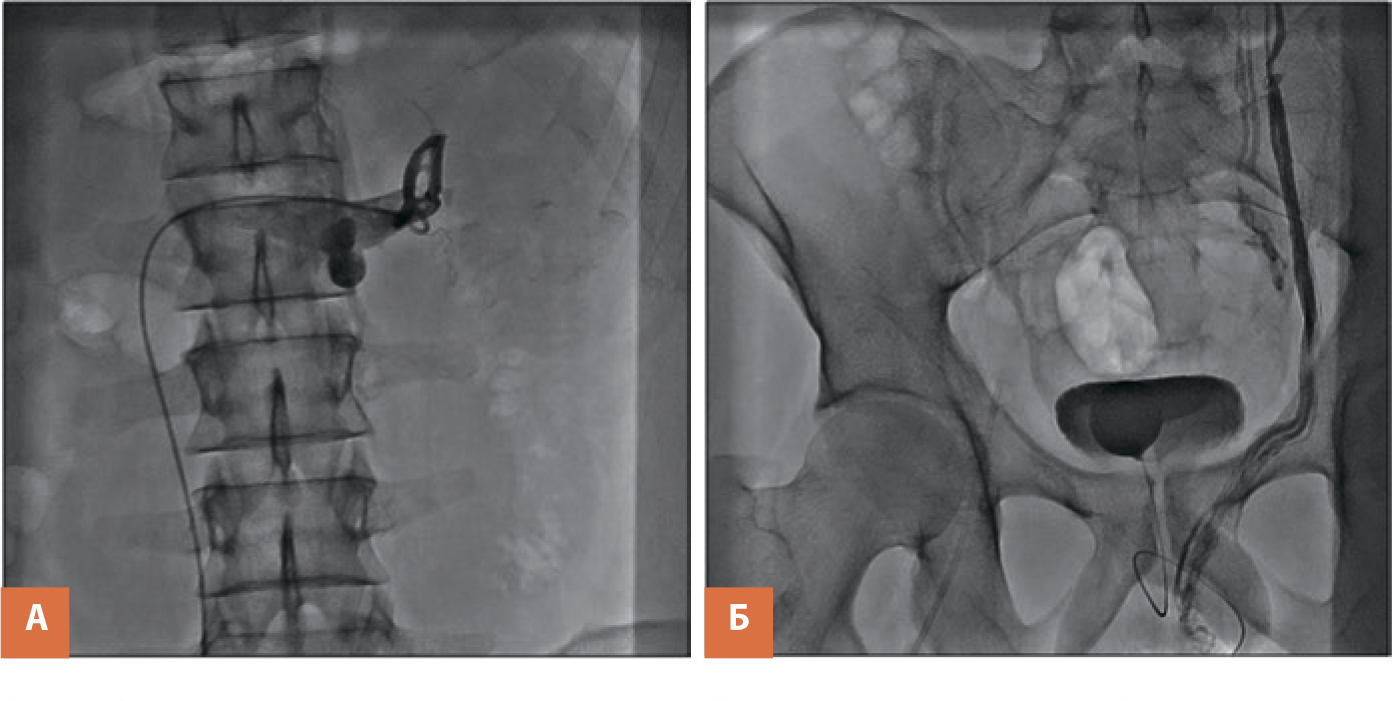
Эмболизация выполняется спиралями Gianturco. Спираль за счет упругих свойств сплава надежно фиксируется в стволе вены. Специальные волокна на поверхности спирали приводят к резкому замедлению кровотока по вене и ее окклюзии. Возможно применение сендвич-технологии со склерозантами (рис. 3).
После контрастирования тестикуляной вены производится этапная установка эмболизационных спиралей с внутрисосудистым введением склерозанта и экспозицией на каждом из этапов продолжительностью до 10 минут. После чего все внутрисосудистое оборудование удаляется, а на область пункции устанавливается 10-минутная компрессия (рис. 4).
Осложнения
Осложнения эмболизации тестикулярной вены довольно редки и включают в себя проявления, характерные для эндоваскулярных операций, такие как образование паховой гематомы и аллергические/токсические реакции на рентгеноконтрастный препарат. Данные осложнения встречаются менее чем у 1% пациентов. Специфические для данной операции осложнения включают в себя развитие острого эпидидмоорхита у 1–5% больных, что проявляется болью в яичке и мошонке на стороне эмболизации, а также их отеком [7].
Эффективность по сравнению с другими хирургическими методами
Наиболее распространенными методами лечения пациентов с варикоцеле являются микрохирургическая варикоцелэктомия, лапароскопическая варикоцелэктомия и рентгенэндоваскулярная эмболизация. Основной целью лечения является устранение венозного рефлюкса. Ни один из этих методов не превосходит другие, с точки зрения их способности улучшать фертильность [8], многочисленные исследования, оценивающие клинические результаты этих операций демонстрируют превосходство микрохирургической варикоцелэктомии. По данным мета-анализа S. Cayan и соавт. [9], который включал в себя 4473 бесплодных мужчин с клиническим варикоцеле, после микрохирургической варикоцелэктомии отмечена большая частота возникновения беременности, более низкая частота рецидивов, а также большая экономическая эффективность. В некоторых случаях, например, при двустороннем варикоцеле, может быть предпочтительнее лапароскопическая операция. Рентгенэндоваскулярная эмболизация реже других используется в качестве первой линии оперативного лечения при варикоцеле, но это идеальный выбор для пациентов с рецидивным варикоцеле.
Заключение
Рентгенэндоваскулярная эмболизация тестикулярных вен является эффективным и безопасным методом оперативного лечения пациентов с варикоцеле. Данный метод имеет определенные преимущества перед другими хирургическими вмешательствами. Так, операция выполняется под местным обезболиванием, а выполнение венографии позволяет уточнить причину варикоцеле и визуализировать имеющиеся венозные коллатерали. Однако эмболизация по эффективности несколько уступает микрохирургическому оперативному вмешательству, а кроме того, частота рецидивов после эмболизации выше, чем после микрохирургической операции. Данная методика лечения пациентов с варикоцеле может быть высокоэффективным методом при правильном отборе пациентов.
ЛИТЕРАТУРА
- EAU Guidelines. Edn. presented at the EAU Annual Congress Milan, 2021. ISBN 978-94-92671-13-4.
- Marmar J.L. The evolution and refinements of varicocele surgery. Asian J. Androl. 2016;18(2):171–8. https://doi.org/10.4103/1008-682X.170866.
- Капранов С.А., Хачатуров А.А., Златовратский А.Г. и др. Возможности эндоваскулярной хирургии в современной урологии. Рос. электронный журнал лучевой диагностики. 2015;5(2):239.
- Nabi G., Asterlings S., Greene Arlm D.R. Percutaneous embolization of varicoceles: outcomes and correlation of semen improvement with pregnancy. Adult. Urol. 2004;63:359–63.
- Shlansky-Goldberg R.D., VanArsdalen K.N., Rutter C.M., et al. Percutaneous varicocele embolization versus surgical ligation for the treatment of infertility: changes in seminal parameters and pregnancy outcomes. J. Vasc. Interv. Radiol. 1997;8(5):759–67.
- Bilreiro C., Donato P., Costa J.F., et al. Varicocele embolization with glue and coils: a single center experience. Diagn. Interv. Imaging. 2017;98(7–8):529–34.
- Vanlangenhove P., Everaert K., Van M.G., Defreyne L. Tolerance of glue embolization under local anesthesia in varicoceles: a comparative study of two different cyanoacrylates. Eur. J. Radiol. 2014;83(3):559–63.
- Storm D.W., Hogan M.J., Jayanthi V.R. Initial experience with percutaneous selective embolization: a truly minimally invasive treatment of the adolescent varicocele with no risk of hydrocele development. J. Pediatr. Urol. 2010;6(6):567–71.
- Shlansky-Goldberg R.D., VanArsdalen K.N., Rutter C.M., et al. Percutaneous varicocele embolization versus surgical ligation for the treatment of infertility: changes in seminal parameters and pregnancy outcomes. J. Vasc. Interv. Radiol. 1997;8:759–67.
- Cayan S., Shavakhabov S., Kadioglu A. Treatment of palpable varicocele in infertile men: a meta-analysis to define the best technique. J. Androl. 2009.
Источник: http://rusmh.org/images/content/gmu/mu-2022-3.pdf









Комментарии