Игнатьев Р.О.
ЗАО «Европейский медицинский центр», Москва, Российская Федерация. 129272, г. Москва, ул. Трифоновская, д. 26; romarion74@mail.ru
Детская урология как самостоятельная специальность появилась в нашей стране сравнительно недавно. До этих пор лечение детей с урологическими заболеваниями осуществлялось хирургами в рамках единой специальности «детская хирургия». Приказ Минздрава РФ от 12 августа 2003 г. N 404 изменил привычный порядок маршрутизации таких пациентов, поскольку часть из них формально стала относиться к компетенции как хирургов, так и урологов. Например, в перечень специальных умений детского уролога-андролога включено хирургическое лечение пациентов с ПГ (раздел 2.8 часть 3 пункт 12 Паспорта специальности детская урология-андрология). Следовательно, хирургическая тактика в отношении этих больных уже не может остаться прежней, поскольку детскийуролог-андролог смотрит на проблему несколько иначе, с позиции сохранения репродуктивного здоровья и оценки соответствующих рисков. Достаточно оснований для такого вывода дает изучение обзорных публикаций [1-3] Отечественная детская хирургическая школа не делала специальный акцент на изучение отдаленных результатов грыжесечения у детей и их связи с репродуктивной функцией, поэтому зарубежные коллеги несколько раньше, чем мы, подошли к этапу пересмотра основных принципов оперативной коррекции ПГ в детском возрасте [4-6].
В немалой степени этому способствовал ряд исследований, показавших катастрофические отдаленные последствия «открытых» операций на паховых каналах. Так, Smith E. M. с соавт. (Университетская школа медицины, Кливленд, США), производившие в эксперименте диссекцию vas deferens у крыс, доказали, что эффект, сравнимый с вазэктомией, вызывает мобилизация семявыносящего протока с отделением a. deferentis, а это может случиться в ходе типичного грыжесечения [7]. Pryor J. L. с соавт. (Университет Научного центра здоровья, Шарлоттсвилль, США) определили, что возможность микрохирургического восстановления проходимости семявыносящего протока крайне низка, если он был поврежден до наступления пубертатного возраста [8]. Matsuda T. с соавт. (медицинский университет Кансаи, Осака, Япония) на примере 13 пациентов показали, что имевшаяся у них обструкция семявыносящего протока после перенесенного в детстве грыжесечения вызвала аутоиммунные повреждения гениталий за счѐт выработки антисперматических иммуноглобулинов класса G (54% наблюдений) и класса А (15% наблюдений) [9]. В результате многолетнего изучения проблемы вторичного бесплодия у мужчин профессор Tadashi Matsuda пришел к выводу, что паховое грыжесечение, перенесенное в детстве, является одной из наиболее частых причин обструкции семявыносящих путей [10]. В 2000 году в статье «Diagnosis and treatment of postherniorrhaphy vas deferens obstruction» он указал, что у 26,7% молодых субфертильных мужчин, подвергнутых герниопластике в детском возрасте, выявляется ятрогенная окклюзия семявыносящего протока.
Распространенность ПГ в детской популяции поддаѐтся только приблизительной оценке и составляет 1-5%. Учитывая, что в РФ ежегодно рождается от 1,6 млн. до 1,9 млн. детей (данные Федеральной службы Государственной статистики), по самым скромным подсчетам около 20 000 из них имеют диагноз ПГ и подвергаются оперативному вмешательству. Потенциальный риск отдаленных репродуктивных осложнений при таком огромном количестве производимых операций переходит в разряд актуальных проблем национального масштаба. Раннее выявление негативных последствий грыжесечения в детском возрасте практически невозможно, поэтому единственной мерой профилактики является использование принципиально новых технологий устранения ПГ, исключающих травматизацию яичка, семявыносящих путей. Опыт разработки и использования таких технологий послужил основой данной работы.
Материалы и методы.
В период с 2009 по 2014 годы оперировано 237 детей в возрасте от 4 месяцев до 15 лет с ПГ. Распределение их по полу и возрасту представлено в таблице 1.
Таблица 1. Распределение пациентов по возрасту и полу
| Возраст (лет) | Количество детей | |
| Мальчики | Девочки | |
| < 3 | 34 | 19 |
| 3-7 | 80 | 37 |
| 8-12 | 26 | 22 |
| > 12 | 11 | 8 |
| Всего | 151 | 86 |
Всего выполнено 261 операция, поскольку у 24 детей (10%) паховая грыжа была двусторонней. Вмешательства производились с использованием эндохирургического оборудования производства Stryker inc. (США) и Karl Storz GmBh (Германия).
Результаты.
На начальном этапе освоения эндохирургической технологии устранения ПГ у 6 пациентов мужского пола в возрасте от 4,5 до 11 лет мы применили лапароскопическое грыжесечение с прецизионной диссекцией и экстирпацией грыжевого мешка, а также последующим ушиванием глубокого пахового кольца. Средняя продолжительность вмешательства составила 39 минут (25-55 минут). Ни в одном случае не удалось избежать использования диатермокоагуляции для гемостаза, что, на наш взгляд, является дополнительным фактором травматизации. Применение лапароскопической герниотомии с иссечением грыжевого мешка позволило исключить отдельные травматичные этапы, в частности, значительную мобилизацию содержимого пахового канала. Однако значительная продолжительность вмешательства и технические трудности при диссекции грыжевого мешка и ушивании глубокого пахового кольца не позволили нам считать такую операцию методом выбора. Для подобной лапароскопической герниотомии характерны существенные недостатки, связанные с выполнением ряда процедур, заимствованных из классической «открытой» операции. Исходя из принципа минимальной травматизации, результат таких вмешательств был признан неудовлетворительным, несмотря на отсутствие послеоперационных осложнений и рецидивов.
По свидетельству ряда авторов, удаление грыжевого мешка не является необходимым действием для успешного устранения ПГ. Следовательно, отказавшись от диссекции грыжевого мешка, можно ускорить и упростить операцию, главным этапом которой в этом случае становится ушивание глубокого пахового кольца. Попутно это избавляет от необходимости проведения гемостаза, что полностью исключает риск электротермической травмы окружающих тканей. Нами выполнено 22 герниорафии у 20 детей. В 10 случаях применяли ушивание пахового кольца отдельными узловыми швами с экстракорпоральным формированием узлов, в 7 случаях использован шов типа Schier, в 5 - кисетный серозно-фиброзный шов. Средняя продолжительность операции при односторонней грыже составила 20 минут (16-36 минут), при двусторонней патологии операция длилась в одном случае 29 минут, в другом 34 минуты. Наиболее сложным для выполнения признан комбинированный Z-образный шов, так как он требовал особой тщательности во избежание запутывания нити (рис.1).
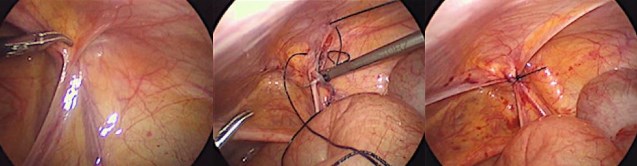
Рисунок 1. Этапы наложения комбинированного Z-образного шва.
Этап эндохирургическогоушивания глубокого пахового кольца представлял особые сложности у детей раннего возраста с малым объемом брюшной полости. В связи с этим мы решили апробировать технику внебрюшинный лигатурой герниорафии, не предполагающую использования типовыхэндошвов. Этот вид операций выполнен у 24 детей (17 мальчиков и 7 девочек) всех возрастных групп. Для экстраперитонеального проведения нерассасывающейся нити нами был изготовлен специальный инструмент, представляющий особым образом изогнутую во фронтальной плоскости иглу типа Дешана (рис. 2)

Рисунок 2. Игла, изготовленная для проведения внебрюшинной лигатурной герниорафии
Для захвата конца лигатуры в брюшной полости и продевания его в узкое ушко иглы применяется способ дополнительной петли-лассо (рис. 3). Такой прием дает возможность быстро продеть нить из любого (даже мягкого плетеного) материала.
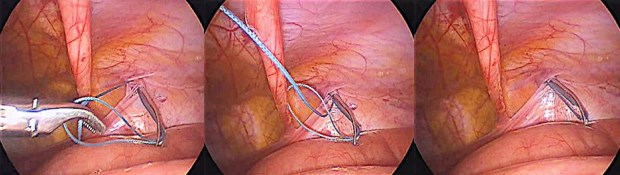
Рисунок 3. Использование приема петли-лассо для захвата лигатуры в брюшной полости.
Осложнений в виде образования лигатурных свищей или гранулѐм, изредка описываемых в литературе, не было отмечено ни в одном случае. Средняя продолжительность односторонней герниорафии снизилась до 7,5 минут, а двухсторонней – до 12 минут. Нередко манипуляция в области глубокого пахового кольца сопровождалась образованием кровоизлияний, которые возникали очень легко даже при простом захватывании париетального листка брюшины атравматичным зажимом. В наших наблюдениях они никогда не бывали значительными, но у мальчиков затрудняли визуализацию d. deferens и повышали риск микроповреждений семявыносящего протока.
Мы старались исключить непосредственный контакт лигатуры и элементов семенного канатика (или круглой связки матки), для этого проколы париетального листка брюшины иглой на этапе проведения лигатуры выполнялись по бокам от указанных анатомических структур, а сама лигатура перекидывалась через них в виде «мостика». Таким образом, круглая связка матки или семенной канатик не захватывались в шов и оставались нетронутыми, а стенки вагинального отростка брюшины при наложении узла смыкались над ними (рис. 4).
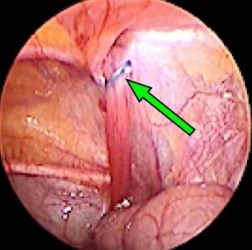
Рисунок 4. Расположение лигатуры, при котором исключается риск захвата в шов элементов семенного канатика или круглой связки матки.
Этот прием противоречил общепринятой точке зрения, согласно которой лигирование должно производиться строго циркулярно, «наглухо», во избежание рецидива грыжи. Но он давал возможность практически полностью исключить вероятность захватывания в шов важных анатомических структур и исключить их компрессию. Поэтому у следующих пациентов вмешательство было выполнено с использованием описанного приема. Несмотря на неполное, строго говоря, разобщение необлитерированного вагинального отростка брюшины и брюшной полости, признаков гидроцеле или рецидивов ПГ мы не наблюдали ни в одном случае. Это свидетельствовало о том, что даже нециркулярного лигирования шейки оказывается достаточно для устранения грыжи. Поскольку описания такого вида вмешательств в литературе мы не встретили, на него был оформлен патент (патент РФ на изобретение №2452402 от 24.02.2011 г.).
На определенном этапе необходимость установки дополнительноголапаропорта для эндозажима, который использовался только на этапе манипуляций с лигатурой в брюшной полости, стала доставлять неудобство. Оптимальный выход заключался в выполнении всех действий по захвату и выведению лигатуры тем же инструментом, который использовали для субперитонеального еѐ продвижения. Другими словами, иглу типа Дешан, показанную выше, необходимо было наделить возможностью захватывать и надежно удерживать нить. Для этого был сконструирован и самостоятельно изготовлен новый инструмент – изогнутая игла с подвижной браншей (патент РФ на изобретение №2529396 от 05.04.2013 г.). Вид инструмента и пример использования показаны на рисунках 5 и 6.

Рисунок 5. Вид комбинированного инструмента для лигатурной герниорафии.
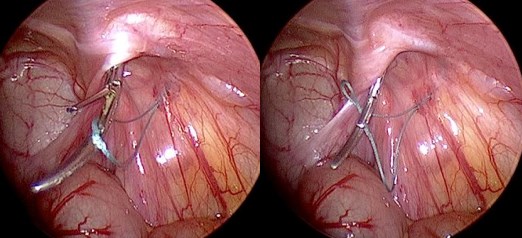
Рисунок 6. Этап захвата лигатуры в брюшной полости с помощью комбинированного инструмента.
Таким образом достигалась минимальная травматизация передней брюшной стенки в виде двух точечных проколов, что обеспечило хороший косметический результат (рис. 7).
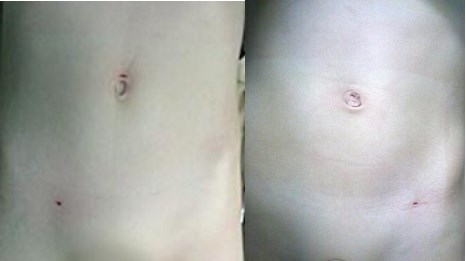
Рисунок 7. Вид передней брюшной стенки мальчиков 2,5 и 4 лет после завершениявнебрюшинной лигатурной герниорафии, выполненной в собственной модификации.
Средняя продолжительность односторонней герниорафии, выполненной таким способом, равнялась 4,5 минутам, двухсторонней - 6,5 минутам.
Суммарно после проведенных 261 операций рецидив ПГ отмечен у 2 пациентов мужского пола (0,8%). Осложнений в виде послеоперационного гидроцеле, гипотрофии яичка, воспалительных гранулем не было.
Таким образом, последовательные шаги по оптимизации лапароскопической методики лечения детей с ПГ обеспечили значительное упрощение технологии, одновременно повысив еѐ безопасность. Разработана оригинальная методика экстраперитонеальнойвидеоассистированной лигатурной герниорафии, которая может быть легко воспроизведена в условиях стандартного хирургического отделения и не требует дорогостоящего обеспечения. За счет простоты и малой продолжительности обеспечивается хорошая переносимость операции детьми всех возрастных групп. Из всех описанных в литературе способов видеоассистированнаявнебрюшиннаялигатурнаягерниорафия в нашей модификации может считаться наименее травматичным видом вмешательства, дающим превосходный косметический результат. Следовательно, разработанную операцию можно рассматривать как метод выбора при лечении детей с паховыми грыжами.
Список литературы
1. Васильев, В.И. К вопросу о ятрогеннойобтурационнойаспермии / В. И. Васильев // Тезисы 1-го конгресса Профессиональной ассоциации андрологов России, андрология и генитальная хирургия: приложение. - Москва. – 2001. - С. 72.
2. Котов, М. С. Сперматогенези влияние паховогогрыжесечения на репродуктивную функцию / М.С. Котов, В.И. Подолужный, И.Н. Зайков//Медицина в Кузбассе, - 2008. - №1. – С. 3-6.
3. Щебеньков, М. В. Преимущества лапароскопическойгерниорафии у детей / М. В. Щебеньков // Вестн. Хирургии. -1997. - т.156. -№1. - С. 94-96.
4. Becmeur, F. A continuous series of 96 laparoscopic inguinal hernia repairs in children by a new technique / F. Becmeur, P. Philippe, A. Lemandat-Schultz et al. // Surg Endosc. – 2004. - Dec;18(12). – Р. 1738-1741.
5. Giseke, S. A true laparoscopic herniotomy in children: evaluation of long-term outcome / S. Giseke, M. Glass, P. Tapadar et al. // J.Laparoendosc. Adv. Surg. Tech. – 2010. - Mar;20. - (2). – Р. 191-194.
6. Hansen, K.A. Infertility: an unusual complication of inguinal herniorrhaphy / K.A. Hansen, K.M. Eyster // Fertil .Steril. – 2006. - Jul;86. - (1). – Р. 217-218.
7. Smith, E.M. Influence of vas deferens mobilization on rat fertility: implications regarding orchiopexy/ E.M. Smith, B.B. Dahms, J.S. Elder // J. Urol. – 1993. - Aug;150. - (2 Pt 2). - Р.663-666. 43
8. Pryor, J. L. Injury to the pre-pubertal vas deferens. I. Histological analysis of pre-pubertal human vas / J. L. Pryor, S.E. Mills, S.S. Howards // J. Urol. – 1991. - Aug;146. - (2). – Р. 473- 476.
9. Matsuda, T. Serum antisperm antibodies in men with vas deferens obstruction caused by childhood inguinal herniorrhaphy / T. Matsuda, K. Muguruma, Y. Horii et al.// Fertil. Steril. – 1993. - May;59. - (5). – Р. 1095-1097.
10.Matsuda, T. Diagnosis and treatment of post-herniorrhaphy vas deferens obstruction / Т. Matsuda // Int. J. Urol. – 2000. – 7. – Р. 35-38.
Статья опубликована в журнале "Вестник урологии". Номер №1/2015 стр. 35-43









Комментарии