Р.В. Салюков 1,2, Ю.Р. Салюкова 3 , А.Г. Мартов 4
- 1 Кафедра эндоскопической урологии ФНМО МИ РУДН, Москва, Россия
- 2 ОАО Реабилитационный центр для инвалидов «Преодоление», Москва, Россия
- 3 ФГБУ РНЦРР МЗ РФ, Москва, Россия
- 4 Кафедра урологии и андрологии Медико-биологического университета инноваций и непрерывного образования ФГБУ ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России, Москва, Россия
Позвоночно-спинномозговая травма (ПСМТ) составляет всего 2% от общего числа травм опорно-двигательного аппарата, и ее распространенность в мире оценивается в 50 человек на 1 млн населения в год [1]. Наиболее часто травмируются мужчины молодого и социально активного возраста, при этом более 45% из них получают повреждения шейного отдела позвоночника и спинного мозга. Шейный уровень локализации ПСМТ определяет сочетание локомоторных нарушений нижних и верхних конечностей и расстройств функции тазовых органов у подавляющего числа пациентов. Развивающийся у них тип нейрогенной дисфункции нижних мочевыводящих путей (НДНМП) определяется сохранением рефлекторных взаимоотношений между мочевым пузырем и сакральным центром мочеиспускания (рис. 1). Однако утраченное тормозное влияние корковых и подкорковых центров на сократительную активность детрузора, с одной стороны, и автоматизмы мышц диафрагмы таза (сфинктера уретры) с другой, приводят к кинезиологической диссоциации, выражающейся в детрузорно-сфинктерной диссинергии (ДСД). Клинические проявления ДСД при ПСМТ различны, их главной характеристикой является повышение тонуса сфинктера уретры в ответ на сокращение детрузора в момент его опорожнения, что приводит к опасному для верхних мочевыводящих путей росту детрузорного давления.
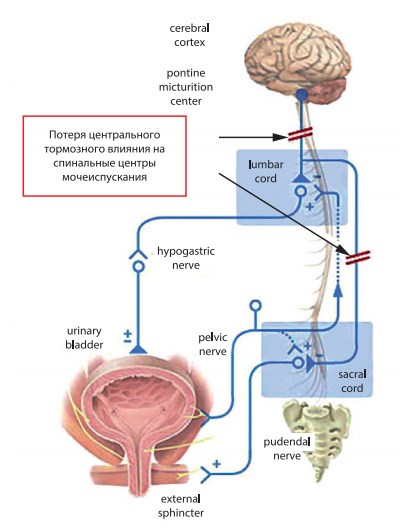
Рис. 1. Схема иннервации мочевого пузыря с указанием уровня нарушения взаимоотношения корковых и спинальных центров мочеиспускания при шейном уровне ПСМТ
Обычно активность детрузора при шейном уровне ПСМТ сохраняется, позволяя ему опорожняться при небольшом наполнении, однако препятствием к полному опорожнению мочевого пузыря может стать избыточная спастическая активность сфинктера уретры. Среди предлагаемых сегодня методов подавления такой активности можно выделить инъекции ботулинического токсина (БТ).
Молекула БТ состоит из нейротоксина и нетоксических негемагглютинина и гемагглютинина, которые, имея большую молекулярную массу, препятствуют как расщеплению нейротоксина, так и быстрой диффузии его в окружающие ткани, обеспечивая локальность воздействия. Нейротоксин состоит из тяжелой (молекулярная масса 100 кДа) и легкой (молекулярная масса 50 кДа) цепей, соединенных одной дисульфидной группой и одним атомом цинка (рис. 2). Тяжелая цепь связывается со специфическими рецепторами, расположенными на поверхности нейронов-мишеней. Легкая цепь расщепляет определенный участок комплекса транспортных белков, которые осуществляют транспорт везикул ацетилхолина к пресинаптической мембране. Основными из них являются SNAP-25, синтаксин, синаптобревин. Легкая цепь БТ типа А обладает Zn2+-зависимой протеазной активностью, специфичной по отношению к цитоплазматическим участкам синаптосомально-связанного протеина – SNAP-25 [2]. Молекулярная масса БТ в 150 кДа делает невозможным его проникновение через гематоэнцефалический и плацентарный барьеры.
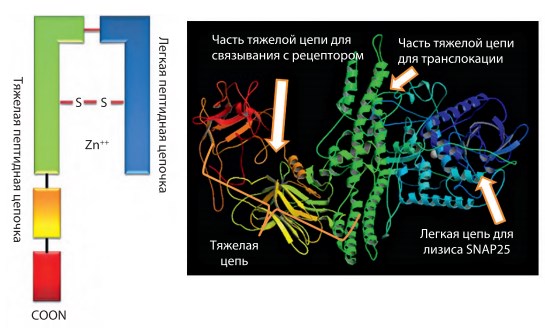
Рис. 2. Схематическое изображение и трехмерная модель молекулярной структуры БТ (цвет отдельных доменов частей молекулы совпадает на схеме и модели БТ)
Первый этап действия БТ – специфическое связывание молекулы с пресинаптической мембраной, этот процесс занимает около 30 минут (рис. 3а). Второй этап – проникновение связанного токсина в цитозоль нерва посредством эндоцитоза (рис. 3б). Третьим этапом является отделение легкой цепи токсина от тяжелой, ее транслокация и расщепление специфического белка, ответственного за прикрепление и высвобождение везикул с нейромедиаторами в нервно-мышечное соединение (рис. 3в). Конечным эффектом этого процесса является стойкая хемоденервация. При этом синтез ацетилхолина и его депонирование в пресинаптическом окончании, а также выделение трофических факторов не нарушаются [3].
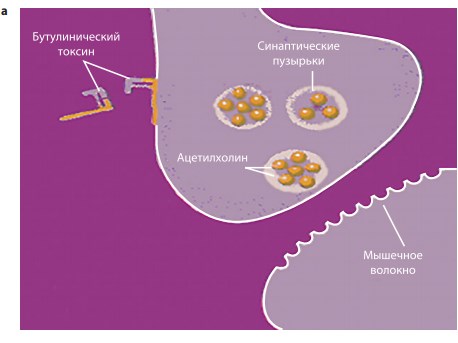
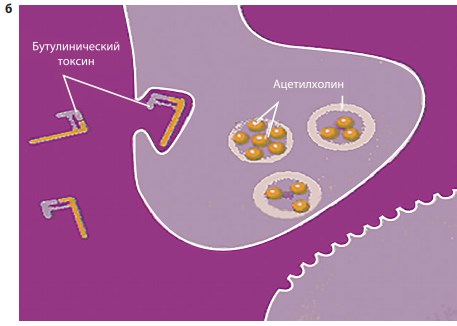
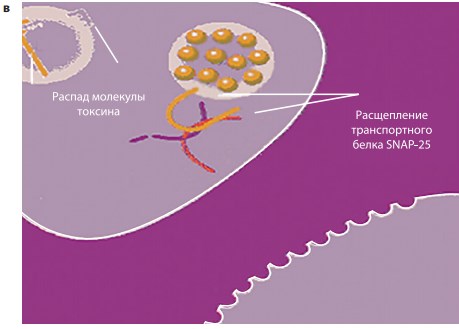
Рис. 3. а – специфическое связывание молекулы БТ с пресинаптической мембраной; б – проникновение молекулы БТ в цитозоль нерва посредством эндоцитоза; в – расщепление транспортного белка пресинаптической мембраны
Клинический эффект после инъекции БТ появляется не сразу, а через несколько дней. Это связано с тем, что процесс внедрения токсина в пресинаптическое окончание и блокада пресинаптической мембраны занимают от 1 до 3 суток [4].
Гистологическими исследованиями установлено, что в промежутке от 1 до 2 месяцев после инъекции БТ в зоне введения образуются новые нервные терминалии с формированием дополнительных нервномышечных синапсов. Этот процесс приводит к восстановлению мышечных сокращений через 3–6 месяцев после инъекции БТ [5].
Препараты БТ получили широкое распространение в клинической практике для лечения многих состояний, обусловленных локальным мышечным спазмом. БТ выступает в роли миорелаксанта, который позволяет добиться достаточно продолжительного местного денервирующего действия. Сегодня на территории РФ разрешено применение двух препаратов БТ для лечения пациентов с нейрогенной детрузорной гиперактивностью. Интересно, что впервые в урологии БТ был применен у пациентов с ДСД на фоне ПСМТ [6].
Инъекции БТ в наружный сфинктер уретры при шейном уровне ПСМТ выполняются с целью восстановления оттока мочи по уретре при ее хронической задержке на фоне ДСД [7]. Периодическая катетеризация (ПК) мочевого пузыря как наиболее распространенный метод коррекции симптомов опорожнения при НДНМП не всегда может быть применим у мужчин с шейным уровнем ПСМТ из-за мануальных ограничений [8].
Техническое оснащение операции предполагает наличие эндоскопической стойки, ригидного или гибкого эндоскопа с рабочим каналом и иглы для эндоскопической инъекции. Единственно важным, на наш взгляд, предпочтением является рабочий кончик иглы, позволяющий делать инъекции на глубину более 5 мм. Стандартное разведение препаратов БТ (чаще в исследованиях применяется оноботулонотоксин или препарат, в котором белком стабилизатором выступает желатин) заключается в восстановлении 100 ЕД лиофизата в 4 мл физиологического раствора. Таким образом получается раствор, в 1 мл которого содержится 25 ЕД БТ. В литературе встречаются случаи применения и более высоких доз БТ для инъекции в сфинктер уретры, например 200 ЕД [9]. Однако при выборе препарата БТ или его дозы в рутинной практике следует ориентироваться на разрешенные на территории РФ технологии [10]. Кроме этого следует знать, что дозы (единицы) биологической активности являются специфичными для каждого продукта БТ, и их не рекомендуют конвертировать между различными препаратами БТ, что нашло отражение в официальном заявлении FDA (Food and Drug Administration, США) в августе 2009 г.
Операция выполняется в условиях эндоскопической операционной. Учитывая риск развития автономной дизрефлексии у пациентов с шейным уровнем ПСМТ, операцию следует выполнять с анестезиологическим пособием [11]. Оперативное вмешательство начинается со стандартной уретроцистоскопии. При уретроскопии определяется зона поперечнополосатого сфинктера уретры. Его эндоскопическая визуализация у мужчин обычно не вызывает затруднений, сфинктер располагается сразу за апикальной частью простаты (ориентиром может служить гребень семенного бугорка) и определяется как тоничный участок уретры, сокращающийся при ее раздражении инструментом по типу мышечного жома (рис. 4). Инъекции БТ в сфинктер уретры выполняют в 4 точках, равномерно распределяя дозу препарата между ними (на 3, 6, 9 и 12 часах условного циферблата) (рис. 5). Оперативное вмешательство завершается дренированием мочевого пузыря в течение последующих 24 часов.
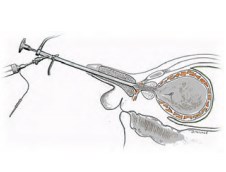
Рис. 4. Трансуретральный способ введения БТ в сфинктер уретры у мужчин
В отечественной практике первый опыт применения БТ при ДСД был продемонстрирован Е.Б. Мазо и Г.Г. Кривобородовым в 2000 г. В последующем, он нашел отражение в работах их учеников М.Е. Школьникова (2004) и Н.С. Ефремова (2008) [12–14]. Наш первый опыт применения БТ для лечения мужчин с ДСД на фоне ПСМ был опубликован в 2008 г. [15]. В дальнейшем он расширился и был представлен на World Congress of Endourology and SWL – WCE в 2015 г.
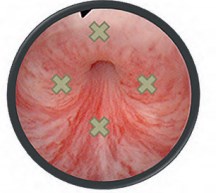
Рис. 5. Точки выполнения инъекций БТ-А в области сфинктера уретры
Результат лечения был представлен в однотипной когорте 19 молодых мужчин (медиана 26 лет) с ПСМТ, в позднем периоде течения (23,8±14,6 месяца с момента травмы), у которых была диагностирована ДСД с преобладанием симптомов опорожнения в клинической картине заболевания. У 3 (15,8%) пациентов имелся цистостомический дренаж, у 12 (63,1%) проводилась ПК мочевого пузыря. У 4 (21%) пациентов дренирование мочевого пузыря не проводилось, несмотря на наличие показаний в виде остаточной мочи, превышающей 40% от исходного объема наполнения мочевого пузыря перед мочеиспусканием. Важно отметить, что у 5 (26,3%) мужчин была диагностирована автономная дизрефлексия в виде головных болей, повышения артериального давления, гиперемии и гипергидроза. Автономная дизрефлексия – состояние, которое возникает при нарушении вегетативной регуляции на фоне повреждения спинного мозга выше Th6 сегмента, характеризуется подъемом артериального давления выше 20 мм рт.ст. Сегодня автономная дизрефлексия рассматривается как состояние, потенциально угрожающее жизни пациента.
При отборе пациентов руководствовались официальными показаниями и противопоказаниями к медицинской технологии (ФС№2008/289 от 30 декабря 2008 г.), но дополнили противопоказания положениями, которые посчитали достаточно актуальными для пациентов с ПСМТ: микроцистис, конкремент мочевого пузыря большого размера, невозможность уложить пациента в литотомическое положение, наличие органической инфравезикальной обструкции.
В комплекс стандартного осмотра, анкетирования, функционального и лучевого обследования для пациентов с НДНМП мы включили мониторинг артериального давления и опрос о легкости проведения катетера по уретре в мочевой пузырь. Опросник о легкости проведения катетера по уретре при ПК мочевого пузыря представлял из себя 4-балльную шкалу со следующими значениями: очень легко – 1 балл; легко – 2 балла; сложно – 3 балла; очень сложно – 4 балла. Оценка эффективности проведенного лечения проводилась через 3 и 6 месяцев после инъекций БТ в область наружного сфинктера уретры.
Основными критериями оценки результатов лечения явились: восстановление мочеиспускания по уретре, снижение объема остаточной мочи, снижение максимального детрузорного давления в точке утечки, снижение максимальное давления закрытия уретры по данным профилометрии уретры, изменение числа ПК или отказ от них, облегчение проведения катетера по уретре и улучшение качества жизни. При обследовании было выявлено достоверное снижение (р<0,05) средних показателей остаточной мочи, максимального давления закрытия уретры, максимального детурзорного давления в точке утечки и качества жизни через 3 и через 6 месяцев после вмешательства.
После инъекций БТ средний объем остаточной мочи снизился на 60,3%, а уретральное давление на 46,9% от прежних значений. Интересным является факт того, что в 4 (21,1%) наблюдениях мы не добились клинического эффекта от введения БТ, но получили четкие данные о снижении максимального давления закрытия уретры.
У 2 из 3 пациентов нам удалось избавиться от цистостомического дренажа и восстановить мочеиспускание по уретре. У 1 из них сохранилась потребность в проведении ПК для выведения остаточной мочи. В 1 наблюдении введение БТ не позволило избавиться от дренажа, т.к. не получилось обучить пациента самостоятельному и безопасному выполнению ПК, а восстановить адекватное опорожнение мочевого пузыря через мочеиспускательный канал не удалось. У всех пациентов, применявших ПК мочевого пузыря, на основании разработанного опросника было отмечено достоверное облегчение проведения катетера по уретре (р<0,05)
Улучшение результатов обследования в течение первых 3 месяцев после лечения наблюдали у 15 (78,9%) пациентов. Эффективность лечения в течение 6 и более месяцев была отмечена у 10 (52,6%) пациентов. Сохранение эффекта лечения в течение 12 и более месяцев было у 3 (15,8%) пациентов. В последующем повторные инъекции были выполнены 10 пациентам. Тщательный отбор пациентов для инъекций БТ в сфинктер уретры позволил нам избежать осложнений методики во время ее выполнения и в последующие периоды наблюдения.
В арсенале уролога не так много средств для воздействия на ДСД с целью уменьшения симптомов опорожнения. Лекарственная терапия малоэффективна, а применение миорелаксантов общего действия не всегда приводит к благоприятному системному эффекту [16]. ПК мочевого пузыря при ПСМТ шейного отдела не всегда осуществима из-за медицинских (мануальных ограничений пациента) и социальных причин. В то же время постоянное дренирование мочевого пузыря сопряжено с рядом серьезных осложнений, к которым относится и уменьшение его емкости, и персистенция хронической уроинфекции. Сфинктеротомия и установка внутриуретрального стента также имеют свои существенные ограничения и осложнения.
Все это объясняет упорство, с которым в течение последних десятилетий пытаются найти пределы эффективности инъекций БТ в сфинктер уретры при ДСД [17, 18].
Для оценки эффективности методики мы использовали стандартизированные критерии, такие как объем остаточной мочи, максимальное давление закрытия уретры и качество жизни пациента. Первоначально мы не придали значения такому показателю эффективности лечения, как максимальное детрузорное давление в точке утечки, считая его изменения недостаточно объективным критерием. Действительно, полученные изменения детрузорного давления при контрольном обследовании не были достоверными, но у ряда пациентов было отмечено снижение этого показателя на фоне сопутствующего уменьшения максимального давления закрытия уретры. В этом случае достигалось опорожнение мочевого пузыря на меньшем объеме и при меньших показателях максимального детрузорного давления.
Хороший и стойкий клинический эффект у большинства пациентов, продолжавшийся в течение 3 месяцев наблюдения, получен у 15 (78,9%) пациентов. Наш показатель ниже, чем у ряда исследователей, возможно, это связано с особенностью отобранной нами группы пациентов и длительностью течения у них ПСМТ. Интересным является факт того, что при отсутствии клинического эффекта у 4 пациентов мы все равно констатировали у них снижение максимального давления закрытия уретры. Значимым, с позиций показания к методу, является подтвержденный нами эффект снижения эпизодов автономной дизрефлексии.
Обратимость эффекта инъекций БТ в наружный сфинктер уретры следует отнести к его преимуществам. У 3 (15,8%) пациентов мы получили стойкий лечебный эффект в течение 12 месяцев наблюдения. Длительность сохранения действия БТ может быть связана с наблюдавшимся у них общим уменьшением выраженности неврологического дефицита и спастических проявлений, нейропластичностью, индивидуальными особенностями. Эндоскопическая методика инъекций БТ проста и доступна для воспроизведения в амбулаторных условиях.
Таким образом, простота технического исполнения, сочетание эффективности и малой инвазивности, относительная безопасность и даже обратимость достигаемого лечебного воздействия позволяют надеяться на то, что будут проведены рандомизированные исследования, которые позволят более четко обозначить место метода в лечении пациентов с ДСД при ПСМТ.
Литература
- Реабилитация больных с травматической болезнью спинного мозга. Руководство . Под общ. ред. Г.Е. Ивановой и др. М., 2010. 640 с.
- Орлова О.Р., Яхно Н.Н. Применение Ботокса (токсина ботулизма типа А) в клинической практике. М., 2001. 205 с.
- Linial M. Bacterilal neurotoxins – thousand years later». Isr. J. Med. Sci. 1995;31:591–5.
- Moore J. Handbook of botulinum toxin treatment. Oxford: Blackwell Scientific Publications. 1995. 289 р.
- Alderson K., Holds J.B., Anderson R.L. Botulinuminduced alteration of nerve-muscle interactions in the human orbicularis oculi following treatment for blepharospasm. Neurol. 1991;41(11):1800–5.
- Dykstra D.D., Sidi A.A., Scott A.B., et al. Effects of botulinum A toxin on detrusor-sphincter dyssynergia in spinal cord injury patients. J. Urol. 1988;139:919–22.
- Kuo H.C. Botulinum A toxin urethral injection for the treatment of lower urinary tract dysfunction. J. Urol. 2003;170(5):1908–12.
- Салюков Р.В., Колмаков А.С. Нарушения мочеиспускания при шейном уровне позвоночно-спинномозговой травмы. Consilium Medicum. 2016;18:45–7.
- Liao L., Ju Y., Li D., Fu G., Wu J., Shi W., Xiong Z., Han C. Experience for Botulinum A toxin injection in bladder wall or uretra to treat detrusor overactivity or detrusor-sphincter dyssynergia in patients with neurogenci bladder. 2006. ttp://www.icsoffice.org/publications/2006/ pdf/0396.pdf.
- Аполихин О.И., Чернышев И.В., Абдуллин И.И. и др. Лечение нейрогенной детрузорной гиперактивности и детрузорно-сфинктерной диссинергии препаратом Лантокс (Lantox). Экспериментальная и клиническая урология. 2010;1:97–102.
- Krassioukov A. Autonomic function following cervical spinal cord injury. Respir. Physiol. Neurobiol. 2009;169(2):157–64.
- Мазо Е.Б., Кривобородов Г.Г., Школьников М.Е., Ефремов Н.С. Применение ботулинического токсина в урологии. Фарматека. 2006; 10:125.
- Кривобородов Г.Г., Школьников М.Е. Лечение функциональных нарушений опорожнения мочевого пузыря. Леч. врач. 2004;9:6–39.
- Ефремов Н.С. Ботулинический токсин типа А в лечении больных с нейрогенными нарушениями опорожнения мочевого пузыря. Дисс. канд. мед. наук. М., 2008.
- Лопаткин Н.А., Салюков Р.В., Мартов А.Г. и др. Ботулинический токсин в лечении функциональных нарушений мочеиспускания. Избранные лекции по урологии. Н.А. Лопаткин, А.Г. Мартов. М., 2008. С. 3–12.
- Белова А.Н., Прокопенко С.В., Нейрореабилитация. 3-е изд. перераб. и доп. М., 2010. 1288 с.
- Mahfouz W., Karsenty G., Corcos J. Injection of botulinum toxin type A in the urethral sphincter to treat lower urinary tract dysfunction: review of indications, techniques and results: 2011 update. Can. J. Urol. 2011;18(4): 5787–95.
- Seth J., Rintoul-Hoad S., Sahai A. Urethral Sphincter Injection of Botulinum Toxin A: A Review of Its Application and Outcomes. Low Urin. Tract. Symptoms. 2018;10(2):109–15.









Комментарии