В.Л. Медведев 1,2
1 ФГБОУ ВО «Кубанский государственный медицинский университет» МЗ РФ; Краснодар, Россия
2 ГБУЗ «Научно-исследовательский институт – Краевая клиническая больница №1 им. профессора С.В. Очаповского» МЗ Краснодарского края; Краснодар, Россия
Введение
В последние годы набирает популярность роботическая радикальная простатэктомия (РРПЭ). Так, Lee сообщил, что в США в 2007 году из общего числа радикальных простатэктомий 60% были выполнены с использованием робототехники, и ежегодно количество данного вида хирургии увеличивается [1]. Количество урологов, работающих как в академическом, так и в частном секторе, и отдающих предпочтение роботассистированной простатэктомии, с каждым годом становится всё больше. Alemozaffar M и др. (2015) сообщают, что в начале 2000- х годов в США у пациентов с диагностированным раком предстательной железы в подавляющем большинстве случаев производили позадилонную радикальную простатэктомию, спустя 10 лет 70% хирургии по поводу данного заболевания выполняется с помощью робототехники (рис. 1) [2, 3]. Лапароскопическая радикальная простатэктомия с использованием робототехники, как минимально инвазивное оперативное вмешательство, стала альтернативой открытой радикальной простатэктомии. В рандомизированных исследованиях было показано, что РРПЭ демонстрирует значительные преимущества по сравнению с открытым доступом: меньший объем кровопотери, более быстрое восстановление пациента, улучшение функциональных показателей, что же касается онкологических результатов, то они сопоставимы [4]. Более низкие показатели положительных хирургических краев у опытных хирургов позволяют предположить, что опыт и внимание к хирургическим деталям влияют на качество лечения рака.
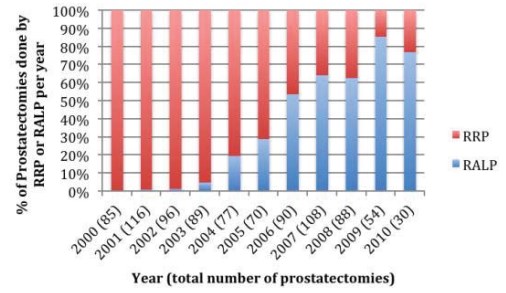
Рисунок 1. Соотношение доли позадилонной РПЭ к роботической РПЭ в США
Техника радикальной робот-ассистированной лапароскопической простатэктомии
Техника и различные варианты проведения РРПЭ были описаны, как только данный вид хирургии был внедрён в урологическую практику. Со временем для улучшения онкологических и функциональных результатов, методика совершенствовалась и стандартизировалась с незначительными вариациями в различных центрах и индивидуально хирургами. Учитывая относительно недавнее внедрение роботических технологий, особенно в России, техника выполнения во многом заимствована из открытой и лапароскопической хирургии [4].
Подготовка роботических манипуляторов. Подготовку робота к операции начинают с оборачивания его в стерильную защиту из полиэтилена, после чего манипуляторы приподнимают и сводят вместе. Затем дополнительное хирургическое белье временно помещают на робота, чтобы избежать непреднамеренного загрязнения.
Предоперационная подготовка и укладка пациента. Накануне вечером пациенту до операции назначают очистительные клизмы. Перед операцией производят бритье пациента от нижнего края реберной дуги до паха. За 12 часов до оперативного лечения все пациенты получают низкомолекулярный гепарин в качестве профилактики тромбоэмболических осложнений. За 1 час до разреза внутривенно выполняют инъекцию антибиотика (цефалоспорины III поколения). Укладку пациента производят после введения в наркоз. Пациент находится в положении на спине с разведенными на 30? ногами, как для открытой простатэктомии без использования стремян.
Такое разведение ног позволяет без труда располагать систему DaVinci возле пациента. Стол наклоняют в положение Trendelenburg на 30 – 35?. На плоском столе руки пациента фиксируют перекрещивающимися лентами. Больного крепят четырьмя ремнями к операционному столику. Ленты пересекаются конфигурацией Х на груди пациента. Все точки давления защищают с помощью стандартной прокладки из ячеистого пенопласта или силикона. Прокладки закрепляют к операционному столу тканевой лентой. При этом следует соблюдать осторожность, чтобы не закрепить нижнюю часть прокладок ниже реберного края, так как это может помешать последующему расположению портов. В мочевой пузырь в асептических условиях устанавливают уретральный катетер с целью дренирования мочевого пузыря и снижения компрессии.
Установка портов. Для выполнения радикальной простатэктомии предпочтителен трансперитонеальный доступ, который обеспечивает и облегчает выполнение всех этапов операции, включая лимфодиссекцию, непосредственно простатэктомию, формирование уретроцистоанастомоза.
Методика двойного треугольника. После укладки и обработки операционного поля, иглой Verres супраумбиликально накладывают пневмоперитонеум. Эта техника позволяет снизить риск травматизации органов брюшной полости. Достигается внутрибрюшное давление 10 - 14 мм рт. ст. Для выполнения операции в общей сложности необходимо 6 портов. После достижения адекватного пневмоперитонеума иглу Verres удаляют и устанавливают порт 12 мм, под камеру. Первый оптический троакар вводят в параумбиликальной области на расстоянии не менее 15 см от лонного сочленения. Для установки остальных троакаров использует схему типа «ромб» (два равнобедренных треугольника соединенных основанием). Анатомическими ориентирами являются лонное сочленение и правая и левая подвздошные ости (рис. 2).
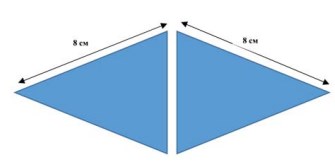
Рисунок 2. Правило ромба
После установки камеры проводят визуальную ревизию брюшной полости на предмет случайного ранения органов и сосудов брюшной полости и забрюшинного пространства. Троакары устанавливают в соответствии с вышеописанной схемой на расстоянии не менее 8 см друг от друга.
После этого два 8 мм порта устанавливают примерно на расстоянии 10 см от средней линии, по диагонали, соединяющей верхний передний вертел с пупком. Данные порты используют для установки инструментов. Два дополнительных порта, латеральный 10 мм и медиальный 5 мм устанавливают справа для мануальной ретракции, работы с аспиратором и проведения шовного материала. Также можно установить дополнительный 5 мм порт слева в зависимости от сложности операции и необходимой помощи. Ассистенты находятся как правило справа или слева, тщательно контролируя установку инструментов. Это выполняют с целью предотвращения травматизации пациента. Также, с целью улучшения визуализации, используя отсос, ассистент должен удалять газ из брюшной полости.
Альтернативная методика установки портов. Оптический порт устанавливают параумбиликально. Роботические порты располагают по дуге на расстоянии не менее 8 см друг от друга. Роботические порты 1 и 2 устанавливают параректально с обеих сторон от оптического порта, смещаясь на 1-2 см каудальней. Роботический порт 3 располагают на 3 см выше над подвздошной остью. Ассистентский порт 12 мм устанавливают контралатерально от 3 роботического порта, может быть установлен дополнительный порт 5 мм между оптическим портом и портом 1 руки выше пупка на 2 см (рис. 3).
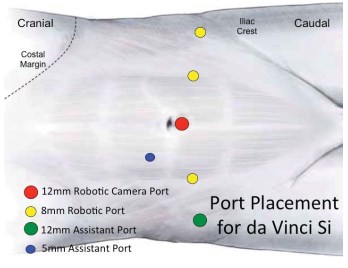
Рисунок 3. Альтернативный метод установки портов
Подключение роботической консоли. Сначала подключают и вводят камеру, а затем уже все остальные манипуляторы. Затем хирург дистанционно проверяет поочередно работу каждого манипулятора чтобы избежать контакта инструментов и манипуляторов между собой и исключить сдавление тканей пациента во время операции [5].
Используют следующие роботические инструменты: правая рука – монополярные ножницы, левая рука № 1- биполярный зажим, левая рука № 2- окончатый зажим. Справа устанавливают два ассистентских порта.
Первым этапом выполняют лимфодиссекцию в стандартном (до уровня перекреста подвздошных сосудов с мочеточником) и расширенном (до уровня бифуркации аорты или уровня отхождения нижней брыжеечной артерии) объемах. При выборе объема ТЛАЭ рассчитывают онкологические группы риска и номограммы.
Этапы выполнения лимфодиссекции. Лимфодиссекцию начинают с правой стороны. Сигму и ректосигмоидный отделы толстой кишки смещают справа налево, вскрывают брюшину над общей и наружной подвздошной артерией и веной. Выполняют прецизионную диссекцию жировой клетчатки с лимфатическими узлами из области общей, наружной и внутренней подвздошных артерий и вен, бифуркации аорты и пресакральной области, а также запирательной ямки. При работе в области запирательной ямки необходимым условием является постоянный визуальный контроль запирательного нерва с целью исключения его пересечения или коагуляции. Очень важно попутно с помощью биполярного пинцета производить тщательный гемостаз, для того чтобы не потерять анатомические ориентиры, что может привести к тяжелым осложнениям, связанным с ранением магистральных сосудов и кровотечением. Проксимальную и дистальную зоны лимфодиссекции клипируют с помощью пластиковых клипс. Как правило, всю удаленную клетчатку с лимфтическими узлами при завершении операции погружают в тот же лапароскопический контейнер, что и предстательную железу [6, 7].
После выполнения лимфаденэктомии хирург приступает к следующему этапу – переднему доступу к мочевому пузырю и простате. Первым анатомическим ориентиром служит урахус, который захватывают окончатым зажимом третьей руки робота и делают тракцию к крестцу. Выделение урахуса от брюшной стенки начинают по средней линии, ближе к пупку, также отделяют и переднюю стенку мочевого пузыря. Умбикальную связку пересекают после ее коагуляции. Латеральной границей выделения является семявыносящий проток у места перекреста с подвздошной артерией. Далее выделение продолжают до лонной кости и симфиза. Латеральное выделение мочевого пузыря позволяет оптимизировать его мобильность и снижать натяжение анастомоза.
целью улучшения анатомической визуального контроля удаляют перипростатическую жировую клетчатку над железой и по боковым поверхностям. Визуализируют пубопростатические связки, m. levator ani, шейку мочевого пузыря и основание предстательной железы, латерально по бокам можно увидеть наиболее тонкие места f.endopelvica (рис. 4).
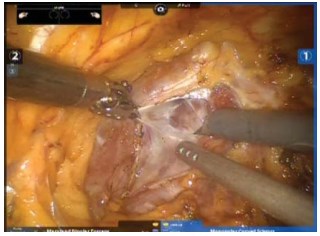
Рисунок 4. Вскрытие f. endopelvica
Вскрывают её по направлению к верхушке предстательной железы до пубопростатических связок, которые, как правило, не пересекаются и идентифицируют дорзальный венозный комплекс.
Далее выполняют замену инструментов 1-ой и 2-ой руки на иглодержатели. В абсолютном большинстве случаев дорзальный венозный комплекс прошивают несколько раз нитью V-loc 3/0 15cm. Число туров вариабельно и зависит от диаметра венозного комплекса. После последнего тура иглу фиксируют к надкостнице симфиза (рис. 5).
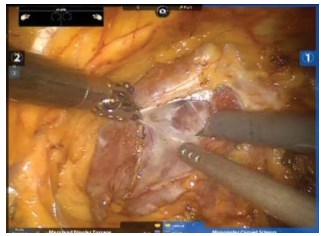
Рисунок 5. Прошивание дорзального венозного комплекса
Затем производится обратная замена инструментов 1-ой и 2-ой руки на монополярные ножницы и биполярный пинцет. Переднюю стенку мочевого пузыря, как правило, вскрывают строго перпендикулярно. После вскрытия передней стенки мочевого пузыря и визуализации катетера Foley, баллон последнего опорожняют и выводят его в простатический отдел уретры для визуализации задней стенки шейки мочевого пузыря (рис. 6, 7).
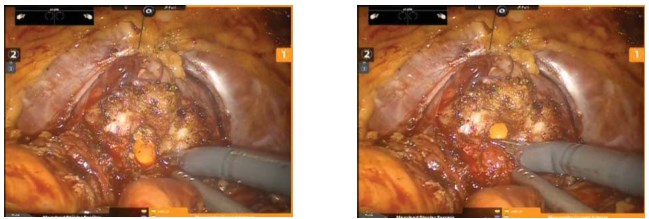
Рисунки 6, 7. Этапы вскрытия шейки мочевого пузыря
Данный этап технически достаточно сложен у пациентов с выраженной средней долей, либо перенесших ТУР простаты [4]. Третьей рукой захватывают предстательную железу у основания по передней полуокружности и осуществляют тракцию вверх и вперед для лучшей визуализации. Далее проводят заднюю диссекцию шейки мочевого пузыря, что является также сложным этапом в плане дифференцировки анатомических слоев. Выделение должно осуществляться в направлении кзади до идентификации переднего листка фасции Denonvilliers, покрывающие семенные пузырьки и семенные протоки. После вскрытия фасции выделяют семенные протоки, которые пересекают и с помощью третьей руки захватывают с целью тракции вверх. Далее поочередно выделяют весь семенной комплекс, справа и слева. По возможности необходимо полностью удалить семенные пузырьки. Латеральнее от пузырьков визуализируются сосудистые ножки предстательной железы, диаметр которых различен в зависимости от размеров железы. Ножки клипируют пластиковыми клипсами Hem-o-lock.
Следующим этапом отделяют предстательную железу от прямой кишки. В роботизированной методике, как и в лапароскопической, используют антеградное выделение простаты. Весь семенной комплекс захватывают зажимом правой руки и делают тракцию кверху и кпереди. В зависимости от стадии заболевания выполняют либо полное пересечение фасции Denonvilliers и выход на параректалную жировую клетчатку, либо интрафасциальную методику, при которой задний листок фасции остается на передней поверхности прямой кишки. Предстательную железу мобилизуют в дистальном, до апекса, и латеральном направлениях от прямой кишки, по возможности, тупым путем, применяя электроэнергию лишь изредка, точечно коагулируя кровоточащие сосуды.
При возможности сохранения сосудисто-нервных пучков в процессе диссекции тканей и слоев практически не используют электроэнергию [8]. Рассечение тканей начинают в средней части простаты, вдоль латеральной поверхности, тупым и острым путем и продолжают дистально, по направлению к апексу (рис. 8, 9). Для гемостаза используют маленькие клипсы Hemo-lock, которые накладывает ассистент ближе к предстательной железе.
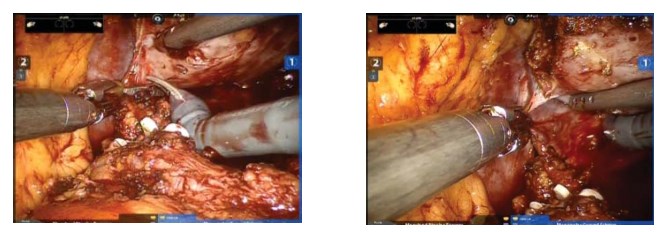
Рисунок 8, 9. Техника нервосбережения
На данном этапе очень важна работа ассистента с аспиратором с целью улучшения визуализации, так как даже небольшой геморраж может привести к потере хирургом необходимого анатомического слоя.
случаях, когда по онкологическим показателям нервосбережение не показано с целью диссекции возможно использование монополярных ножниц, электрокоагуляции. Клипирование сосудистых пучков осуществляется как можно дальше от железы [8].
Диссекцию апекса осуществляют чаще всего также без использования электрокоагуляции. В плане анатомической хирургии данный этап по-своему сложен, так как волокна предстательной железы вплетаются в дорзальный венозный комплекс. Это в ряде случаев приводит к положительному хирургическому краю и в последующем к биохимическому рецидиву. Наоборот, слишком дистальная резекция уретры сопряжена с риском развития недержания мочи в послеоперационном периоде. Поэтому данный этап строго индивидуален у каждого отдельного пациента и зависит от размеров, формы предстательной железы, распространения онкологического процесса. Висцеральный слой f. endopelvica, который покрывает переднюю поверхность простаты, рассекают с сохранением пубо-простатических связок. Волокна гладкой мускулатуры, которые исходят из периуретральных структур и проникают в капсулу апекса предстательной железы рассекают с применением микродиссекции без использования любых видов энергии с целью максимального сохранения анатомических структур рабдосфинктера и уретры. В результате апекс предстательной железы освобождается по бокам, уретру пересекают на уровне семенного бугорка (рис. 10) [9].
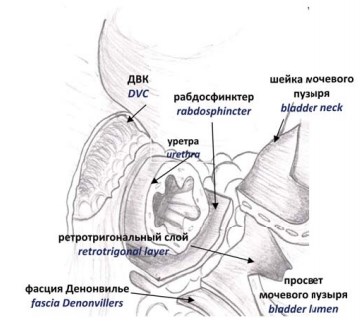
Рисунок 10. Интраоперационная картина после пересечения уретры
После пересечения передней стенки мочеиспускательного канала и визуализации катетера Foley, последний подтягивают в остающуюся часть уретры. При пересечении задней полуокружности, важным моментом является хорошая визуализация и помощь ассистента во избежание ранения прямой кишки.
Далее выполняют замену инструментов первой и второй рук на иглодержатели. Третью руку в большинстве случаев отводят латерально и к передней брюшной стенке.
Следующим этапом выполняют переднюю и заднюю реконструкцию тазового дна. Задняя реконструкция- так называемый шов «Rocco». С этой целью используется нить V-loc 3\0 на 26 игле 15 см или 23 см. Как правило, одной нити вполне достаточно. Суть методики хорошо описана и представляет собой сведение шейки мочевого пузыря и уретры путем восстановления целостности фасции Denonvilliers, а при ее иссечении, сшивание переднего листка фасции Denonvilliers и ректоуретральной мышцы. Для создания первого слоя вкол иглы производят через краниальную часть рассеченной фасции Denonvilliers и далее ушивают срединным швом справа налево (рис. 11, 12) [10].
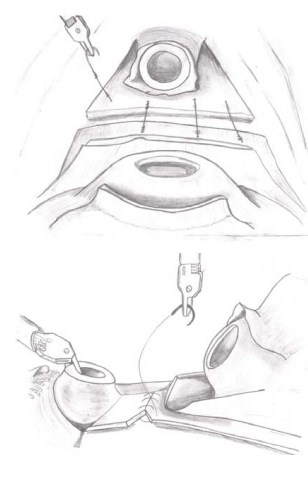
Рисунок 11, 12. Шов «Rocco»
Второй слой включает ретроперитонеальную фасцию и срединный шов, и направление шва идет слева направо (рис. 13, 14).
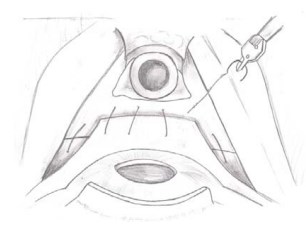
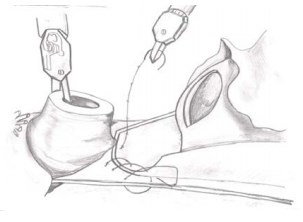
Рисунки 13, 14. Этапы наложения второго слоя швов
Заключительный третий слой формируют путём соединения шейки мочевого пузыря (без вовлечения слизистой) и адвентиции задней части рабдосфинктера, и направление шва вновь идет справа налево (рис. 15, 16).
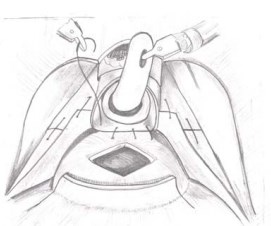
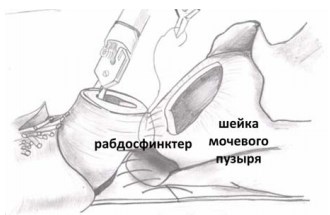
Рисунок 15, 16. Этапы формирования третьего слоя швов
На данном этапе зачастую бывает полезна помощь ассистента в компрессии промежности. В каждом случае шов индивидуален и зависит от состояния и плотности, сшиваемых между собой тканей (остатки фасции Denonvilliers, ножки предстательной железы, задняя поверхность мочевого пузыря). Однако необходимым условием шва является четкая симметрия вколов и выколов справа и слева, так как деформация в последующем может только ухудшать процесс наложения уретроцистоанастомоза. После завершения шва «Rocco» ассистентом подается новая нить V-loc 3\0 на 17 игле 15 см. Первый шов накладывается на 5 часах условного циферблата и далее на 6 и 7 часах (рис. 17, 18) [10].

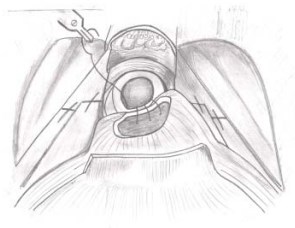
Рисунки 17, 18. Этапы формирования анастомоза
Затем подают новую нить и шов начинают на 7 часах в обратном направлении до 4-5 часов. После нити растягивают с целью формирования герметичной задней полуокружности анастомоза. Далее справа и слева следуют швы в среднем с шагом в 2 мм. На этапе формирования анастомоза крайне важна помощь операционной сестры, которая постоянно контролирует ход уретрального катетера, отводит его дистально при прошивании уретры и заводит за зону анастомоза при затягивании нити. Срезают одну из игл. Обе нити связывают между собой на 12 часах. При запасе длины одной из нитей дополнительные швы могут быть наложены на дорзальный венозный комплекс, в случае кровотечения.
Реконструктивная фаза (передняя реконструкция). Начинается с правой стороны в направлении налево, сшивают мышечные волокна шейки мочевого пузыря с периуретральными тканями, расположенными между уретрой и дорзальным венозным комплексом с целью восстановления исходной анатомии и укрепления анастомоза (рис. 19, 20).
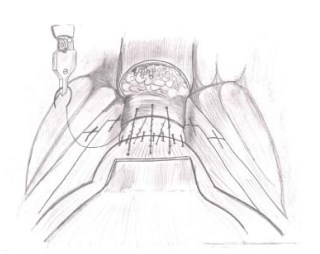
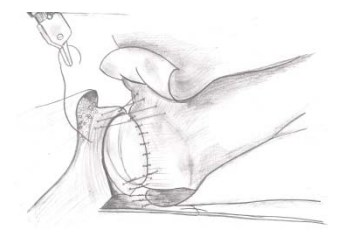
Рисунки 19, 20. Этапы передней реконстуркции (вид сверху и вид сбоку)
Используя тот же шов и возвращаясь к исходной точке, висцеральный слой внутритазовой фасции и подлежащие слои, которые покрывают переднюю поверхность мочевого пузыря, подшивают к части внутритазовой фации, которая покрывает дорзальный венозный комплекс с фиксацией пубопростатических связок, которые теперь могут быть переименованы в «пубовезикальные связки» (рис. 21, 22) [10].
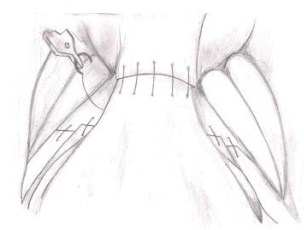
Рисунок 21. Окончательный вариант передней реконструкции (вид сверху)
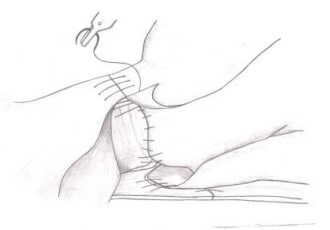
Рисунок 22. Окончательный вариант передней реконструкции (вид сбоку)
Для этого используют однорядный непрерывный шов нитью V-Loc 180 3/0. В результате окончания реконструктивной фазы анастомоз защищён тремя задними слоями и двумя передними с полным восстановлением анатомии периуретральных структур (рис. 23).
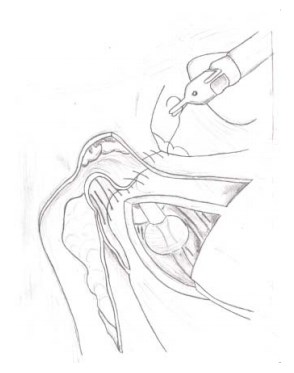
Рисунок 23. Окончательный вариант передней и задней реконструкции
Производят смену уретрального катетера Foley, проверяют герметичность анастомоза заполнением полости мочевого пузыря 150 мл физиологического раствора. При отсутствии подтекания жидкости предстательную железу, жировую клетчатку с лимфоузлами погружают в лапароскопический контейнер. Выполняют окончательный гемостаз (предварительно один из инструментов меняют на биполярный пинцет). В ряде случаев в парауретральную область и область ножек удаленной предстательной железы укладывают гемостатическую вату Surgicell©.
Устанавливают страховой дренаж 16 Fr вместо одного из латеральных роботизированных портов. В последующем дренаж удаляют на первые сутки после операции. Извлекают роботические инструменты, отсоединяют манипуляторы. Пациента положением стола, переводят в горизонтальное положение. Через порт камеры удаляют макропрепарат в контейнере. Послойно ушивают отверстия портов. Длина центрального разреза, через который извлекают препарат, как правило зависит от размера железы и не превышает 4-5 см. Рану ушивают послойно. Отдельно брюшину и апоневроз нерассасывающейся монофиламентной прочной нитью узловыми швами, далее подкожную клетчатку и кожу.
Послеоперационное ведение
После завершения операции все пациенты в течение 12 часов находятся в отделении реанимации, в последующем переводятся в профильное отделение. Полноценное питание возможно через 24 часа после операции [11]. Восстановительный процесс включает в себя раннее удаление дренажа, раннюю активизацию больного, адекватную аналгезию. Также проводится профилактика тромбоэмболических осложнений.
На 10-е сутки удаляются кожные швы. Всем пациентам выполняют цистографию в прямой и полубоковой проекциях. Вводится 150 мл физиологического раствора с контрастным веществом. Уретральный катетер удаляют на 7-10 сутки.
Среднее время операции составляло 246 минут. При этом по мере накопления опыта этот показатель снижался.
Средний объём кровопотери 283 мл Гемотрансфузия потребовалась в 5 наблюдениях.
Осложнения радикальной робот-ассистированной лапароскопической простатэктомии
Что касается послеоперационных осложнений, то они наблюдались в единичных случаях. В основном это были лимфоцеле, пневмония, сердечно-сосудистые осложнения, что требовало проведения соответствующей консервативной терапии. В 1 наблюдении у пациента по поводу ранения правой наружной подвздошной артерии выполнялась конверсия и ушивание дефекта сосуда. В 2 наблюдениях в раннем послеоперационном периоде возникало внутрибрюшное кровотечение, потребовавшее экстренного оперативного вмешательства.
Средняя продолжительность пребывания больных в стационаре составляла 12±0,4 койко-дня с учетом того, что в подавляющем большинстве случаев пациенты находились в стационаре после операции в течение 10 суток, до удаления уретрального катетера.
Литература
- Hirsch AE, Cuaron JJ, Janicek MJ, Mui K, Lee RJ, Wang DS, Babayan RK, Zumwalt AC, Gignac GA, Tao W, Ozonoff A, Zietman AL. Anatomic diff erences after robotic-assisted radical prostatectomy and open prostatectomy: implications for radiation fi eld design. Pract Radiat Oncol. 2011;1(2):115-25. DOI: 10.1016/j.prro.2010.11.007
- Alemozaff ar M, Sanda M, Yecies D, Mucci LA, Stampfer MJ, Kenfi eld SA. Benchmarks for operative outcomes of robotic and open radical prostatectomy: results from the Health Professionals Follow-up Study. Eur Urol. 2015;67(3):432-438. DOI: 10.1016/j.eururo.2014.01.039
- Mottet N, Bellmunt J, Bolla M, Briers E, Cumberbatch MG, De Santis M, Fossati N, Gross T, Henry AM, Joniau S, Lam TB, Mason MD, Matveev VB, Moldovan PC, van den Bergh RCN, Van den Broeck T, van der Poel HG, van der Kwast TH, Rouvière O, Schoots IG, Wiegel T, Cornford P. EAU-ESTROSIOG Guidelines on Prostate Cancer. Part 1: screening, diagnosis, and local treatment with curative intent. Eur Urol. 2017;71(4):618-629. DOI: 10.1016/j.eururo.2016.08.003
- Робот-ассистированная радикальная простатэктомия: рук. для врачей / Д.Ю. Пушкарь [и др.]. – М.: ГЭОТАР-Медиа, 2014.
- Sood A, Jeong W, Peabody JO, Hemal AK, Menon M. Robotassisted radical prostatectomy: inching toward gold standard. Urol Clin North Am. 2014;41 (4):473-484. DOI: 10.1016/j. ucl.2014.07.002
- Magi-Galluzzi C, Evans AJ, Delahunt B, Epstein JI, Griffi ths DF, van der Kwast TH, Montironi R, Wheeler TM, Srigley JR, Egevad LL, Humphrey PA; ISUP Prostate Cancer Group. International Society of Urological Pathology (ISUP) Consensus Conference on Handling and Staging of Radical Prostatectomy Specimens. Working group 3: extraprostatic extension, lymphovascular invasion and locally advanced disease. Mod Pathol. 2011;24(1):26-38.DOI: 10.1038/modpathol.2010.158
- FossatiN, Willemse PM, Van den Broeck T, van den Bergh RCN, Yuan CY, Briers E, Bellmunt J, Bolla M, Cornford P, De Santis M, MacPepple E, Henry AM, Mason MD, Matveev VB, van der Poel HG, van der Kwast TH, Rouvière O, Schoots IG, Wiegel T, Lam TB, Mottet N, Joniau S. The benefi ts and harms of diff erent extents of lymph node dissection during radical prostatectomy for prostate cancer: a systematic review. Eur Urol. 2017;72(1):84-109.DOI: 10.1016/j.eururo.2016.12.003
- Cooperberg MR, Pasta DJ, Elkin EP, Litwin MS, Latini DM, Du Chane J, Carroll PR. The University of California, San Francisco Cancer of the Prostate Risk Assessment score: a straighƞ orward and reliable preoperative predictor of disease recurrence after radical prostatectomy. J Urol. 2005;173(6):1938- 42.DOI: 10.1097/01.ju.0000158155.33890.e7
- Banapour P, Patel N, Kane CJ, Cohen SA, Parsons JK. Roboticassisted simple prostatectomy: a Systematic review and report of a single institution case series. Prostate Cancer Prostatic Dis. 2014;17(1):1-5.
- Porpiglia F, Bertolo R, Manfredi M, De Luca S, Checcucci E, Morra I, Passera R, Fiori C. Total anatomical reconstruction during robot-assisted radical prostatectomy: implications on early recovery of urinary continence. Eur Urol. 2016;69(3):485- 495.DOI: 10.1016/j.eururo.2015.08.005
- Autorino R, Zargar H, Mariano MB, Sanchez-Salas R, Sotelo RJ, Chlosta PL, Castillo , Matei DV8, Celia A, Koc G, Vora A, Aron M, Parsons JK, Pini G, Jensen JC, Sutherland D, Cathelineau X, Nuñez Bragayrac LA, Varkarakis IM, Amparore D, Ferro M, Gallo G, Volpe A, Vuruskan H, Bandi G, Hwang J, Nething J, Muruve N, Chopra S, Patel ND, Derweesh I, Champ Weeks D, Spier R, Kowalczyk K, Lynch J, Harbin A, Verghese M, Samavedi S, Molina WR, Dias E, Ahallal Y, Laydner H, Cherullo E, De Cobelli O, Thiel DD, Lagerkvist M, Haber GP, Kaouk J, Kim FJ, Lima E, Patel V, White W, Mottrie A, Porpiglia F. Perioperative Outcomes of Robotic and Laparoscopic Simple Prostatectomy: A European-American Multi-institutional Analysis. Eur Urol. 2015;68(1):86-94. DOI: 10.1016/j.eururo.2014.11.044
Статья опубликована в журнале "Вестник урологии" № 4 2018, стр. 67-76









Комментарии