Н.И. Сорокин1,2, В.К. Карпов1-4, Б.М. Шапаров1,4
1Факультет фундаментальной медицины МГУ имени М.В. Ломоносова, кафедра урологии и андрологии, Москва, Россия
2МНОЦ МГУ имени. М.В. Ломоносова, Москва, Россия
3ГБУЗ «ГКБ №31 ДЗМ», Москва, Россия
4ГБУЗ «ГКБ №17 ДЗМ», Москва, Россия
Сорокин Николай Иванович
врач-уролог
МНОЦ МГУ имени М.В. Ломоносова,
профессор кафедры урологии и андро-
логии ФФМ МГУ имени М.В. Ломоносова,
ведущий научный сотрудник отдела
урологии и андрологии МНОЦ МГУ
имени М.В. Ломоносова

Карпов Валерий Кузьмич
к.м.н., врач-уролог ГКБ №31 ДЗМ,
доцент кафедры урологии и андрологии
ФФМ МГУ имени М.В. Ломоносова,
ведущий научный сотрудник отдела
урологии и андрологии МНОЦ МГУ имени
М.В. Ломоносова, заслуженный врач РФ

Шапаров Борис Мурадинович
врач-уролог ГБУЗ ГКБ №17 ДЗМ,
аспирант кафедры урологии
и андрологии ФФМ МГУ
имени М.В. Ломоносова
Рубцовая деформация шейки мочевого пузыря (РДШМП) – одно из осложнений эндоскопического оперативного лечения больных доброкачественной гиперплазией предстательной железы (ДГПЖ), частота встречаемости которого варьирует от 0,3 до 9,6% и в 50–80% случаев носит рецидивирующий характер.
Для коррекции РДШМП используют бужирование шейки мочевого пузыря, установку простатических стентов, эндоскопическое рассечение рубцового кольца холодным ножом, а также эндоскопическую инцизию и резекцию шейки мочевого пузыря с применением электрической или лазерной энергии. Реже используют открытые и лапароскопические реконструктивные операции, в наиболее тяжелых случаях может быть выполнена простатэктомия. Комбинированные методы лечения РДШМП представляют собой сочетание эндоскопической операции с местным введением лекарственного агента. К альтернативным методам относится эндоуретральная брахитерапия и баллонная дилатация шейки мочевого пузыря [1].
Стандартные методы лечения рубцовой деформации шейки мочевого пузыря
Бужирование шейки мочевого пузыря металлическими бужами, исторически являвшееся основным методом коррекции РДШМП, на сегодняшний день продолжает применяться ввиду высокой доступности и выполнимости в амбулаторных условиях, при этом эффективность такого лечения не превышает 10%.
Использование простатических стентов с целью коррекции РДШМП, появившееся в конце 1980-х годов, было многообещающим, однако, по мере накопления клинического опыта появились сообщения о множестве осложнений, включающих миграцию стента, врастание ткани в стент, гематурию, инкрустацию стента и необходимость повторной операции. В настоящее время стентирование шейки мочевого пузыря используется крайне редко.
Инцизия шейки мочевого пузыря холодным ножом является одним из наиболее доступных эндоскопических методов оперативного лечения пациентов с рубцовой деформацией шейки мочевого пузыря, однако, эффективность такого лечения после однократного вмешательства составляет около 58%, при этом у 11,5% пациентов в течение 2-х лет после первичной операции отмечается два и более рецидива. Применение монополярной и биполярной энергий позволяет улучшить данный показатель до 72% после первичной операции и до 86% после повторной. Наилучшие показатели трансуретрального оперативного лечения демонстрирует лазерная инцизия/резекция шейки мочевого пузыря – безрецидивное лечение отмечается в 83–87% случаев [2].
Открытая реконструкция брюшно-промежностным, промежностным или позадилонным доступом является технически сложной высокоинвазивной операцией, обеспечивающей стабильный положительный эффект в 66–80% случаев, но связанной с выраженным послеоперационным недержанием мочи. Этот подход со временем получил своё развитие в виде лапароскопических и роботических реконструктивных вмешательств по типу Т-пластики и YV-пластики шейки мочевого пузыря. Данные операции демонстрируют наиболее высокий уровень успеха – 83–100% [3] (рис. 1).
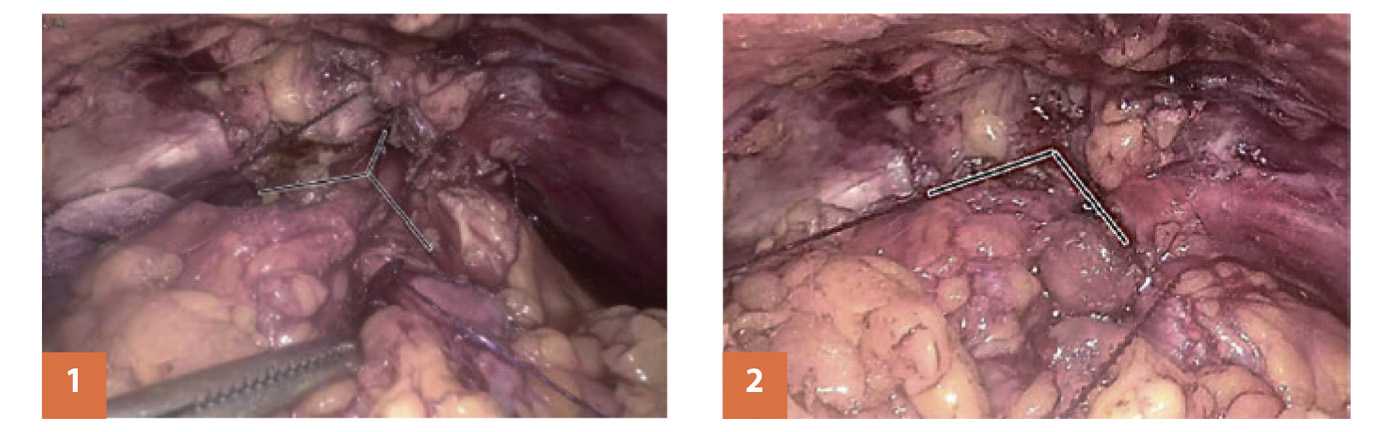
Рис. 1. YV-пластика шейки мочевого пузыря:
1) Y-образное рассечение шейки мочевого пузыря и передней стенки мочевого пузыря с формированием лоскута, 2) V-образное ушивание шейки мочевого пузыря с передней стенкой мочевого пузыря [3]
При особенно агрессивном течении РДШМП с множественными рецидивами возможно выполнение радикальной простатэктомии. В литературе описаны отдельные клинические наблюдения, подтверждающие высокую эффективность данного метода.
Комбинированные методы лечения пациентов с рубцовой деформацией шейки мочевого пузыря
Для улучшения результатов лечения пациентов с РДШМП и профилактики её рецидива были разработаны комбинированные методы, сочетающие в себе оперативное устранение инфравезикальной обструкции и введение лекарственного агента, воздействующего на патогенез формирования рубцовой ткани.
Наиболее распространённым вариантом такого агента являются препараты с антипролиферативным воздействием – митомицин С, доксорубицин, триамцинолон. Данные препараты ингибируют пролиферацию фибробластов и повышают активность эндогенной коллагеназы, что позволяет снизить активность рубцевания и избежать рецидива РДШМП.
В зависимости от пути введения препарата результаты лечения могут различаться. Выполнение эндоскопической холодной инцизии шейки мочевого пузыря в сочетании с однократной инстилляцией митомицина С позволяет добиться стойкого безрецидивного течения у 75% пациентов. Применение инъекций митомицина С в область инцизии позволяет улучшить данный показатель до 75–90% после 1–2 инъекций (рис. 2).
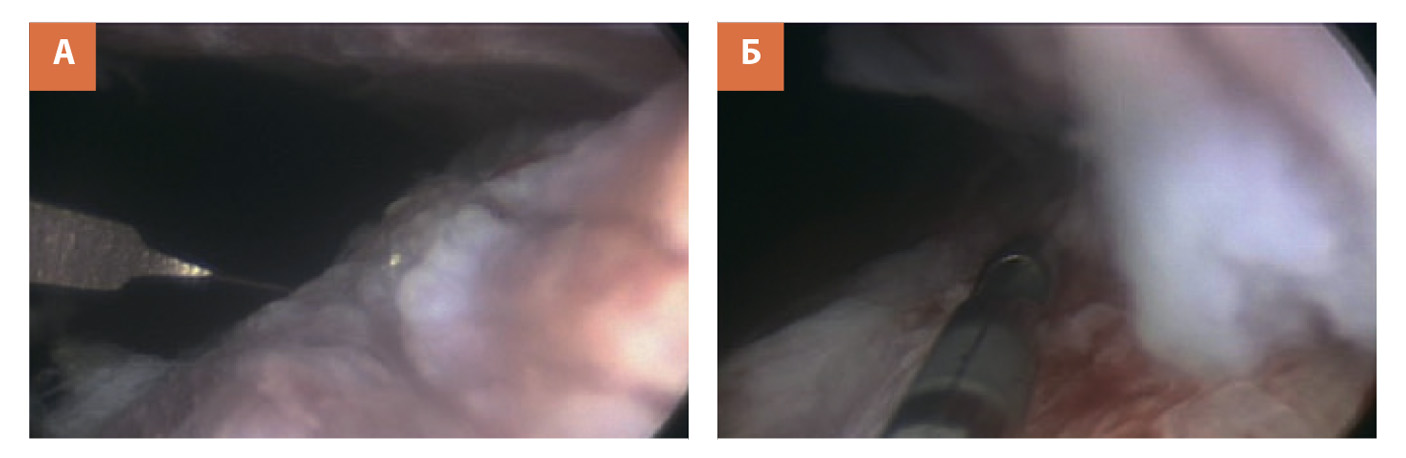
Рис. 2. Комбинированное лечение пациентов с РДШМП:
2) А) Трансуретральная инцизия рубцового кольца холодным ножом, В) Инъекция митомицина С в область инцизии
Однако в литературе описаны эпизоды тяжелых аллергических реакций, экстравазации и некроза шейки мочевого пузыря вследствие инъекций митомицина С, что серьёзно ограничивает использование данного препарата.
Более безопасными препаратами с сопоставимым антипролиферативным эффектом являются глюкокортикостероиды (ГКС), такие как триамцинолон, который активно подавляет пролиферацию фибробластов, стимулирует распад коллагена и подавляет воспаление и используется в консервативном лечении пациентов с рубцовыми заболеваниями различных локализаций. По данным литературы эффективность однократной инъекций триамцинолона ацетонида после гольмиевой лазерной инцизии шейки мочевого пузыря составляет около 83%, выполнение трёхкратных инъекций позволило улучшить этот показатель до 100%.
Одним из перспективных направлений является использование клостридиальной коллагеназы, которая показала хорошие результаты в лечении больных болезнью Пейрони и была успешно применена в эксперименте для лечения пациентов со стриктурой уретры и РДШМП на животной модели [4].
В качестве альтернативы антипролиферативным агентам могут быть использованы препараты гиалуроновой кислоты, которая, напротив, обладает регенеративным эффектом, улучшает эпителизацию и кровоснабжение шейки мочевого пузыря и, таким образом, препятствует формированию фиброзного кольца. По данным одного из исследований, применение внутрипузырных инстилляций гиалуроновой кислоты у 51 пациента после В-ТУРП (n=25) и B-ТУЭП (n=26) позволило добиться полной эпителизации послеоперационной раны с развитием активного ангионеогенеза у 86,4±7,3% пациентов. В клинической практике эффективность гиалуроновой кислоты для профилактики РДШМП после инцизии шейки мочевого пузыря холодным ножом составила 76,5 % [5].
Продолжением данного направления в лечении пациентов с рубцовыми заболеваниями стало применение биомедицинских клеточных продуктов, таких как мезенхимальные стволовые клетки (МСК) и плазма, обогащенная тромбоцитами (platelet rich plasma – PRP; PRP-терапия). Данные препараты способствуют восстановлению поврежденных тканей путем регулирования ответа иммунокомпетентных и структурообразующих клеток, что приводит к выраженному регенеративному и противовоспалительному эффекту. Клеточные технологии активно используются для заживления ран, ангионеогенеза и ремоделирования тканей в различных сферах медицины. В урологии с помощью PRP-терапии проводится лечение пациентов со стриктурой уретры, болезнью Пейрони, эректильной дисфункцией, стрессовым недержанием мочи и интерстициальным циститом. Применение данных технологий для профилактики РДШМП в эксперименте также показало большой потенциал [5].
Альтернативные методы лечения пациентов с рубцовой деформацией шейки мочевого пузыря
Ещё одним из векторов в профилактике рецидива РДШМП стало применение локализованного ионизирующего излучения, которое также используется в смежных специальностях для профилактики рубцовых процессов. Оценка эффективности высокодозной эндоуретральной брахитерапии (12–16 Гр) для профилактики рецидивных стриктур уретры и РДШМП после эндоскопической инцизии показала положительный результат у 90% пациентов в течение 15 месяцев после операции. При увеличении дозировки до 16 Гр отмечена эффективность возросла до 93% в течение 20 месяцев (рис. 3) [6].
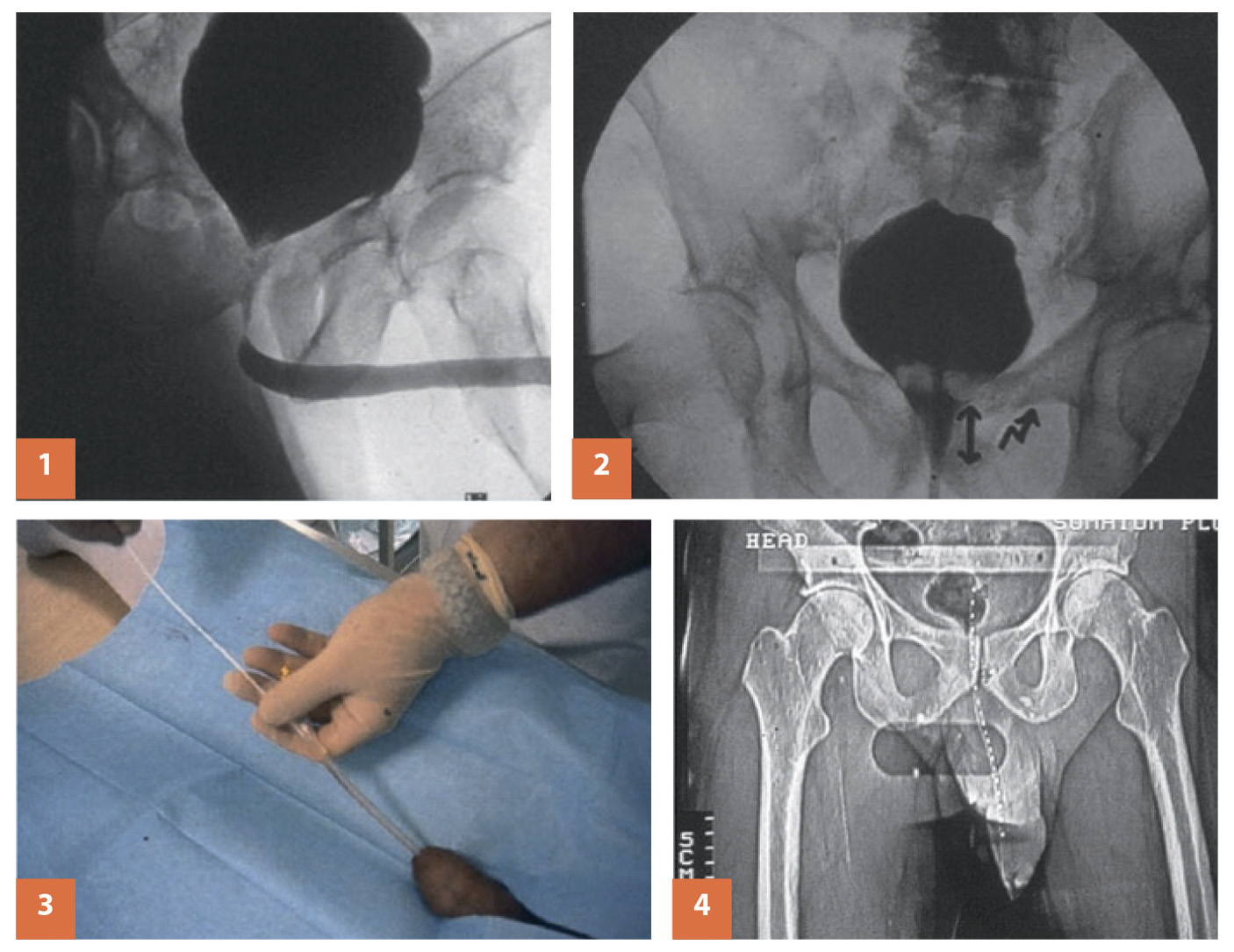
Рис. 3. Эндоуретральная брахитерапия в лечении пациентов с РДШМП:
3) 1 – Предоперационная ретроградная уретроцистограмма у пациента с РДШМП после ТУРП, 2 – Состояние после HoYAG-резекции шейки мочевого пузыря, визуализируется дефект в зоне вмешательства, 3 – Введение мочеточникового катетера в просвет уретрального для позиционирования проволочного аппликатора с источником Ir-192, 4 – Под рентгеноскопическим контролем произведено позиционирование проволочного аппликатора, начато облучение
Одним из малоизученных способов профилактики рубцовых сужений является воздействие магнитной и электростимулирующей терапии на зону оперированной шейки мочевого пузыря. По данным отечественных авторов физиотерапия значительно усиливает микроциркуляцию, что также позволяет бороться с рецидивирующим течением РДШМП [7].
Баллонная дилатация шейки мочевого пузыря является одним из наиболее перспективных методов профилактики РДШМП. Процедура баллонной дилатации представляет собой производимое под эндоскопическим контролем расширение просвета шейки мочевого пузыря путем радиального растяжения рубцовой ткани с помощью баллонного катетера. Данная методика применяется как в качестве этапа эндоскопического лечения, так и в качестве первой линии лечения при отсутствии полной облитерации шейки мочевого пузыря. При этом 90% пациентов может потребоваться повторная процедура в течение первых 2 лет. Использование программной баллонной дилатации шейки мочевого пузыря позволяет продлить безрецидивный период до одного года у 68% пациентов.
Предложенная в 2019 году в МГУ имени М.В. Ломоносова методика баллонной дилатации шейки мочевого пузыря под трансректальным ультразвуковым контролем позволила значительно снизить инвазивность данной методики и оказалась эффективной в 86,7% случаев при 9-месячном наблюдении. Данная методика является одной из наиболее перспективных, так как является малоинвазивной, доступной и полностью выполнимой в амбулаторных условиях (рис. 4) [8].
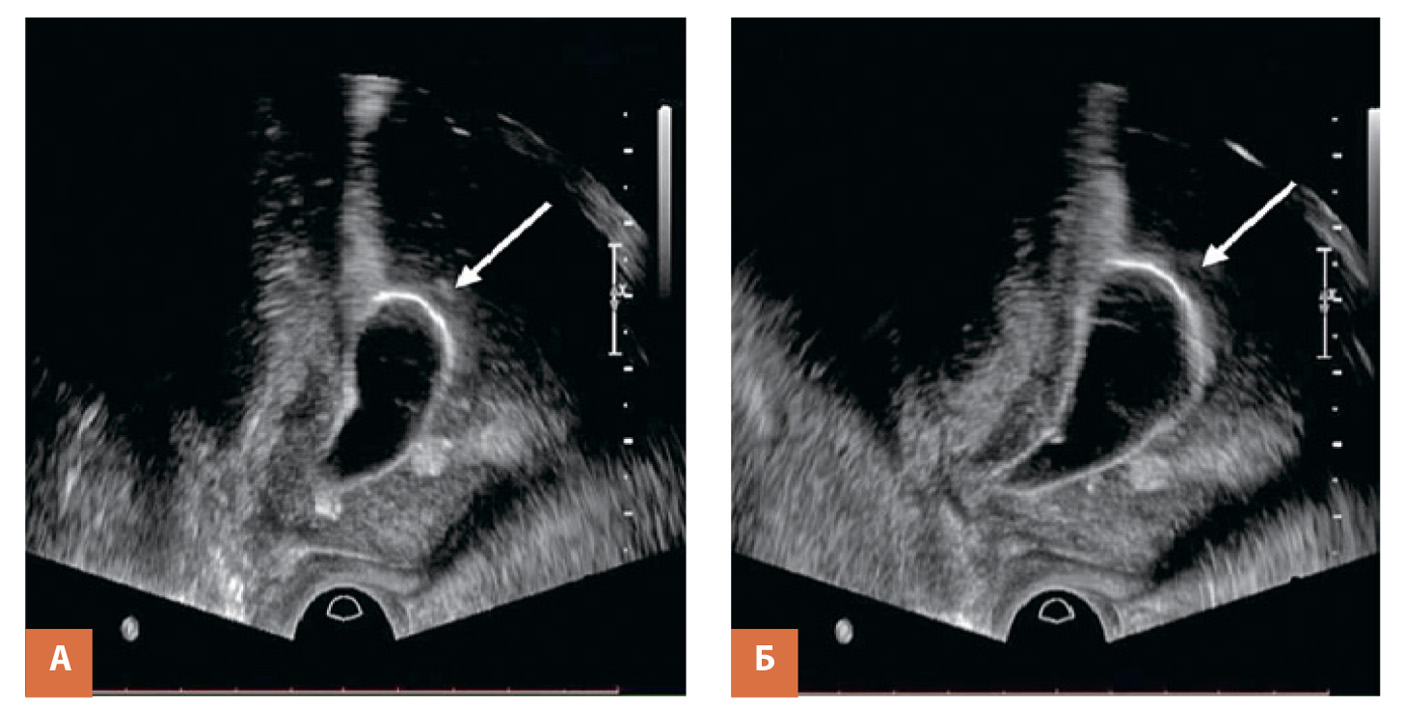
Рис.4. Процедура баллонной дилатации под ТРУЗИ контролем (стрелкой указан – раздутый баллон, расположенный в области фиброзного кольца ШМП):
А – после раздувания баллона (7 мл), Б – после 5-минутной экспозиции (баллон 10 мл)
Заключение
Разработанные методы лечения и профилактики рецидива рубцовой деформации шейки мочевого пузыря обладают хорошим клиническим эффектом, но связаны с высокой инвазивностью. Баллонная дилатация шейки мочевого пузыря под трансректальным ультразвуковым контролем – современный высокоэффективный малоинвазивный метод лечения и профилактики рецидива РДШМП. Данная методика выполняется в амбулаторных условиях, не требует анестезиологического пособия и закупки дополнительного оборудования.
Литература
- Cindolo L. et al. Bladder neck contracture after surgery for benign prostatic obstruction. Minerva Urol. Nefrol. 2017;69(2):133–143.
- Аббосов Ш.А., Сорокин Н.И., Кадрев А.В., Шомаруфов А.Б., Нестерова О.Ю., Акилов Ф.А., Камалов А.А. Предикторы развития склероза шейки мочевого пузыря после трансуретральных вмешательств на предстательной железе. Урология.
2021;5:73–77.
- Попов С.В., Орлов И.Н., Цой А.В., Топузов Т.М., Чернышева Д.Ю. YV-пластика при лечении пациентов с рецидивирующим стенозом шейки мочевого пузыря. Вестник урологии. 2022;10(1):52-59.
- Аббосов Ш.А., Сорокин Н.И., Кадрев А.В., Шомаруфов А.Б., Стригунов А.А., Кабанова О.О., Нестерова О.Ю., Шапаров Б.М., Камалов А.А. Склероз шейки мочевого пузыря: альтернативные методы лечения и перспективы их развития. Экспериментальная и клиническая урология. 2021;14(3):94–99.
- Сорокин Д.А., Пучкин А.Б., Семенычев Д.В., Карпухин И.В., Кочкин А.Д., Зорин Д.Г., Севрюков Ф.А. Гиалуроновая кислота в лечении и профилактике послеоперационных осложнений эндоскопических операций по поводу доброкачественной гиперплазии предстательной железы. Журнал Клиническая медицина. 2015;7(4):97–104.
- Epifanova M.V., Chaliy M.E., Gvasalia B.R., Repin A.M., Artemenko S.A. Efficacy of autologous platelet-rich plasma for the treatment of erectile dysfunction. The Journal of Sexual Medicine. 2018;15(7):238–238.
- Нашивочникова Н.А., Крупин В.Н., Клочай В.В. Профилактика рецидивов склероза шейки мочевого пузыря. Современные технологии в медицине. 2011;3:171–173.
- Abbosov S.A., Sorokin N.I., Shomarufov A.B., Kadrev A.V., Mikheev K.V., Fozilov A.A., Najimitdinov Y.S., Ohobotov D.A., Giyasov S.I., Mukhtarov S.T., Akilov F.A., Kamalov A.A. Assessment of the balloon dilation efficiency in bladder neck contracture after transurethral interventions on the prostate. Urological Science. 2022;33(3):130–135.









Комментарии