
Старосельцева О.Ю. Врач-уролог, нейроуролог Клиники высоких медицинских технологий им. Н.И. Пирогова СПбГУ, Санкт-Петербург
Очень дискуссионную тему выбрала для доклада Ольга Юрьевна Старосельцева в рамках Уральских встреч международного дискуссионного клуба СХТБ. Предметом доклада стали не только различные методы лечения интерстициального цистита, но и адаптация клинических рекомендаций по ИЦ к практической деятельности специалистов.
Звенья патогенеза ИЦ/СХТБ
Мочепузырный болевой синдром/интерстициальный цистит – это боль или дискомфорт в нижней части живота и/или урогенитальной области продолжительностью более 3 месяцев, кoтopая обычно усиливается при наполнении мочевого пузыря.
Для данного состояния также характерны один или несколько ирритативных CHMП, например, учащенное мочеиспускание, ургентность или ноктурия, наличие или отсутствие типичных признаков при цистоскопии пpи ycловии исклoчения другой видимой патологии. Основными звеньями патогенеза ИЦ являются:
- Уротелиальная дисфункция, нарушение барьерной функции;
- Хроническое воспаление;
- Апоптоз и снижение пролиферации уротелиальных клеток;
- Дизрегуляция ноцицептивных нейронов, сенситизация;
- Активация тучных клеток;
- Соматические функциональные синдромы.
Малоинвазивные методы: традиционные и альтернативные
Малоинвазивные методы лечения при интерстициальном цистите (ИЦ) включают два вида манипуляций, направленных на деструкцию поражений Гуннера и подслизистое введение лекарственных препаратов.
К первому виду вмешательств относится трансуретральная резекция, лазерная абляция и электрофульгурация.
Второй вид манипуляций предполагает введение триамцинолона, ботулинического токсина А и аутологичной плазмы.
Статистика рецидивов после первого вида вмешательств
Трансуретральная резекция Гуннеровских поражений (язв) впервые описана в 1971 г W. Kerr. Доказано, что этот метод приближает качество жизни пациентов с язвенной формой ИЦ к уровню здоровых людей и сохраняется в течение 1-12 мес после операции.
Эффективность трансуретральной резекции и абляции сопоставима. Безрецидивный период после трансуретральной абляции/фульгурации составлял в среднем 12 месяцев и не отличался от ТУР. Отличий в снижении частоты мочеиспусканий, ноктурии, эпизодах ургентности, данных опросников ICSI, ICPI, PUF, VAS через 12 месяцев не было обнаружено при сравнении двух методик. Однако частота повреждения мочевого пузыря оказалась меньше, чем после ТУР (3,4% vs 7,9%) по результатам исследования.
Спикер привела статистику по рецидивам после деструктивных методов лечения. В течение 1 года у 57% пациентов случаются повторные поражения: у 50,8% – на том же месте, у 6,7% на новом, у 42,5% – сочетанные. Чаще происходят рецидивы после ТУР/абляции множественных поражений. После повторных вмешательств на том же участке безрецидивный период увеличивается до 26 месяцев. В течение 2 лет риск рецидива значительно выше у пациентов, которые после абляции не получали внутрипузырные инстилляции препаратами гиалуроновой кислоты и хондроитин сульфата (86,2% vs 47.1%).
Статистика рецидивов во второй группе вмешательств
Клинические рекомендации по лечению ИЦ также включают подслизистое введение лекарственных препаратов.
Триамцинолон – это глюкокортикостероид, который имеет выраженный противовоспалительный эффект. Стабилизирует мембраны тучных клеток и снижает активность фибробластов. Согласно рекомендациям, это одна из актуальных опций при выявлении Гуннеровских поражений (Evidence strength: C).
Инъекции триамцинолона по эффективности сопоставимы с фульгурацией. Эффективность в течение 1 месяца может достичь 85%, средний интервал до первого рецидива 8 месяцев, повторные процедуры имеют высокую эффективность. К нерешенным проблемам метода относят вопрос дозировки. В практике встречаются разные варианты. Согласно инструкции, разовая доза не должна превышать 100 мг, оптимально 40-80 мг.
Ботулинический токсин типа А снижает сократительную активность детрузора, ургентность, симптомы сопутствующей детрузорной гиперактивности, снижает экспрессию чувствительных нейротрансмиттеров (субстанция Р, кальцитонин-ген- родственный пептид, глутамат) и уровень экспрессии чувствительных рецепторов (TRPV1, М2, М3 и пр). Обладает противовоспалительной активностью.
Данный метод подходит пациентам с ИЦ не гуннеровского типа, среди которых 43% удовлетворены лечением. Таким образом, максимального эффекта можно ожидать у пациентов с неязвенной формой и выраженной болью в мочевом пузыре. Согласно исследованиям, улучшение при введении ботулинический токсина типа А наблюдается через 3 месяца у 36-96%, эффект сохраняется до 6 месяцев. К осложнениям можно отнести задержку мочи, разрыв мочевого пузыря, инфекцию мочевыводящих путей. С осторожностью следует применять у пациентов с нарушением функции опорожнения. Дозировка не более 100 ЕД.
Факторы роста, содержащиеся в аутологичной плазме, обогащенной тромбоцитами (PRP), способствуют пролиферации и регенерации эпителия, противовоспалительные цитокины снижают активность воспалительного процесса, уменьшают нейропатическую боль, активируют ауторегулируемый воспалительный процесс.
Через 6 месяцев после однократного введения 10 мл PRP (из 100 мл цельной крови) эффективность отмечают 40-50% пациентов.
После 4х-кратного ежемесячного введения 10 мл PRP (из 50 мл цельной крови) эффективность отмечали 67,5% пациентов.
Многократные инъекции низкой дозы эффективнее однократных инъекций высокой дозы PRP.
В исследовании Kuo Hann-Chorng улучшение наблюдалось у 70% пациентов с МБС/ИЦ после 4 инъекций аутологичной плазмы с интервалом 1 раз в месяц.
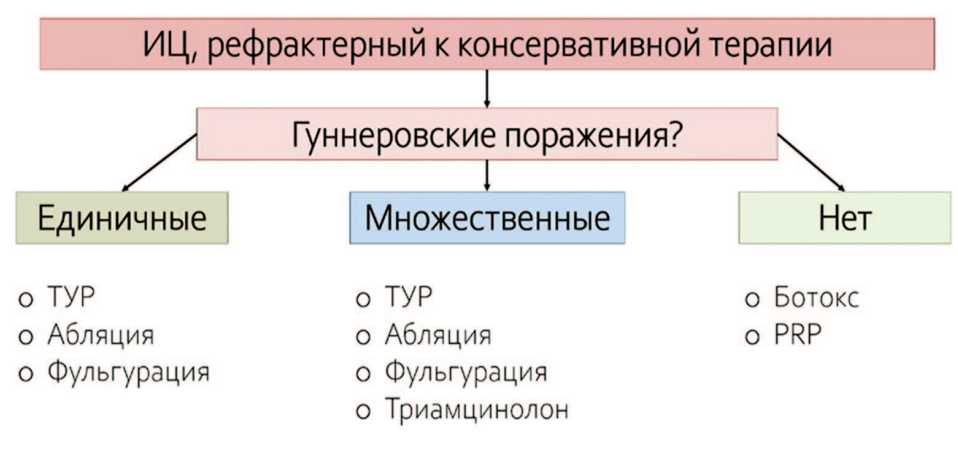
Рис. 1. Алгоритм для выбора метода лечения пациентов
Улучшение после 1-й инъекции у 45%, после 2-й у 52%, после 3-й у 70%, после 4-й у 70%. Через 3 месяца эффект сохранялся у 67,5% пациентов.
Эффективность плазмы или ботулинический токсина сопоставима. После ботулинического токсина чаще наблюдается повышение объема остаточной мочи и возможные осложнения в виде дизурии и/или ИМП.
В завершении доклада Ольга Юрьевна предложила тактический алгоритм для выбора метода лечения пациентов (см. рис 1).
Поиск эффективных решений при ИЦ/СХТБ продолжается, однако необходимо напомнить, что многие методы необходимо рассматривать как экспериментальные и информировать об этом пациентов.
Материал подготовлен командой Уровеб










Комментарии