
Крупин В.Н.
профессор, заведующий кафедрой урологии им. Е.В. Шахова Приволжского исследовательского медицинского университета
(г. Нижний Новгород)
В рамках образовательного проекта «Синдром хронической тазовой боли» на портале UroEdu профессор, заведующий кафедрой урологии им. Е.В. Шахова Приволжского исследовательского медицинского университета Валентин Николаевич Крупин подробно раскрыл неврологические аспекты пенильной и уретральной боли.
Определение пенильной и уретральной боли
Согласно определению из клинических рекомендаций Европейской ассоциации урологов (ЕАУ), пенильной болью называется боль в половом члене, которая главным образом сосредотачивается не в уретре. При этом подтвержденная инфекция или другая очевидная патология отсутствуют.
Уретральный болевой синдром характеризуется появлением персистирующей или рецидивирующей боли при отсутствии подтвержденной инфекции и других очевидных местных патологических изменений. Может сопровождаться расстройствами мочеиспускания, сексуальной, кишечной дисфункцией, а также негативными когнитивными, поведенческими и эмоциональными последствиями. В действующей редакции гайдлайнов ЕАУ эти два синдрома объединены в один подраздел.
Классификация болевых синдромов
По своей патофизиологической классификации болевые синдромы подразделяются на ноцицептивные, невропатические (невральная и вертебральная боли), а также психогенные.
Ноцицептивная боль возникает при воздействии экзогенных и эндогенных факторов на ноцицепторы при интактной нервной системе. Висцеральная ноцицептивная боль полового члена возникает при разнообразии состояний, среди которых болезнь Пейрони, приапизм, кавернит, баланит, уретрит, травмы и операции, фимоз и парафимоз, рак и присутствие инородных тел в уретре. Как правило, это острая, недавно возникшая боль, обусловленная вызвавшим ее повреждением. Чаще всего является симптомом какого-то заболевания и исчезает при устранении повреждения. Впрочем, есть состояния, при которых острая боль может стать хронической, и чем выше интенсивность острой боли, тем выше вероятность ее хронизации: примером может служить развитие хронической послеоперационной или посттравматической боли. Причина возникновения этой боли получила название аллодинии, или вторничной гипералгезии. Механизмом формирования хронической боли может быть феномен центральной нервной системы, заключающийся в формировании в сенсорных нейронах заднего рога очага возбуждения после прекращения воздействия периферических болевых стимулов. В результате поступление в задний рог спинного мозга любых стимулов будет восприниматься как боль [1]. Американскими рекомендациями по управлению послеоперационной болью рекомендуется применять мультимодальную анальгезию, то есть использование различных анальгетиков с разными механизмами действия и методик обезболивания у взрослых и детей. Основой мультимодальной анальгезии является назначение комбинаций неопиоидных анальгетиков (НПВС и парацетамола, НПВС и нефопама (анальгетик центрального действия), нефопама и парацетамола), которое у пациентов с болями средней и высокой интенсивности сочетается с использованием адъювантных препаратов, опиоидных анальгетиков и методов регионарной анальгезии.
Невропатическая боль возникает при повреждении структур периферической или центральной нервной системы (периферического нерва или сплетения, ганглия, корешка, таламуса).
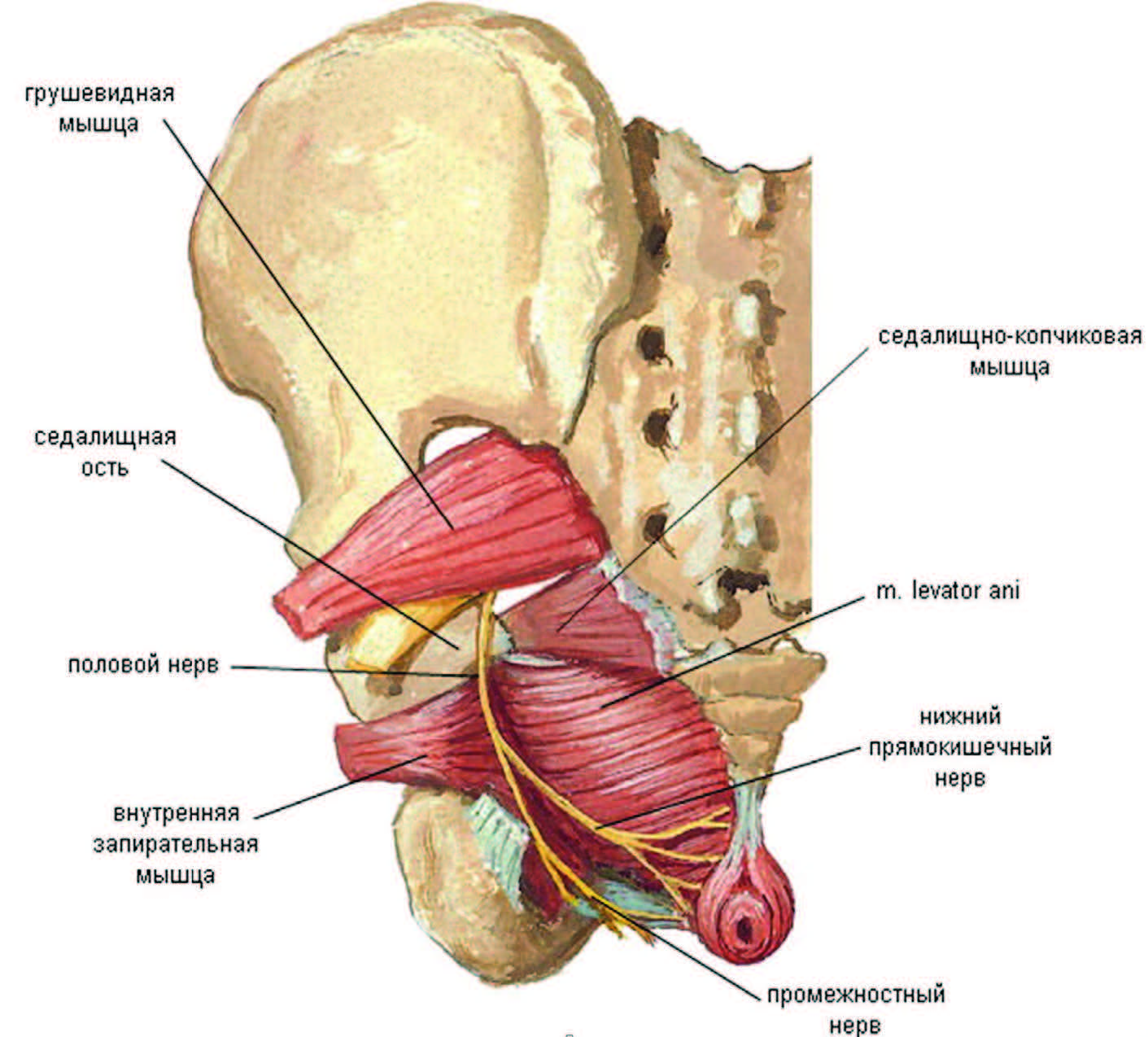
Невропатические невральные боли полового члена и уретры развиваются при поражении или компрессии полового нерва. Являются одной из форм хронической тазовой боли, известной как пудендальная невралгия (невропатия полового нерва, синдром канала Алькока). Данных о распространенности нет.
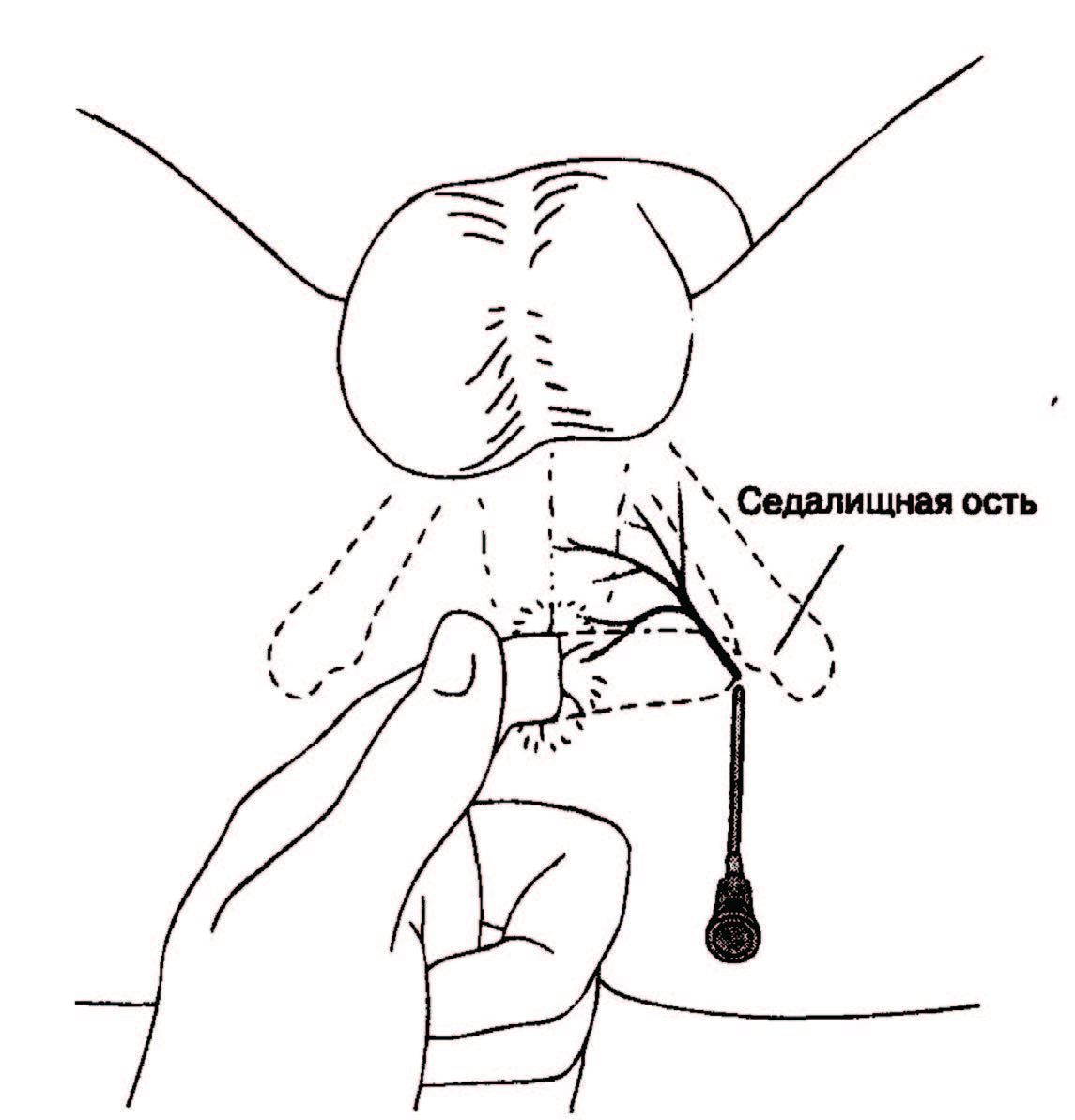
Компрессия полового нерва происходит чаще всего в области седалищной ости, в пространстве между крестцово-остистой и крестцово-бугорной связками (70% случаев). Еще в 20% случаев — в области канала Алькока, между листками фасции внутренней запирательной мышцы. Также в 10% случаев может произойти при выходе из большого седалищного отверстия под грушевидной мышцей.
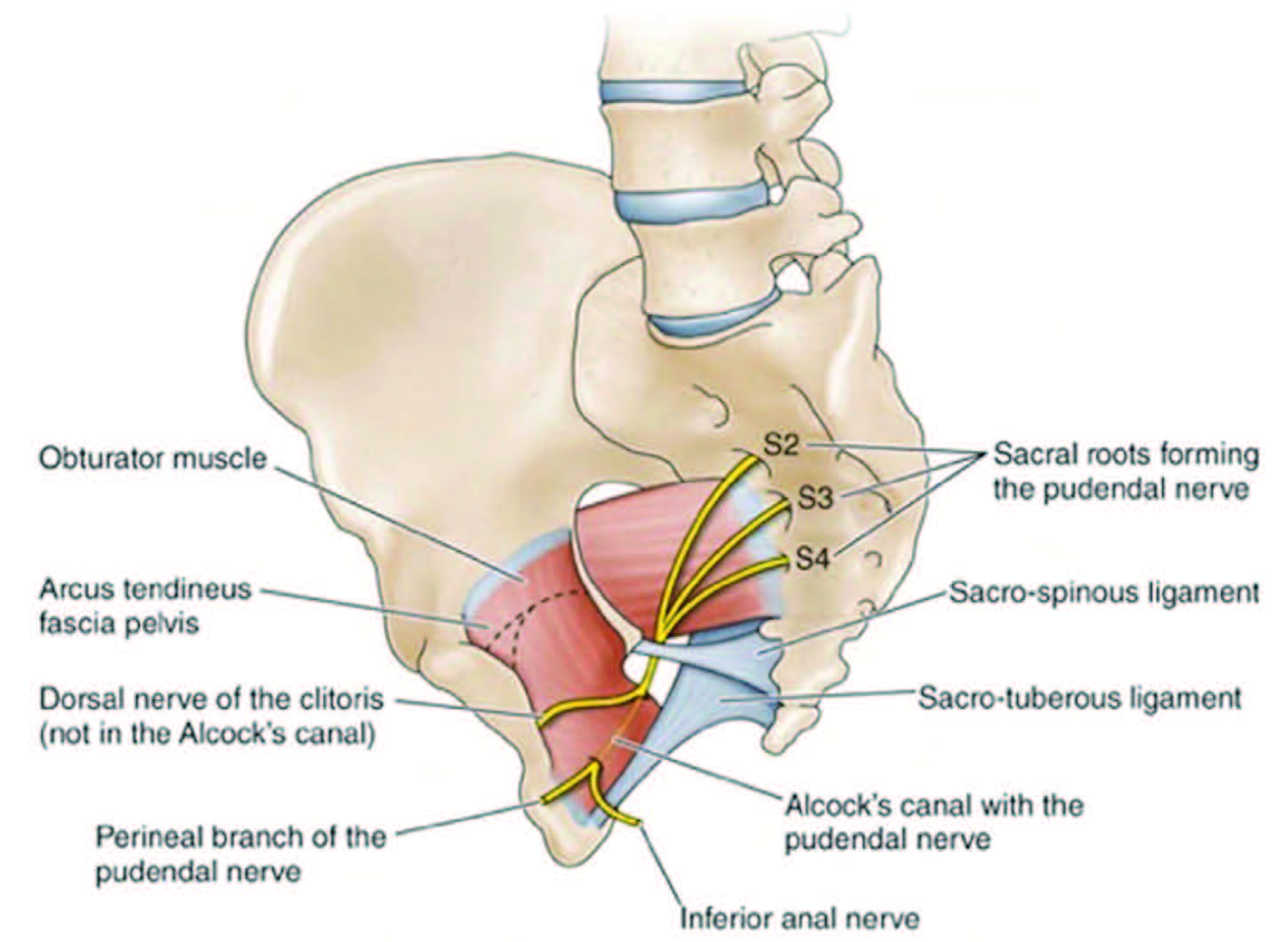
Выделяется ряд возможных причин компрессии полового нерва:
- длительное пребывание в положении сидя;
- некоторые виды спортивной активности: велоспорт, верховая езда, мотокросс, отдельные виды единоборств, приседания с большим весом;
- частые длительные поездки на транспорте по пересеченной местности;
- хирургические операции на органах таза;
- переломы костей таза;
- новообразования в непосредственной близости от полового нерва.
При диагностике пудендальной нейропатии определяется наличие типичной симптоматики (с применением Нантских критериев), проводятся мануальные диагностические тесты и подтверждается отсутствие органических повреждений органов малого таза [2].
Симптомы невропатии полового нерва, которые относятся к Нантской шкале:
- боль в зоне иннервации полового нерва от — ануса до наружных половых органов, включая промежность;
- боль преимущественно возникает в положении сидя, сидение на унитазе боли не вызывает; не беспокоит по ночам;
- отсутствует объективное снижение чувствительности (при чувствительных нарушениях нужно исключить поражение крестцовых нервных корешков или крестцового нервного сплетения);
- боль проходит после диагностической блокады полового нерва.
Применяется достаточно большое количество диагностических мануальных тестов. Патогномичным симптомом является усиление боли при разведении согнутых в коленях ног в положении лежа. Также информативен тест приведения колена на больной стороне к противоположному плечу — боль усиливается.
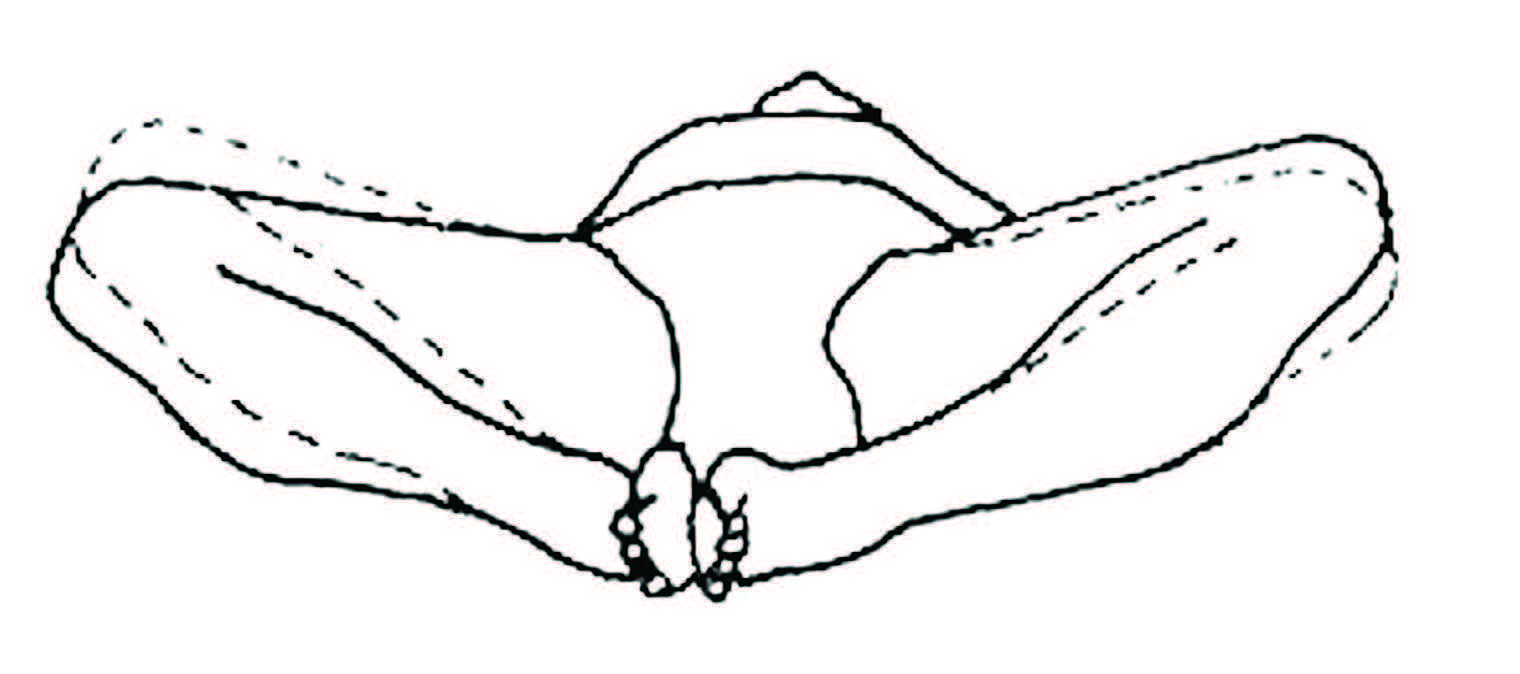
При лечении пудендальной невропатии решающую роль играет выявление причины, вызвавшей сдавление нерва. Зачастую применяется введение местного анестетика и гормона к основному стволу нерва. Если боль проходит на 24–36 ч, то это говорит о возможной эффективности последующей операции. Суть операции: иссечь саркоспинальную связку и рассечь канал Алькока, чтобы на протяжении освободить нерв от сдавления. Эффективность достигает 89– 93,8%.
Невропатические вертебральные боли полового члена возникают на фоне защитного сокращения паравертебральных мышц, фиксирующих пораженный при остеохондрозе или травме позвонок. Оно приводит к формированию нового двигательного стереотипа с неравномерной нагрузкой на мышечно-связочный аппарат таза, что заканчивается развитием экстравертебральных миофасциальных синдромов [3].
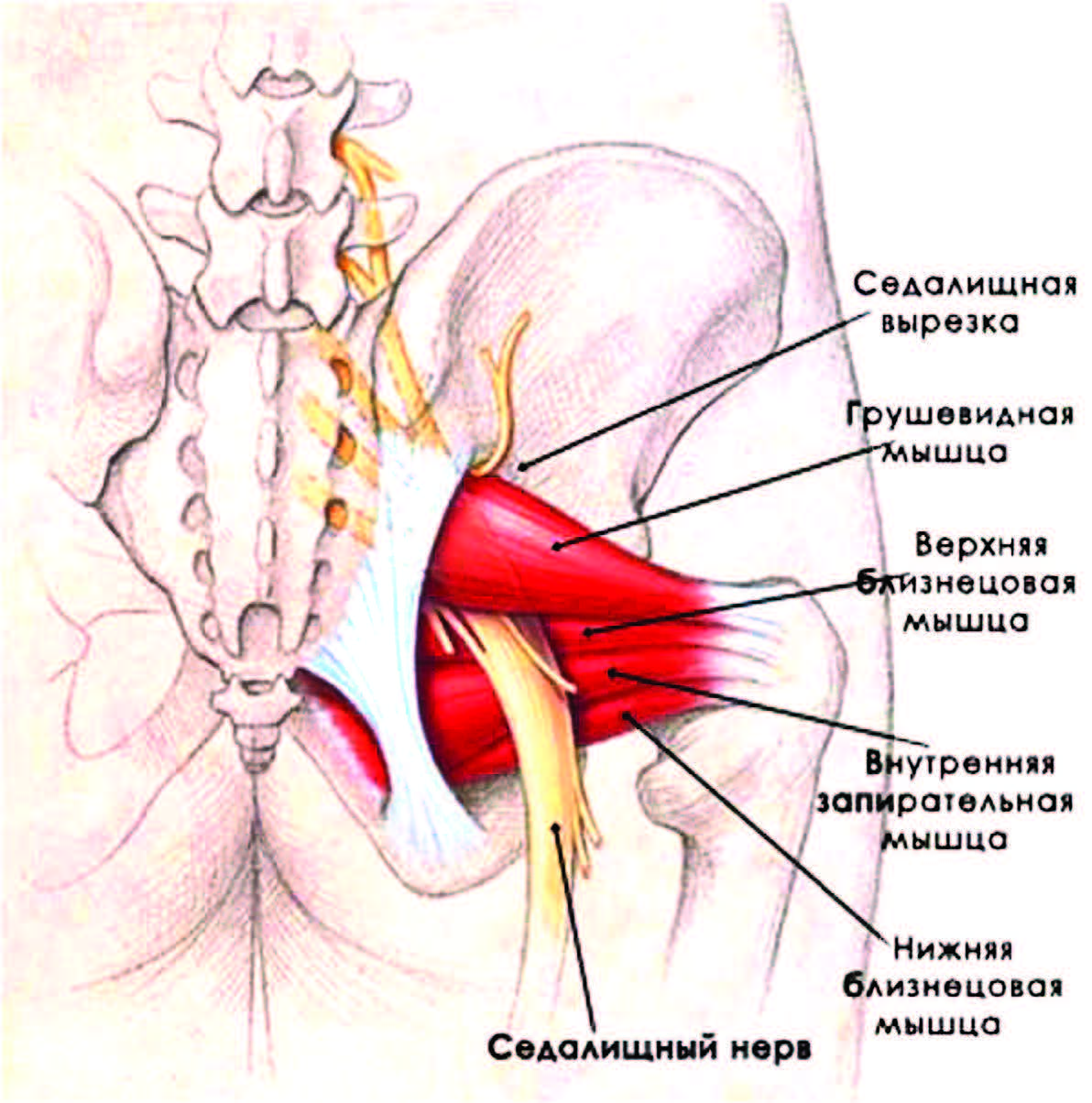
К экстравертебральным миофасциальным синдромам относятся мышечно-тонические (грушевидной мышцы, тазового дна, подвздошно-поясничной мышцы, внутренней обтураторной мышцы и мышцы, поднимающей задней проход), а также нейродистрофические (крестцово-подвздошный, кокцигодиния).
В частности, синдром грушевидной мышцы характеризуется появлением боли, локализирующейся в ягодичной области, с возможной иррадиацией в паховую область, в половые органы, верхнюю часть бедра и голени, а также в тазобедренном и крестцово-подвздошном суставах, усиливающейся в положении стоя, при ходьбе, при приведении бедра и в полуприседе на корточках, в положении лежа.
В положении сидя с разведенными ногами боль немного стихает. Синдром грушевидной мышцы почти всегда сопровождается легкими сфинктерными нарушениями: перед началом мочеиспускания возникает небольшая пауза.
Синдром внутренней обтураторной мышцы и мышцы, поднимающей задний проход, сопровождается рядом характерных признаков:
- чувство инородного тела в заднем проходе;
- боль в промежности;
- боль в уретре и половом члене;
- боль в малом тазу;
- боль внизу живота;
- боль, которая усиливается при мочеиспускании, при ходьбе и в положении сидя;
- частые мочеиспускания;
- затрудненное опорожнение кишечника.
Синдромыкрестцово-остистой и крестцово-бугорной связок характеризуются нелокализованной болью в глубине таза, которая может иррадиировать в промежность, паховую область и наружные половые органы по задней поверхности бедра. Боль усиливается при сидении в мягком кресле или за рулем автомобиля, при закидывании ноги за ногу и вставании из положения сидя. Больные предпочитают положение стоя.
В генезе кокцигодинии имеют значение повреждения и дегенеративные изменения в крестцово-копчиковом сочленении и окружающих связках, спастическое сокращение глубоких мышц тазового дна как проявление мышечно-тонических реакций при раздражении болевых рецепторов окружающих копчик фиброзных тканей [4, 5].
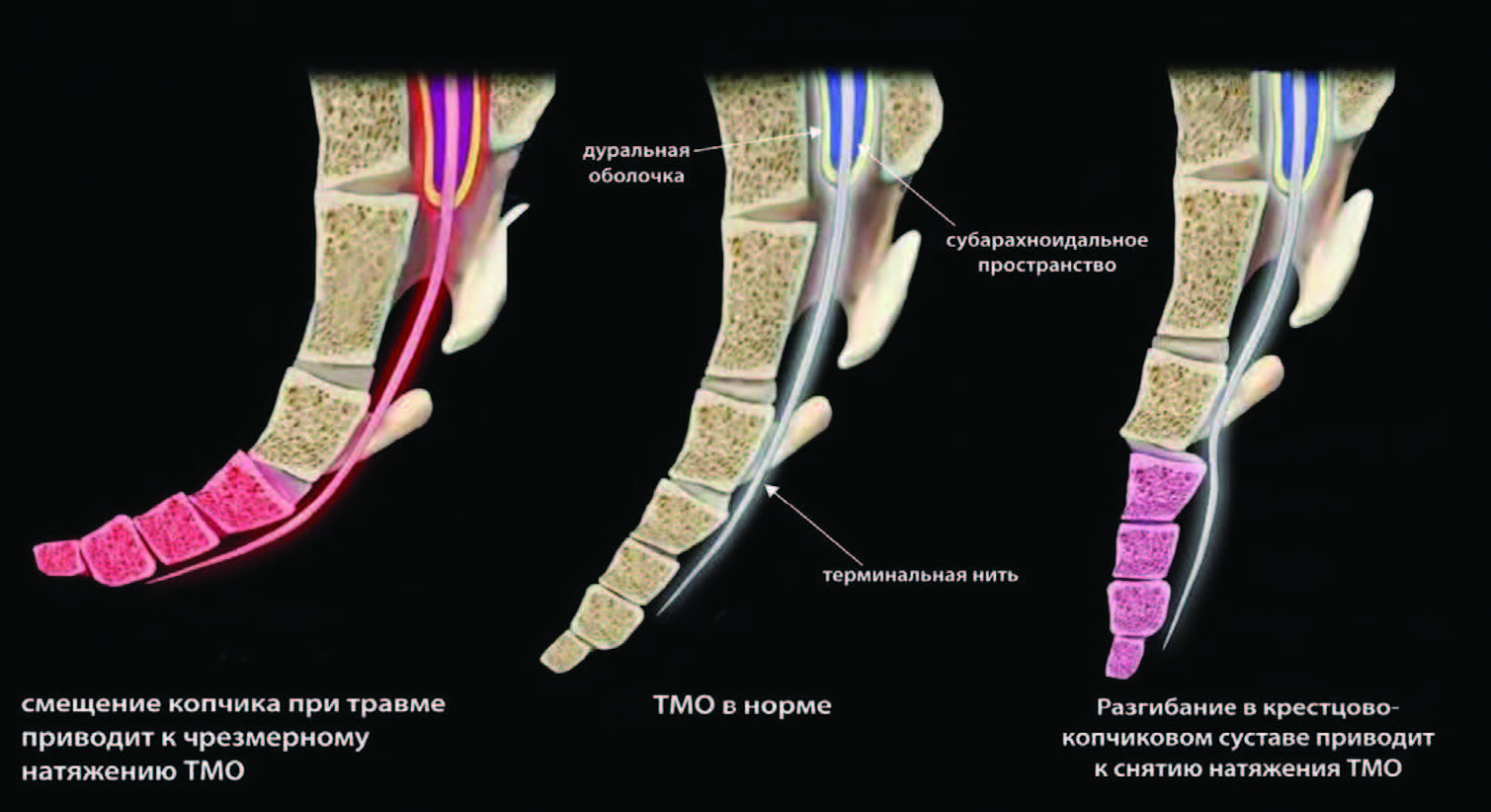
Боль при кокцигодинии описывается пациентами как «мозжащая», «ноющая», «судорожная», «жгущая» и т. д. Иррадиирует в анус, ягодицы, крестец, нижние отделы поясницы и задние отделы бедер, в паховую область и половые органы. Усиливается в положении сидя, особенно на жестком, уменьшается в положении стоя. Также усиливается при длительном сидении, при наклоне туловища вперед и вставании со стула. Становится сильнее при половым акте и часто сочетается с сексуальными расстройствами. Кроме того, сочетается с депрессией и очень плохо поддается лечению. Как подчеркнул Валентин Николаевич, эта клиническая картина крайне близка к картине хронического простатита.
При висцеро-вертебральных болевых синдромах наличие тесной иннервационной связи пораженного внутреннего органа с дерматомно-миотомно-склеротомной локализацией отраженной боли приводит к формированию отраженных висцеро-вертебральных и вертебро-висцеральных болевых синдромов [6].
Как пояснил Валентин Николаевич, каждый сегмент заднего рога спинного мозга соответствует одновременно определенному дерматому, миотому и внутреннему органу, болевая чувствительность которого также проводится через задний рог. При перевозбуждении сегментов заднего рога (имеет место при остеохондрозе даже в фазу ремиссии), куда поступают ноцицептивные импульсы из внутренних органов, импульсы могут быть субпороговыми и во внутреннем органе боли могут не ощущаться, а проецироваться в иннервируемый им дерматом.
 Синдромэритромелалгии(болезньМитчелла)относится к ангиотрофо- неврозам — сложной для диагностики и лечения группе заболеваний, возникающих вследствие динамических расстройств вазомоторной и трофической иннервации органов и тканей.
Синдромэритромелалгии(болезньМитчелла)относится к ангиотрофо- неврозам — сложной для диагностики и лечения группе заболеваний, возникающих вследствие динамических расстройств вазомоторной и трофической иннервации органов и тканей.
Принято выделять первичную эрит- ромелалгию и вторничную, развивающуюся на фоне различных патологических состояний. Первичная форма заболевания наблюдается намного реже и рассматривается как наследственное заболевание, вызванное мутацией в гене SCN9A. Передается аутосомно-доминантно. Вторичные формы эритромелалгии развиваются при неврологических состояниях (миелит, миопатия, полиомиелит, рассеянный склероз, сирингомиелия, деформирующие болезни позвоночника), интоксикациях (алкогольная, ртутная), сосудистых заболеваниях (гипертонии), эндокринопатиях (микседеме), после травм, обморожений и т. д. Эритромелалгия характеризуется приступообразным расширением мелких сосудов кожи, сопровождающимся резкой болью, гиперемией и отеком.
В целом, как заключил Валентин Николаевич, нейропатия полового члена — это синдром, в генезе которого задействованы все уровни нервной системы, их участие проявляется в виде непосредственного вовлечения или через формирование миофасциальных синдромов.
Психогеннаяхроническаяболь. Что касается ноципластической (психогенной) хронической боли, по разным данным, признаки психопатологии выявляются у 37–60% пациентов с синдромом хронической тазовой боли [7–9]. Такая боль возникает в отсутствие органического поражения. В частности, это боль, провоцируемая эмоцио-нальными факторами и обусловленная мышечным напряжением, боль как бред или галлюцинация у пациентов с психозами, при истерии, ипохондрии и депрессии.
Как подчеркнул Валентин Николаевич, часто возникает вопрос о том, кто должен заниматься лечением пенильной боли: уролог, невролог или специалист другого профиля. На практике обычно пациенты оказываются в руках того, кто согласится взяться за эту патологию. Она бесспорно является сложной в плане диагностики, восстановленния и психологической работы с пациентами. В идеальном случае лечением должен заниматься врач, обладающий междисциплинарными знаниями в области урологии, неврологии, психиатрии и других смежных дисциплин, способный разобраться в беспокоящих симптомах и предложить адекватную терапию, а еще лучше — междисциплинарная бригада.
Источники:
- ЗайцевА.В.и соавт. Хроническаятазоваяболь,М.:2016
- LabatJJetal.Neur and Urodynam, 2008
- Дривотинов Б.В.Мат съезда невроли нейрохир Респ Беларусь, 2002
- ПопелянскийЯ.Ю.Ортопедическаяневрология(вертебрология).Руководстводляврачей.М.:2003
- MaigneJYetal.Spine,1994
- ДривотиновБ.В.и соавт. Актуальные проблемы невропатологии и нейрохирур- гии: сб. науч. тр. Минск:2001
- RiegelB.J Psychosom Res, 2014
- TrippDAetal.WorldJ Urol, 2013
- КрючковаМ.Н.и соавт. Мат рег. науч. конф. ФГОБОУ ВО «Ростовский ГМУ», 2019









Комментарии