И.М. Каганцов1,2, В.В. Сизонов3 , В.И. Дубров4 , С.Г. Бондаренко5 , Н.Р. Акрамов6 , О.С. Шмыров7 , Г.И. Кузовлева8 , Р.В. Суров9 , А.А. Логваль10
1 ГУ Республиканская детская клиническая больница; Сыктывкар, Россия
2 ФГБОУ ВО «Сыктывкарский государственный университет им. Питирима Сорокина»; Сыктывкар, Россия
3 ФГБОУ ВО «Ростовский государственный медицинский университет» МЗ РФ; Ростов-на-Дону, Россия
4 2-я детская больница; Минск, Республика Беларусь
5 ГУЗ «Клиническая больница скорой медицинской помощи №7»; Волгоград, Россия
6 ФГБОУ ВО «Казанский государственный медицинский университет» МЗ РФ; Казань, Россия
7 ГБУЗ Морозовская детская городская клиническая больница; Москва, Россия
8 ГБУЗ Детская городская клиническая больница №9; Москва, Россия
9 ГАУЗ КО Областная детская клиническая больница; Кемерово, Россия 10БУЗ ВО «Череповецкая детская городская больница»; Череповец, Россия
Введение
Удвоение почки – одна из наиболее частых аномалий мочевыводящей системы, встречающаяся в популяции по данным аутопсий с частотой 0,8% [1, 2]. Разделяют полное и неполное удвоение почки. Для полного удвоения характерно дублирование чашечно-лоханочной системы с двумя мочеточниками, входящими в мочевой пузырь отдельно. Полное удвоение необязательно сопровождается патологическим состоянием. Однако нередко именно при полном удвоении возникают уретероцеле, внепузырная эктопия мочеточника верхнего полюса, пузырно-мочеточниковый рефлюкс (ПМР) в один из полюсов удвоенной почки (чаще нижний). Подходы к оперативному лечению данных состояний значимо отличаются в зависимости от предпочтений хирургов. При частичной или полной утрате функции одного из сегментов удвоенной почки ряд авторов предлагают проводить геминефруретерэктомию, которую выполняют открыто или лапароскопически. Альтернативой являются реконструктивные операции, при которых уродинамику восстанавливают путем реимплантации мочеточников или формирования ипсилатерального уретероуретероанастомоза с использованием малоинвазивных доступов. Описанные альтернативные подходы являются отражением фундаментальной проблемы лечения удвоения мочевых путей — выбором между задачей радикального удаления патологически измененной половины с риском уменьшения или потери функции оставшейся части почки и методиками, восстанавливающими уродинамику пораженной половины с угрозой формирования артериальной гипертензии, рецидивирующей инфекции мочевых путей и малигнизации.
Цель исследования: улучшение результатов лечения детей с уретерогидронефрозом половины удвоенной почки.
Материалы и методы
Данная работа основана на опыте 9 клиник, применявших наложение уретероуретероанастомоз при полном удвоении почки. В исследование включены 38 пациентов с полным удвоением почки, у которых отмечалось изменения уретеровезикального соустья одного или обоих мочеточников. Всем детям проведено оперативное лечение в период с 2007 по 2016 гг. (10 мальчиков (26,3%), 28 девочек (73,7%)). Средний возраст пациентов на момент проведения операции составил 40,2 месяца. Патология удвоенной правой почки определена у 15 (39,5%) детей, левой — у 23 (60,5%).
У 21 (55,2%) детей выявлена обструкция УВС верхнего полюса. ПМР IV-V степени в удвоенную почку был выявлен у 9 (23,7%) детей. У 5 (13,2%) девочек определялась внепузырная эктопия устья мочеточника верхнего полюса с недержанием мочи. Уретероцеле — у 3 (7,9) детей.
В исследование не включали детей с обструкцией в пиелоуретеральномсегменте одного из полюсов удвоенной почки. Показанием к операции было наличие функции пораженного сегмента почки, гидронефроз III-IV степени (по классификации SFU) у детей с обструкцией УВС, недержание мочи при внепузырной эктопии устья мочеточника и рецидивирующая инфекция мочевого тракта у пациентов с высокой степенью ПМР.
В зависимости от применяемого оперативного пособия все пациенты были разделены на две группы (табл. 1). В первую группу включены 14 (36,8%) детей, у которых уретероуретероанастомоз (УУА) формировали открытым доступом, во вторую — 24 (63,2%) пациентов с наложением анастомоза лапароскопическим доступом (ЛУУА).
Степень тяжести послеоперационных осложнений оценивали с использованием классификации Clavien. Проверка статистической значимости проводилась с использованием точного теста Фишера.
Таблица 1. Характеристика пациентов с полным удвоением почки по группам
| Характеристики | УУА / UUA (n=14) | ЛУУА / LUUA (n=24) |
| Средний возраст, мес | 37,1 | 43,2 |
| Пол (мужской/женский) | 3/11 | 7/17 |
| Сторона (правая/левая) | 6/8 | 9/15 |
| Время операции (среднее в мин.) | 133 | 125 |
Техника лапароскопического верхнего ипсилатерального уретероуретероанастомоза (ЛУУА) или уретеропиелоанастомоза
Укладка больного стандартная три четверти на боку (противоположной стороне поражения) с небольшим валиком в поясничной области. Устанавливается три троакара с оптикой 5 мм латеральнее пупка (в зависимости от стороны удвоения), 3(5) мм в подреберье и 3(5) мм в подвздошную область на стороне поражения. Накладывается пневмоперитонеум 6-10 мм.рт. ст. Визуализируется почка в типичном месте. При помощи монополярной коагуляции рассекается фасция Gerota. Визуализируется мочеточник нижнего полюса патологической почки с установленным в него стентом. В дальнейшем проводится выделение и мобилизация мочеточника и лоханки нижнего полюса почки. Затем мобилизуется резко расширенный мочеточник верхнего полюса, который пересекается в верхней трети на уровне лоханки нижнего полюса почки. На лоханку (мочеточник) нижнего полюса накладывается фиксирующий шов-держалка монофиламентной нитью 4/0. Лоханка (мочеточник) нижнего полюса рассекается по медиальной поверхности. Длина разреза на нем должна соответствовать диаметру пересеченного мочеточника верхнего полюса. Накладывается пиелоуретеральный (уретероуретеральный) анастомоз непрерывным швом нитью викрил 6/0. После формирования задней стенки анастомоза проксимальный конец стента, расположенного до операции в неизмененном мочеточнике нижнего полюса почки, перемещается через линию анастомоза в лоханку верхнего полюса. После перемещения стента ушивается передняя стенка анастомоза. Удаляется шов-держалка. Расширенный мочеточник верхнего полюса почки мобилизуется максимально в дистальном направлении и при обструктивных вариантах пересекается без перевязки, при наличии ПМР мочеточник перед отсечением перевязывается с прошиванием. Резецированный мочеточник удаляется через одну из троакарных ран в конце операции. Брюшина ушивается нитью викрил 4/0. Дренаж в брюшную полость устанавливается по показаниям. В случаях, когда использовали бездренажное ведение, после восстановления целостности париетальной брюшины забрюшинно парапельвикально располагали дренажную трубку. Троакары из брюшной полости удаляются, накладываются швы на раны. Удаление стента производится через 1-1,5 месяца после операции (рис. 1, 2).
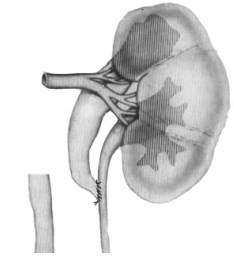
Рисунок 1. Схема верхнего ипсилатерального уретероуретероанастомоза
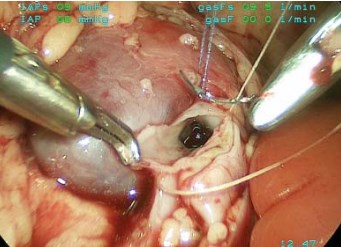
Рисунок 2. Лапароскопический верхний ипсилатеральный уретероуретероанастомоз. Сформирована задняя стенка анастомоза непрерывным швом нитью викрил 6/0
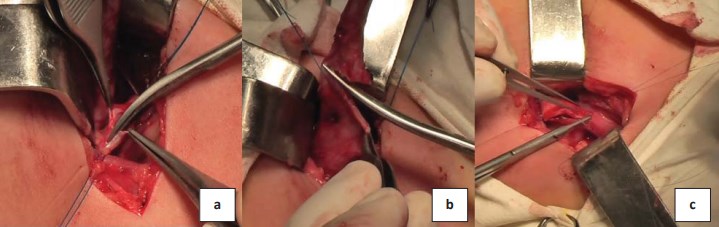
Рисунок 3. Открытый нижний ипсилатеральный уретероуретероанастомоз: а) продольная уретротомия мочеточника нижней половины; b) резекция по длине мочеточника верхней половины; с) формирование ипсилатерального уретероуретероанастомоза конец в бок
Техника нижнего ипсилатерального уретероуретероанастомоза
Укладка больного стандартная на спине. Производится разрез 3-4 см в подвздошной области (в зависимости от стороны удвоения). Рассекается апоневроз наружной косой мышцы живота, нижележащие мышцы тупым путем разводятся до париетальной брюшины, которая смещается в медиальном направлении. Визуализируются мочеточники на уровне пересечения с подвздошными сосудами. Мочеточники берутся на держалку, и выполняется селективный уретеролиз. Мочеточник от патологически измененного полюса максимально мобилизуется дистально до интрамурального отдела, где он пересекается и перевязывается. Выполняется его резекция по длине, с целью формирования длины мочеточника от измененной половины почки, достаточной для наложения уретероуретероанастомоза без натяжения на уровне перекреста с подвздошными сосудами. При этом проксимальная часть анастомоза начинает формироваться от уровня перекреста с сосудами, а анастомоз располагается дистальнее. Мочеточник неизмененного полюса почки рассекается по боковой поверхности. Длина разреза на нем должна соответствовать диаметру пересеченного мочеточника патологического полюса (рис. 3). Накладывается уретероуретероанастомоз непрерывным швом нитью викрил 6/0 по типу конец в бок. На 3 см выше анастомоза в патологически измененном мочеточнике производится уретротомия с установкой уретеростомической трубки, проксимальный конец которой заводится в лоханку пораженной половины почки. Дистальный конец трубки выводится через контраппертурный разрез на кожу. Рана послойно ушивается. Удаление уретеростомы производится на 10-14 сутки, при внутрилоханочном давлении менее 14 см. вод. ст. при предварительном пережатии уретеростомического дренажа на сутки. Контрольная реносонография выполнялась через 3, 6 и 12 месяцев после операции. Через год после операции всем больным выполняли изотопную ренографию.
Результаты
Отдаленные результаты прослежены от 1 года до 9 лет после операции у всех детей, включенных в исследование (табл. 2). Интраоперационных осложнений не отмечено. Конверсий в данной серии пациентов не было.
Таблица 2. Осложнения после УУА И ЛУУА
| Осложнения | УУА / UUA (n=14) | Clavien | ЛУУА / LUUA (n=24) | Clavien |
| Острый пиелонефрит | 1 | 1 | 1 | 1 |
| Подтекание мочи по дренажу | 3 | 1 | ||
| Культит | 1 | III |
В раннем послеоперационном периоде подтекание мочи по дренажу отмечено у 3 (12,5%) пациентов после наложения ЛУУА. Подтекание мочи купировалось спонтанно в течение 6-8 суток после операции. У 1 (4,2%) ребенка в связи с сохраняющимся ПМР в культю мочеточника развился культит, который потребовал удаления оставшегося дистального отдела мочеточника лапароскопическим доступом. Данное осложнение возникло после у пациента после ЛУУА.
Реносонография через 3,6 и 12 месяцев после операции выполнена 28(82%) детям. Степень гидронефроза во всех группах пациентов с обструкцией УВС уменьшалась с III-IY до II, по сравнению с исходными значениями к 6 месяцу после операции. По данным изотопной ренографии через год после операции у всех обследованных больных отсутствовала отрицательная динамика функции пораженного сегмента, диуретическая проба у всех отрицательная. Пациенты с подтеканием мочи из зоны анастомоза в послеоперационном периоде не отличались по динамике редукции расширения чашечно-лоханочной системы от остальных пациентов.
Таким образом, после УУА и ЛУУА осложнения получены у 5 (13,2%) детей, при этом повторное вмешательство потребовалось только 1 (2,6%) пациенту. По классификации Clavien, у 5 пациентов из 6 осложнения имели характер минимальных, и различие в их общем количестве между группами не имело статистической значимости, p=0,264 (точный тест Фишера).
Обсуждение
Длительное время существует мнение, что при удвоении почки со снижением или отсутствием функции одного из полюсов предпочтительным методом оперативного пособия является геминефруретерэктомия. Обоснованность такого подхода объяснялась выявлением выраженной дисплазии или гипоплазии при гистологическом исследовании удаленной части почки [3-5]. Кроме того считалось, что патологически измененный полюс удвоенной почки может быть причиной возникновения обострений пиелонефрита, гипертонии и малигнизации. Однако, согласно публикации Husmann D.A. 1998 г., что все эти озабоченности не обоснованы и данные проблемы возникают у пациентов с удвоенными почками не чаще, чем в общей популяции людей [6]. Учитывая это, а также то, что геминефруретерэктомия сопряжена с вероятностью осложнений, приводящих к снижению или потере функции почки, в настоящее время появляется все больше сторонников проведения УУА при удвоенной почке. В публикации McLeod D.J.и соав. на основании анализа проведенных УУА у 43 пациентов, из которых 12 оперировано лапароскопически, делают вывод, что УУА является безопасным и эффективным методом хирургического лечения при удвоении почки. И даже при значительном расширении мочеточника и значимом снижении функции полюса почки УУА позволяет исключить негативное влияние на неизменную часть удвоенной почки [7]. Подобное суждение и результаты приводятся в целом ряде публикаций с проведением УУА как лапароскопически, так и ретроперитонеоскопически, а также при использовании робота [8-10].
В наших клиниках по тем же причинам все чаще применяется УУА. Всего проведено 38 УУА, осложнения возникли у 6 детей, и только одному из них потребовалось повторное вмешательство. Мы ни в одном случае не наблюдали потери или снижения функции, не включенной в патологический процесс половины почки после наложения УУА.
В ряде исследований было показано, что наложение УУА является безопасным и эффективным подходом к лечению патологии удвоенной почки [11, 12]. Основным принципом данного вмешательства считается обеспечение адекватного дренирования аномально расширенного мочеточника в неизмененный ипсилатеральный. Позже появились сообщения о проведении УУА лапароскопическим доступом у детей [13-15]. Основным противоречием, обсуждаемым авторами, является уровень наложения анастомоза, а именно следующий вопрос — следует ли его выполнять на уровне подвздошных сосудов в дистальном отделе мочеточников [13] или отдать предпочтения наложению в проксимальной части [14-15]. При этом авторы сообщают о хороших результатах при наложении как дистальных, так и проксимальных УУА.
В нашем исследовании дистальный анастомоз наложен открытым способом у 14 детей. Основными достоинствами нижнего УУА является то, что его несколько легче выполнить технически. Доступ в подвздошной области позволяет максимально мобилизовать дистальную часть измененного мочеточника и снизить риск возникновения рефлюкса в оставшуюся культю и развития культита. Кроме того при этом вмешательстве нет необходимости в мобилизации толстой кишки.
Проксимальный анастомоз был наложен нами 24 детям. При имеющемся опыте выполнения пиелопластики лапароскопическим доступом наложение ЛУУА является не более сложной операции. Следует обратит внимание на то, что проксимальный анастомоз позволяет удалить основную часть патологического расширенного мочеточника, что, на наш взгляд, важно для адекватного восстановления уродинамики. Недостатком операции можно считать необходимость перекладывания пациента во время операции, с бокового положения на спину, для удаления дистальной части мочеточника до мочевого пузыря.
Важным вопросом при наложении УУА является необходимость и способ дренирования мочевых путей. При наложении открытого УУА мы не использовали дренирования у 4 детей, нефростома накладывалась у 3 пациентов, внутренний стент, расположенный в неизмененном мочеточнике, устанавливали у 4, и 3 накладывали уретеростому на расширенном мочеточнике. При этом мы не получили осложнений ни в одном случае. Поэтому говорить о предпочтении в методе дренирования или его отсутствия, учитывая небольшое количество случаев, на данном этапе не представляется возможным.
ЛУУА был наложен 24 детям, из них без дренирования у 7. 13 пациентам проводилось стентированиемочеточника до операции неизмененного полюса почки, а во время операции после формирования задней губы анастомоза проксимальный конец стента перемещался через линию анастомоза в лоханку измененного полюса. В 4 случаях дренирование проводилось стентом, который располагали в здоровом мочеточнике без проведения его через анастомоз. При этом осложнения в послеоперационном периоде в виде подтекания мочи отмечены у 3 детей, которым не осуществляли дренирование мочи. Оценивая ретроспективно результаты ЛУУА, мы считаем, что наиболее приемлемым и безопасным является установка стента до операции в неизмененный мочеточник с последующим перемещением его во время операции через анастомоз. Так же данный способ при сравнении с установкой стента интраоперационно позволяет сократить время оперативного вмешательства и избежать трудностей, которые могут возникать при антеградном стентировании, например, такое как проведение стента через УВС, особенно у пациентов младшей возрастной группы.
Также была высказано мнение, что после наложения УУА и ЛУУА может возникнуть рефлюкс или нарушение уродинамики в связи с перемещением выделяемой мочи через анастомоз из одной половины почки в другую [15]. Однако в литературе нет каких-либо обоснований или описаний случаев с данной проблемой.
Другая проблема, касающаяся операций УУА и ЛУУА, заключается в отношении удаления всей части дистальногоотдела измененного мочеточника. Ряд авторов утверждает, что необходимости в удалении нет, т.к. частота осложнений, связанных с этим очень низкая [15, 16]. Тем не менее, имеются работы, в которых сообщается о возникновении культитов, требующих реоперации в отдаленном период,е в 8-10% случаев [17-19]. В нашем исследовании у 1 (2,6%) пациента возникла ситуация потребовавшая удаления культи патологического мочеточника. Поэтому мы придерживаемся мнения, что измененный мочеточник в дистальном направлении должен быть удален максимально, насколько это представляется возможным.
Заключение
УУА, ЛУУА при лечении патологических состояний удвоенной почки выполняются немногочисленными клиниками и находятся в стадии развития и накопления опыта. Анализ полученных данных позволяет утверждать, что проведение УУА или ЛУУА является безопасным методом лечения, позволяющим минимизировать риски характерные для геминефруретерэктомии, связанные с угрозой потери функции оставляемой половины удвоенной почки.
ЛИТЕРАТУРА
- Nation EF. Duplication of the kidney and ureter: a statistical study of 230 new cases. The Journal of Urology. 1994;51(5):456. doi: 10.1016/s0022-5347(17)70379-5.
- Campbell MF, Harrison JH. Anomalies of the ureter. Urology. 3 rd ed. Philadelphia: WB Saunders; 1970.
- Mackie GG, Stephens FD. Duplex kidneys: A correlation of renal dysplasia with position of the ureteral orifi ce. The Journal of Urology. 1975;114(2):274–280. doi: 10.1016/ s0022-5347(17)67007-1
- Belman AB, Filmer RB, King LR. Surgical management of duplication of the collecting system. The Journal of Urology. 1974;112(3):316–321. doi: 10.1016/s0022- 5347(17)59718-9
- Rickwood AM, Reiner I, Jones M, Pournaras C. Current management of duplex-system ureteroceles: Experience with 41 patients. British Journal of Urology. 1992;70(2):196–200. doi: 10.1111/j.1464-410x.1992. tb15703.x
- Husmann DA. Renal dysplasia: The risks and consequences of leaving dysplastic tissue in situ. Urology. 1998;52(4):533–536. doi: 10.1016/s0090- 4295(98)00289-1
- McLeod DJ, Alpert SA, Ural Z, Jayanthi V.R. Ureteroureterostomy irrespective of ureteral size or upper pole function: A single center experience. Journal of Pediatric Urology. 2014;10(4):616-619. doi: 10.1016/j.jpurol.2014.05.003
- Lee NG, Corbett ST, Cobb K, Bailey GC, Burns AS, Peters CA. Bi-Institutional Comparison of Robot-Assisted Laparoscopic Versus Open Ureteroureterostomy in the Pediatric Population. Journal of Endourology. 2015;29(11):1237- 1241. doi: 10.1089/end.2015.0223
- Biles MJ, Finkelstein JB, Silva MV, Lambert SM, Casale P. Innovation in Robotics and Pediatric Urology: Robotic Ureteroureterostomy for Duplex Systems with Ureteral Ectopia. Journal of Endourology. 2016;30(10):1041- 1048. doi: 10.1089/end.2015.0645
- Wong YS, Tam YH, Pang KK. A case report of laparoscopic ipsilateral ureteroureterostomy in children with renal duplex. Research and Reportsin Urology. 2016;8:35-39. doi: 10.2147/rru.s100944
- Chacko JK, Koyle MA, Mingin GC, Furness PD. Ipsilateral ureteroureterostomy in the surgical management of the severely dilated ureter in ureteral duplication. Journal of Urology. 2007;178(4):1689–1692. doi: 10.1016/j. juro.2007.05.098
- Lashley DB, McAleer IM, Kaplan GW. Ipsilateral ureteroureterostomy for the treatment of vesicoureteral refl ux or obstruction associated with complete ureteral duplication. The Journal of Urology. 2001;165(2):552–554. doi: 10.1097/00005392-200102000-00067
- Steyaert H, Lauron J, Merrot T, Leculee R, Valla JS. Functional ectopic ureter in case of ureteric duplication in children: Initial experience with laparoscopic low transperitoneal ureteroureterostomy. Journal of Laparoendoscopic & Advanced Surgical Techniques. 2009;19(1):245– 247. doi: 10.1089/lap.2008.0160.supp
- Storm DW, Modi A, Jayanthi VR. Laparoscopic ipsilateral ureteroureterostomy in the management of ureteral ectopia in infants and children. Journal of Pediatric Urology. 2011;7(5):529–533. doi: 10.1016/j.jpurol.2010.08.004
- Chandrasekharam VVS, Jayaram H. Laparoscopic ipsilateral ureteroureterostomy for the management of children with duplication anomalies. Journal of Indian Association of Pediatric Surgeons. 2015;20(1):27. doi: 10.4103/0971-9261.145442
- Kim KS, Kim Y, Oh SJ. Natural history of refl uxing distal ureteral stumps following upper tract surgery in children with ectopic ureter or ureterocele. Urologia Internationalis. 2001;67(2):142–146. doi.org/10.1159/000050970
- Agarwal D, Kandpal DK, Chowdhary SK. Laparoscopic ipsilateral ureteroureterostomy for the management of children with duplication anomalies. Journal of Indian Association of Pediatric Surgeons. 2016;21(2):92. doi: 10.4103/0971-9261.158094
- De Caluwe D., Chertin B, Puri P. Fate of the retained ureteral stump after upper pole heminephrectomy in duplex kidneys. The Journal of Urology. 2002;168(2):679–680. doi: 10.1016/s0022-5347(05)64722-2
- Ade-Ajayi N, Wilcox DT, Duff y PG, Ransley PG. Upper pole heminephrectomy: Is complete ureterectomy necessary? BJU International. 2001;88(1):77–79. doi: 10.1046/j.1464-410x.2001.02249.x
Статья опубликована в журнале "Вестник урологии" №4 2017, стр. 28-38









Комментарии