В.В. Потапов1 , Е.В. Брижатюк2
1 ФГБУ ВО «Новосибирский государственный медицинский университет» МЗ РФ; Новосибирск, Россия
2 ФГБУ «Новосибирский НИИ туберкулеза» МЗ РФ; Новосибирск, Россия
Введение
Восемьдесят процентов общемирового бремени туберкулеза приходится на 20% стран, и, к сожалению, Российская Федерация входит в их число [1]. Диагностика и скрининг туберкулеза органов дыхания налажены хорошо, в то время как диагностика урогенитального туберкулеза и, в частности, предстательной железы, представляет большие сложности, поскольку скрининга для этой локализации туберкулеза не существует, и клинико-лабораторные симптомы на ранних стадиях неспецифичны [2- 3]. Патогномоничным признаком можно считать каверны почек и предстательной железы, но заболевания, выявленной в стадии формирования деструкции, уже неизлечимо, каверны посек и простаты не закрываются никогда [4-6]. Диагностика всех форм урогенитального туберкулеза имеет характерные особенности [7, 8]. Критерии диагностики туберкулеза мочеполовой системы на ранних стадиях, за исключением бактериовыделения и гистологического подтверждения, расплывчаты и неспецифичны [9, 10]. Диагноз становится очевидным только с развитием деструкции, массивного фиброза, утраты функции органов, когда излечение возможно лишь посредством сложных, порой многоэтапных реконструктивных хирургических вмешательств [4, 10]. Именно поэтому вопросы ранней диагностики мочеполового туберкулеза не теряют актуальности.
Особого внимания заслуживает туберкулез предстательной железы. Больные туберкулезом предстательной железы отличаются от больных туберкулезом органов дыхания социальным статусом и антропоморфологическими характеристиками, что снижает у врача “index of suspicion” при взгляде на благополучного, успешного пациента с избыточной массой тела [11, 12]. Неэффективность стандартной антимикробной терапии больного хроническим простатитом относят на рост резистентности уропатогенов [13, 14], и о туберкулез врач задумывается, как правило, когда развивается деструкция паренхимы и заболевание приобретает необратимый характер.
Располагаясь на пересечении мочевых и половых путей, предстательная железа при ее поражении может существенно влиять как на репродуктивную функцию мужчины [15], так и на уродинамику, усугубляя дисфункцию верхних мочевых путей. Случаи раннего выявления изолированного туберкулеза простаты редки и являются следствием лишь случайных гистологических находок при операциях на предстательной железе по поводу иных хронических ее заболеваний [16- 20]. В литературе, посвященной туберкулезу простаты, преобладают презентации клинических случаев, и случаи развития гранулематозного простатита как осложнение БЦЖ-терапии по поводу поверхностного рака мочевого пузыря [21]. Редкие публикации, обобщающие опыт целенаправленной диагностики туберкулеза простаты, констатируют большую долю бессимптомных пациентов (до 20%), неспецифическую клиническую, лабораторную и ультразвуковую симптоматику, длительный период от обращения к врачу до постановки правильного диагноза [4, 7, 9].
В последние годы уделяется повышенное внимание современным методам визуализации, в частности, магнитно-резонансной томографии. Предпринимаются попытки анализа визуальных данных при различных заболевания простаты, в том числе и при туберкулезном ее поражении [18, 19].
Цель исследования – определить наиболее значимые диагностические критерии туберкулеза предстательной железы; роль биопсии простаты в дифференциальной диагностике.
Материалы и методы
Дизайн исследования: открытое проспективное когортное. В исследование включены 84-х больных с клинико-лабораторными проявлениями хронического простатита в возрасте от 23 до 67 лет. Средний возраст составил 46,1±11,5 лет
Критерии включения: число лейкоцитов в секрете простаты при световой микроскопии нативного мазка 20 в поле зрения и больше и/или пиоспермия 1 млн лейкоцитов в 1 мл эякулята и выше, рост уропатогенов в дериватах половых желез в титре 103 КОЕ/мл и выше, сумма баллов по шкале симптомов хронического простатита NIH-CPSI (National Institute of Health Chronic ProstaOtis Symptom Index) 15 выше, длительность заболевания 3 года, безуспешность предшествующей стандартной терапии (рецидивы не менее 3-х в год).
Критерии исключения: онкологические заболевания органов мочеполовой системы, декомпенсация общесоматических заболеваний, препятствующая выполнению биопсии простаты, психическая неадекватность вследствие психического заболевания или алкоголизма и/или наркомании.
Обследование пациентов включало стандартный клинический опрос, осмотр и лабораторное обследование. Проводилось исследование мочи, секрета простаты, эякулята: микроскопия, посевы на микобактерию туберкулеза (МБТ) и патогенную микрофлору, окраска мазков по Цилю-Нильсену, молекулярно-генетическое исследование на МБТ. Выполняли урофлоуметрию ультразвуковое исследование простаты, уретрографию.
Всем больным была выполнена трансректальная тонкоигольная автоматическая биопсия предстательной железы из 6-12 точек (количество точек биопсии выбиралось в зависимости от объема простаты) под ультразвуковым контролем. Биоптаты исследовали патоморфологически и микробиологически на патогенную микрофлору и МБТ, выполнили молекулярно-генетическое исследование ткани на МБТ и урогенитальные инфекции.
Сравнение данных проводилось с использованием критерия Пирсона. Различия считали статистически значимыми при p<0,05.
Результаты
У 45 пациентов (53,6%) в результате проведенного обследования был установлен диагноз туберкулез предстательной железы, и у 39 пациентов (46,4%) диагностирован хронический бактериальный простатит.
У 24-х (53,3%) больных туберкулезом простаты был обнаружен активный туберкулез других локализаций (легкие, мочевая система, органы мошонки). Еще у 10-и (22,2%) - остаточные изменения после перенесенного ранее туберкулезного процесса в легких. Среди больных хроническим простатитом эти признаки встречались в 7,7% (3 пациента) и 17,9% (7 пациентов) соответственно (р<0,01, χ2 ).
Диагноз туберкулез простаты подтвержден выделением микобактерий туберкулеза из секрета простаты или эякулята в трети случаев (15 больных; 33,3%), в том числе методом посева у 9-и больных (20%) и методом ПЦР (два и более положительных результата) – у 6-и (13,3%) пациентов. При этом исследование эякулята оказалось более чувствительным методом, чем исследование секрета простаты. Частота выявления микобактерий туберкулеза в эякуляте методом посева и ПЦР составила 28,9% (13 пациентов), в секрете простаты – 17,8% (8 больных).
Характерными рентгенологическими симптомами для туберкулеза предстательной железы были крупные очаги высокой плотности в проекции простаты (рис. 1) и затеки контраста в каверны предстательной железы (рис. 2), выявляемые при уретрографии у 15,6% и 24,4% пациентов соответственно.

Рисунок 1. Нисходящая цистография. Кальцинаты в проекции предстательной железы

Рисунок 2. Уретрограмма. Затеки контраста в каверны предстательной железы
При ультразвуковом обследовании каверны в виде гипоэхогенных образования с толстой гиперэхогенной стенкой были визуализированы у пяти (11,4%) пациентов. Ультразвуковое исследование (УЗИ) и уретрография могут не давать идентичной картины, так как при отсутствии дренирования полости уретрограмма покажет ложно-отрицательный результат, не выявит каверну. Данное положение хорошо иллюстрируют рисунки 3-5. Инициально ультразвуковая картина была подозрительна на каверну предстательной железы (рис. 3), однако уретрограмма деструкции паренхимы не обнаружила (рис. 4). Через 5 месяцев противотуберкулезной полихимиотерапии отек купировался, произошел отток казеозного содержимого каверн, и при повторном рентгенологическом обследовании отчетливо были видны полостные образования простаты (рис. 5).

Рисунок 3. Эхоскопическая картина каверны предстательной железы
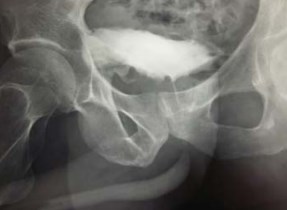
Рисунок 4. Уретрограмма (того же пациента до начала лечения). Небольшой затек контраста в проекции левой доли простаты.

Рисунок 5. Уретрограмма (того же пациента через 5 месяцев лечения). Отчетливое контрастирование крупных каверн предстательной железы
При ультразвуковом исследовании в группе больных туберкулезом значимо чаще по сравнению с больными хроническим простатитом выявляли крупные кальцинаты (28,8% против 7,9%; p≤0,02, χ2 ), гиперэхогенные зоны фиброза (71,1% против 47,4%; p≤0,05, χ2 ) и патологически измененные (расширенные, с гиперэхогенными включениями) семенные пузырьки (17,7% против 2,6%%; p≤0,05, χ2 ).
Пиоспермию в эякуляте в группе больных туберкулезом простаты и больных хроническим простатитом обнаруживали одинаково часто (68,9% и 65,8% соответственно; p≥0,05, χ2 ). Гемоспермия значимо чаще присутствовала у больных туберкулезом простаты (22,2% и 7,8% соответственно; p≤0,05, χ2 ).
Биопсия простаты с последующим гистологическим, бактериологическим и молекулярно-генетическим исследованием биоптата позволила подтвердить диагноз у 20% пациентов (9 человек). Из них у шести (13,3%) пациентов при патоморфологическом исследовании выявлены характерные эпителиоидно-клеточные гранулемы. Кислото-устойчивые микобактерии обнаружены в биоптатах каждого третьего пациента (2 случая из 6). Зоны казеозного некроза найдены в 5 из 6 случаев (83,3%). На рисунке 6 представлена картина гранулематозного поражения предстательной железы с зонами казеозного некроза.
Однако не всегда патоморфологическое исследование дает однозначное заключение. На рисунке 7 представлена патоморфологическая картина биоптата простаты больного бактериологически верифицированным туберкулезом. Видна диффузная лимфоцитарная инфильтрация, фиброз стромы, отсутствие гранулематозных образований, однако классическая гистологическая картина туберкулезного воспаления отсутствует. Данный пример подчеркивает постулат, что положительный результат обследования на туберкулез простаты диагноз подтверждает, а отрицательный – не исключает.
У большинства пациентов с туберкулезом предстательной железы при патоморфологическом исследовании биоптатов простаты выявлены неспецифические изменения: лимфоклеточная инфильтрация стромы (диффузная или очаговая) и фиброзные изменения различной степени выраженности; сравнение патоморфологической картины при туберкулезе и хроническом простатите представлено на гистограмме (рис. 8).

Рисунок 6. Характерная морфологическая картина туберкулеза предстательной железы

Рисунок 7. Неспецифическая морфологическая картина в биоптатах простаты у пациента с подтвержденным туберкулезом простаты

Рисунок 8. Гистограмма. Частота выявления морфологических признаков в биоптатах предстательной железы, n=84. 1 – лимфоклеточная инфильтрация стромы, 2 – гранулоцитарная инфильтрация стромы, 3 – эозинофильная инфильтрация, 4 – фиброз, 5 – атрофия эпителия желез, 6 – амилоидоз, 7 – метаплазия эпителия желез, 8 – фиброзно-мышечная гиперплазия, 9 – эпителиоидно-клеточные гранулемы, 10 – казеозный некроз, 11 – кислотоустойчивые микобактерии.
По большинству признаков различия в группах не значимы. Единственным признаком, значимо чаще встречающимся в группе больных хроническим простатитом, была гранулоцитарная инфильтрация стромы (р<0,05, χ2 ). В группе больных туберкулезом - характерные эпителиоидно-клеточных гранулемы и зоны казеозного некроза (р<0,05, χ2 ).
У трех пациентов (6,7%) в биоптатах простаты методом полимеразной цепной реакции (ПЦР) выявлена ДНК МБТ. У одного из них в дальнейшем диагноз подтвержден положительным результатом посева секрета простаты на МБТ. У второго диагноз установлен на основании косвенных данных и трехкратного выявления ДНК МБТ в секрете простаты и эякуляте. Третий пациент демонстрировал признаки воспалительного процесса в предстательной железе в сочетании с туберкулезом легких и наличием крупных кальцинатов, выявляемых как при ультразвуковом, так и при рентгенологическом обследовании.
У 11 пациентов (24,4%) был диагностирован изолированный туберкулез предстательной железы. Все они в течение длительного времени наблюдались у врача по поводу хронического простатита, получали неоднократные курсы антибактериальной терапии с неполным и/или краУ 11 пациентов (24,4%) был диагностирован изолированный туберкулез предстательной железы. Все они в течение длительного времени наблюдались у врача по поводу хронического простатита, получали неоднократные курсы антибактериальной терапии с неполным и/или кратковременным эффектом, что побудило уролога направить этих больных на молекулярно-генетическое исследование эякулята. У всех 11-и была обнаружена ДНК МБТ, у 2 пациентов диагноз впоследствии был подтвержден рентгенологически, у 5 – получен рост МБТ. У одного из пациентов диагноз подтвержден патоморфологически после выполненной позднее трансуретральной резекции предстательной железы по поводу доброкачественной гиперплазии предстательной железы.
У остальных 33-х больных (73,3%) диагностированы сочетанные формы туберкулеза (с одновременным поражением органов дыхания) или генерализованный мочеполовой туберкулез, в том числе со свищевыми формами орхоэпидидимита.
Обсуждение
Туберкулез предстательной железы - трудно диагностируемое заболевание, часто сочетающееся с туберкулезным поражением других органов. Туберкулез предстательной железы может протекать под маской онкологических заболеваний [10, 16, 19, 20] и может послужить основой развития аденокарциномы [13]. И без того неспецифическая клиническая картина существенно меняется при сочетании с инфицированием вирусом иммунодефицита человека (ВИЧ). Для иммунокомпрометированных пациентов характерно отсутствие, либо минимализация жалоб и клинических проявлений, что не исключает выявление деструктивных поцессов в предстательной железе [7, 12, 23, 30]. Эффективность биопсии простаты с целью дифференциальной диагностики туберкулеза и рака оценена в небольшом исследовании [22]; авторы рекомендуют использовать магнито-резонансную томографию, полагая, что по информативности она превосходит ультразвуковое исследование [8, 9]. В современной литературе преимущественно отражена проблема развития гранулематозного простатита после инстилляции взвеси вакцины БЦЖ в мочевой пузырь по поводу рака уротелия [23-25].
Диссеминированный генерализованный туберкулез может манифестировать клинической картиной острого простатита; изолированный туберкулез предстательной железы также может дебютировать остро, проявлениями абсцесса простаты [18, 26, 27], особенно у ВИЧинфицированных больных [17, 28].
Заключение
Таким образом, ультразвуковое исследование у больных туберкулезом простаты у 28,8% пациентов выявляет крупные кальцинаты, у 71,1% - гиперэхогенные зоны фиброза. Туберкулез предстательной железы был верифицирован бактериологически в 33,3 % случаев, причем исследование эякулята более информативно, чем секрета простаты. Лейкоспермия обнаружена у 68,9% больных туберкулезом простаты; гемоспермия – у 22,2%. Патоморфологическое исследование биоптата предстательной железы позволило подтвердить диагноз у 20,0% больных туберкулез предстательной железы; отсутствие характерной гистологической картины не исключает туберкулез. Неэффективность стандартной терапии у больных хроническим простатитом является показанием к комплексному обследованию на туберкулез.
Наиболее информативным в дифференциальной диагностике туберкулеза и хронического простатита является идентификация M. tuberculosis; верификация диагноза рентгенологически возможна только при развитии деструкции паренхимы. Биоптат простаты должен быть исследован не только патоморфологически, но молекулярно-генетическими методами. При отсутствии бактериологического и патоморфологического подтверждения диагноз может быть установлен на основании сочетания косвенных признаков: симптомы воспаления предстательной железы у больных активным туберкулезом других локализаций; крупные кальцинаты простаты, обширные гиперэхогенные зоны в предстательной железе, поражение семенных пузырьков, лейко- и гематоспермия, неэффективность адекватной неспецифической антибактериальной терапии.
Литература
- Global tuberculosis report 2016. WHO/HTM/TB/2016.13. World Health Organization Geneva 2016: h? p://www. who.int/tb/publications/global_report/en/
- Кульчавеня Е.В., Хомяков В.Т. Туберкулез внелегочной локализации в Западной Сибири. Туберкулез и болезни легких. 2003;80(4):13-15.
- Кульчавеня Е.В. Контроль внелегочного туберкулеза в Сибири и на Дальнем Востоке. Пробл. туб. и болезней легких. 2008;9:16-19.
- Rais-Bahrami S, Nix JW, Turkbey B, Pietryga JA, Sanyal R, Thomas JV, Gordetsky JB. Clinical and multiparametric MRI signatures of granulomatous prostatitis. Abdom Radiol (NY). 2017. DOI: 10.1007/s00261-017-1080-0
- Kumar S, Kashyapi BD, Bapat SS. A rare presentation of tuberculous prostatic abscess in young patient. Int J Surg Case Rep. 2015;10:80-2. DOI: 10.1016/j.ijscr.2015.03.028
- Альманах внелегочного туберкулеза. Под ред. Кульчавеня Е.В., Краснов В.А., Мордык А.В. Новосиб.: Сибпринт; 2015. ISBN 978-5-94301-579-3
- Степанов П.И. Актуальные вопросы патогенеза туберкулеза половых органов мужчин. Урология. 2014;2:36-39.
- Shandiz MS, Rad HS, Ghafarian P, Karam MB, Akbarzadeh A, Ay MR. MR-guided attenuation map for prostate PETMRI: an intensity and morphologic-based segmentation approach for generating a five-class attenuation map in pelvic region. Ann Nucl Med. 2017;31(1):29-39. DOI: 10.1007/s12149-016-1128-1
- Cheng Y, Huang L, Zhang X, Ji Q, Shen W. Multiparametric Magnetic Resonance Imaging Characteristics of Prostate Tuberculosis. Korean J Radiol. 2015;16(4):846-52. DOI: 10.3348/kjr.2015.16.4.846
- Han JY, Lim YJ, Choi JA, Lee JH, Jo SH, Oh SM, Song CH. The Role of Prostate Apoptosis Response-4 (Par-4) in Mycobacterium tuberculosis Infected Macrophages. Sci Rep. 2016;6:32079. DOI: 10.1038/srep32079
- Осадчий А.В., Кульчавеня Е.В., Рейхруд Т.А., Нарышкина С.Л., Кожевникова Е.В, Хомяков В.Т. Социальнодемографическая характеристика больных туберкулезом легких и внелегочных локализаций. Туберкулез и болезни легких. 2015;2:46-48.
- Осадчий А.В., Кульчавеня Е.В., Брижатюк Е.В. Антропоморфологические особенности больных туберкулезом предстательной железы. Урология. 2016;3:76- 80.
- Набока Ю.Л., Коган М.И., Черницкая М.Л., Гудима И.А., Ибишев Х.С., Ферзаули А.Х. Микробный спектр секрета предстательной железы и факторы персистенции бактерий, обнаруженных при хроническом бактериальном простатите. Бюллетень Оренбургского научного центра УрО РАН. 2012;3:11-13.
- Кульчавеня Е.В., Чередниченко А.Г., Неймарк А.И., Шевченко С.Ю. Частота встречаемости госпитальных уропатогенов и динамика их чувствительности. Урология. 2015;2:13-16.
- Щербань М.Н., Кульчавеня Е.В., Брижатюк Е.В. Диагностика, предупреждение и лечение нарушений репродуктивной функции у мужчин, больных туберкулезом легких. Туберкулез и болезни легких. 2010;87(10):31-36.
- Ghabili K, Tosoian JJ, Schaeffer EM, Pavlovich CP, Golzari SE, Khajir G, Andreas D, Benzon B, Vuica-Ross M, Ross AE. The History of Prostate Cancer From Antiquity: Review of Paleopathological Studies. Urology. 2016;97:8-12. DOI: 10.1016/j.urology.2016.08.032
- Стрельцова О.С., Крупин В.Н., Юнусова К.Э., Мамонов М.В. Туберкулез предстательной железы. Урология. 2016;6:128-131.
- Abdulsalam AJ, Abdulsalam MA. An unusual case of prostate tuberculosis: a case report. Int Med Case Rep J. 2015;8:99-102. DOI: 10.2147/IMCRJ.S83351eCollection 2015.
- Ando M, Mukai Y, Ushijima RI, Shioyama Y, Umeki K, Okada F, Nureki SI, Mimata H, Kadota JI. Disseminated Mycobacterium tuberculosis Infection Masquerading as Metastasis after Heavy Ion Radiotherapy for Prostate Cancer. Intern Med. 2016;55(22):3387-3392. DOI: 10.2169/internalmedicine.55.7039
- Aziz EM, Abdelhak K, Hassan FM. Tuberculous prostaOtis: mimicking a cancer. Pan Afr Med J. 2016;25:130. DOI:10.11604/pamj.2016.25.130.7577
- Bialek W, Rudzki S, Iberszer P, Wronecki L. Granulomatous prostaOtis aOer intravesical immunotherapy mimicking prostate cancer. J Ultrason. 2016;16(67):404-410. DOI: 10.15557/JoU.2016.0040
- Холтобин Д.П., Кульчавеня Е.В., Хомяков В.Т. Рак и туберкулез мочеполовой системы (обзор литературы и клиническое наблюдение). Урология. 2016;4:106-110.
- Eom JH, Yoon JH, Lee SW, Kim HS, Park TY, Bang CS, Baik GH, Kim DJ. Tuberculous Prostatic Abscess with Prostatorectal Fistula after Intravesical Bacillus CalmetteGuérin Immunotherapy. Clin Endosc. 2016;49(5):488-491. PMID: 26978160 DOI: 10.5946/ce.2015.145
- Kawamura M, Nakazawa S, Ueda N, Hirai T, Kishikawa H, Nishimura K. A Case of Tubercular Prostatic Abscess Following Intravesical Bacillus Calmette-Guerin Therapy. Hinyokika Kiyo. 2015;61(11):465-8. PMID: 26699893
- Ye HY, Xu QQ,Huang XB, Ma K, Wang XF. Tuberculous prostatic abscess following intravesical bacillus CalmetteGuerin immunotherapy: a case report. Beijing Da Xue Xue Bao. 2015;47(6):1039-41. PMID: 26679674
- Johnson MG, Caplan-Shaw CE, McMacken M. Tuberculous prostate abscesses in an immunocompetent patient: A dramatic presentation of disseminated tuberculosis. Germs. 2014;4(2):41-5. DOI:10.11599/germs.2014.1054 eCollection 2014.
- Joneja U, Short WR, Roberts AL. Disseminated tuberculosis with prostatic abscesses in an immunocompromised patient-A case report and review of literature. IDCases. 2016;23;5:15-20. DOI:10.1016/j.idcr.2016.06.002
- Vithiya G, Rajendran T, Mariappan, Kumar H. Tubercular prostate abscess in an immunocompetent patient. Indian J Tuberc. 2015;62(2):110-3. DOI: 10.1016/j. ijtb.2015.04.011
Статья опубликована в журнале "Вестник урологии" №2 2018, стр. 21-29









Комментарии