Ф.Р. Асфандияров1, В.А. Круглов1, С.В. Выборнов1, К.С. Сеидов1, А.Ю. Нерсесян2, Е.Ю. Круглова3
1ФГБОУ ВО «Астраханский государственный медицинский университет» Минздрава России (Астрахань)
2ООО «Консилиум» (Астрахань)
3Консультативная поликлиника областного клинико-диагностического центра ГБУЗ АО «Александро-Мариинская областная клиническая больница» Минздрава России (Астрахань)
Пандемия, вызванная вирусом SARS-CoV-2, является одной из крупнейших проблем, стоящих перед здравоохранением в современную эпоху. В настоящее время, наряду с сохраняющимся высоким уровнем заболеваемости, предсказуемо приобретают все большую актуальность ближайшие и отдаленные последствия COVID-19. Влияние COVID-19 на андрологическое здоровье в целом и эректильную функцию в частности практически не изучено.
Введение
Всемирная организация здравоохранения 11 марта 2020 г. объявила вспышку COVID-19 пандемией, которая стала серьезным испытанием для системы здравоохранения, повлекла за собой беспрецедентные меры по переориентации многопрофильных и специализированных клиник для увеличения возможностей оказания медицинской помощи пациентам с коронавирусной инфекцией, приостановке выполнения плановых операций, ограничению стационарного и амбулаторного обслуживания тяжелобольных пациентов [1-3].
В настоящее время, наряду с сохраняющимся высоким уровнем заболеваемости, все большую актуальность приобретают ближайшие и отдаленные последствия COVID-19 для здоровья населения. В глобальном масштабе исходы и осложнения, вызванные вирусом SARS-CoV-2, еще только предстоит определить в полной мере. Однако уже сегодня врачи разных специальностей сталкиваются с пациентами, предъявляющими жалобы, которые возможно связаны с перенесенной инфекцией [4].
Осуществляя консультативный урологический прием, мы обратили внимание на значительно количество пациентов, обращающихся с жалобами на сексуальные расстройства, которые они хронологически четко связывают с перенесенной инфекцией COVID-19.
В настоящее время не существует сколько-нибудь общепринятых представлений о влиянии перенесенного COVID-19 на мужское здоровье в целом и эректильную функцию в частности. В связи с этим мы расценивали данную проблему как представляющих научно-практический интерес.
Цель исследования – оценить влияние перенесенной инфекции COVID-19 на эректильную функцию.
Материалы и методы
В условиях медицинских центров г. Астрахани с мая 2020 г. по март 2021 г. проконсультировано 44 мужчины, перенесших COVID-19 пневмонию и обратившихся с ведущими жалобами на выраженное снижение либидо, эректильной функции и качества половых актов после перенесенного заболевания.
Средний возраст пациентов составил 46,7± 5,1 лет (38–57 лет).
У всех из них был как минимум один положительный результат ПЦР респираторного мазка на COVID-19.
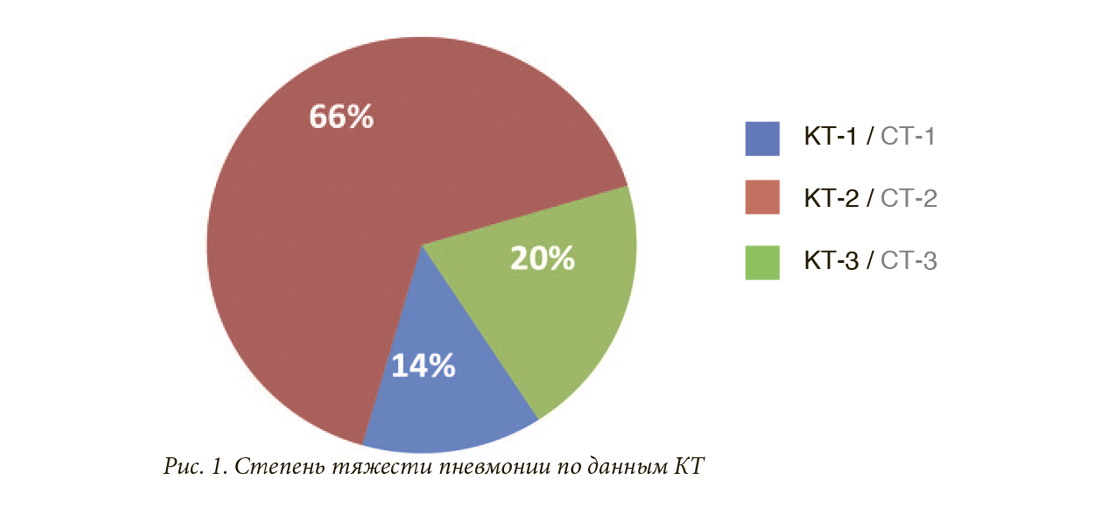
Анамнестически у всех обратившихся, на основании компьютерной томографии (КТ) органов грудной клетки, была диагностирована пневмония различной степени тяжести: КТ-1 – у 14% пациентов, КТ-2 – у 66%, КТ-3 – у 20% (рис. 1).
Пациенты с легким течением COVID-19, осложнившимся пневмонией КТ-1, лечение получали амбулаторно, под наблюдением участкового терапевта.
Больные со среднетяжелым и тяжелым течением (пневмония КТ-2 и КТ-3) были госпитализированы в COVID-госпиталь, где прошли основные этапы терапии. При этом 75% из них находились на поддержке увлажненным О2, а 11% больных проходили лечение в COVID-реанимации с использованием неинвазивной искусственной вентиляции легких в режиме CPAP (режим постоянного положительного давления в дыхательных путях – Continuous Positive Airway Pressure) (рис. 2).
Во время болезни все пациенты получали специализированную медицинскую по- мощь согласно временным методическим рекомендациям Минздрава России «Про- филактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», актуальным на момент заболевания.
Сроки обращения за урологической помощью колебались от 3 недель до 2 ме- сяцев после выздоровления от COVID-19 (считая с даты отрицательного мазка или закрытия листа временной нетрудоспособности для работающих пациентов).
В сексуальном плане все пациенты имели постоянных гетеросексуальных партне- ров и до заболевания COVID-19 были удовлетворены качеством своей сексуальной жизни и не планировали обращаться за специализированной медицинской помощью. По данным, предоставленным пациентами, половая активность до заболевания COVID-19 составляла у 9 (20,5%) пациентов 2-3 половых контакта в неделю, у 30 (68,2%) – 1-2 половых контакта в неделю, у 5 (11,3%) – 1 половой контакт в неделю. Все обратившиеся отмечали снижение полового влечения разной степени тяже- сти, от вялых периодических желаний до их полного отсутствия в течение от 1 до
3 месяцев после перенесенной COVID-19 пневмонии.
При этом пациенты не были акцентированы на вопросах релаксации, гедониче- ских стремлениях и тем более на продолжении рода. Наибольший дискомфорт им доставляло отсутствие фиксированных форм сексуальных действий. Это выявилось в результате проведенных бесед с пациентами, так как самостоятельно прийти к этому выводу они не могли. Поэтому многие из них усилием воли заставляли себя совершать коитус, в большинстве случаев (67%) под психологическим давлением постоянных половых партнерш. Это в итоге приводило к конфликтам, что еще более отягощало эмоциональную обстановку.

Физиологические варианты механизмов эрекции распределялись следующим образом:
- психогенная форма эрекции отсутствовала у всех пациентов;
- рефлексогенная форма эрекции была сохранена у 16 (36,4%) пациентов, но у 12 из них не достигалась ригидная фаза и быстро наступала детумесценция до оргазма, что требовало дополнительных усилий для его достижения и чаще все завершалось фрустрацией;
- спонтанные эрекции по утрам были сохранены у 38 (86,3%) пациентов, при этом 7 из опрашиваемых были недовольны ее качеством, 6 (13,7%) не могли указать на сохранение утренних эрекций, так как страдали бессонницей с фрагментацией сна в течение суток, однако периодически отмечали спонтанную эрекцию. В связи с отсутствием регистратора пенильных тумесценций объективизировать данные жалобы возможности не было.
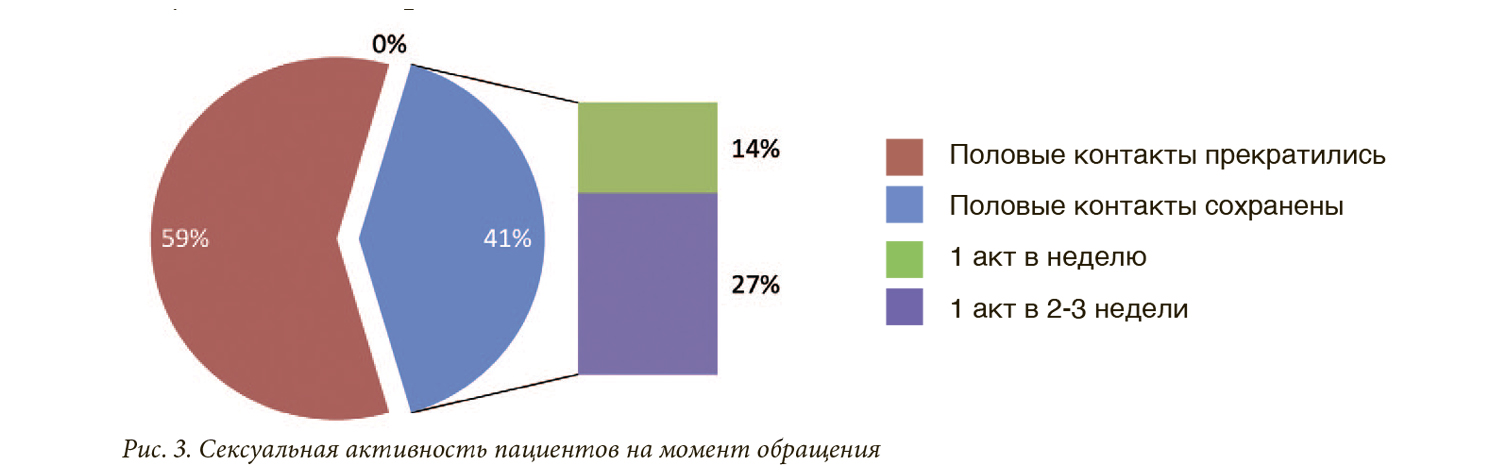
В период обращения за урологической помощью у 14% пациентов половые контакты сохранились с частотой 1 акт в неделю, у 27% – 1 акт в 2-3 недели, у 59% – половые контакты прекратились. Таким образом, у 26 (59%) пациентов сексуальная жизнь отсутствовала, у 18 (41%) – была сохранена, но со значительным снижением частоты и качества половых актов (рис. 3).
Основной жалобой пациентов, сохранивших сексуальные контакты, была неспособность к ярким эмоциональным переживаниям и реакциям.
Если половой акт пролонгировался хотя бы незначительно, было невозможно сконцентрироваться на процессе из-за различных мыслей, не связанных с сексуальными действиями. Затем наступала сильнейшая физическая усталость и психическое раздражение, сочетающееся с незначительной агрессивностью.
В случае достижения оргазма 100% опрошенных отмечали отсутствие яркости ощущений, которая была до COVID пневмонии.
Диагностический комплекс включал физикальное обследование, общие анализы крови и мочи, биохимическое исследование крови, ультразвуковое исследование предстательной железы и органов мошонки, исследование уровня общего проста- тоспецифического антигена, исследование гормонального статуса – определялся общий уровень тестостерона (Т), лютеинизирующего гомона (ЛГ), пролактина (П).
Также нами было проведено анкетирование пациентов посредством следующих опросников:
- IIEF (The international index of erectile function, Международный индекс эректильной функции, МИЭФ-5);
- IPSS (International Prostate Symptom Score, Международный индекс симптомов при заболеваниях простаты шкала суммарной оценки заболеваний простаты);
- AMS (Aging Males Symptoms, Опросник по симптомам старения у мужчин);
- НADS (The hospital Anxiety and Depression Scale, Госпитальная шкала тревоги и депрессии);
- Учитывая наличие признаков астении, для определения степени выраженности астенического синдрома, в когорте исследованных пациентов, нами была использована шкала оценки астении MFI–20 (The Multidimensional Fatigue Inventory), позволяющая получить субъективную количественную оценку общей тяжести астении и ее различных аспектов.
Критерии исключения были сформулированы таким образом, чтобы по возможности устранить как можно больше известных факторов, способных влиять на эректильную функцию, с целью наиболее достоверной оценки влияния непосредственно перенесенной COVID-инфекции. В соответствии с этим принципом в исследование не включались пациенты, имеющие тяжелые сопутствующие заболевания (сахарный диабет, ишемическая болезнь сердца, ожирение 3 степени, опухолевые заболевания и т.д.), выраженные симптомы нарушения функции нижних мочевых путей, пациенты младше 18 и старше 65 лет, пациенты, не имеющие постоянного полового партнера, а также те, у кого гипогонадизм был диагностирован до заболевания COVID-19.
Результаты
Спектр полученных данных оказался достаточно однородным, что обусловлено набором критериев исключения. В целом можно выделить следующие наиболее существенные моменты.
При физикальном обследовании у обратившихся мужчин значимой патологии не было выявлено. Общеклинические анализы крови и мочи, результаты биохимического исследования крови в обследованной когорте были в пределах нормы. При трансректальном ультразвуковом исследовании (ТРУЗИ) объем ПЖ был меньше 30 см3, объем остаточной мочи – 0-20 мл. Структура железы у 14 пациентов была без особенностей, у 22 отмечена небольшая диффузная неоднородность, у 8 – мелкие кальцинаты, у 6 – максимальное поперечное сечение (верхне-нижнее) семенных пузырьков в проксимальных отделах составило более 1 см.
При исследовании гормонального статуса пациентов изменения уровней ЛГ, пролактина не отмечено. Уровень общего тестостерона колебался от 8,0 до 14,8 нмоль/л. Результаты анкетирования: сумма баллов по шкале МИЭФ-5 составила 1 баллов; по индексу AMS – 38-47 баллов; по шкале IPSS – 0-6 баллов; по шкале HADS – 7-9 баллов; по шкале MFI-20 – 30-86 баллов. По опроснику отмечалась сильная положительная корреляция между уровнем астении по шкале MFI-20 и выраженностью эректильной дисфункции по шкале МИЭФ-5. Мы не выявили корреляции степени тяжести перенесенной пневмонии, то есть по сути тяжести коронавирусной инфекции, ни с одним из использованных опросников. У 82% пациентов при тестировании по опроснику HADS результат составлял 8-9 баллов, что соответствует субклинической выраженности симптомов.
Для систематизации пациентов, анализа причин предъявляемых жалоб и выработки терапевтического подхода и за основу был взят уровень тестостерона как основного регулятора мужской сексуальной функции.
По этому признаку пациенты были разделены на две группы: у пациентов 1 группы – лабораторный уровень тестостерона был 12,0 нмоль/л и выше, во 2 группе – уровень тестостерона был снижен относительно общепринятой величины (значения общего тестостерона более 12 нмоль/л соответствуют норме, согласно рекомендациям ISSAM – Международное общество по изучению вопросов старения и здоровья мужчин).
У пациентов первой группы (14 человек, 31%) выраженность жалоб ожидаемо была меньше, что объективно подтверждалось «лучшими» баллами по опросникам МИЭФ-5, AMS и HADS. Результаты оценок по шкале астении достоверно не отличались.
Снижение либидо и эрекции без выявления лабораторных маркеров гипогонадизма, вероятно, представляет собой наиболее легкую форму таких нарушений и наиболее понятную в патогенетическом плане. По нашему мнению, это пациенты с клинически значимым астеническим синдромом после перенесенного COVID-19.
Пациентам первой группы с целью коррекции астенизации и снижения психоэмоционального напряжения назначался глицин по 100 мг 3 раза в сутки и сульбутиамин по 400 мг 2 раза в сутки курсом 1 месяц. Также назначались ингибиторы фосфодиэстеразы 5 типа (ФДЭ-5). Пациенты с сохранным уровнем тестостерона хорошо реагировали на терапию и большинство из них в сроки от 1 до 1,5 месяцев от начала лечения отмечали нормализацию сексуальной функции.
Пациенты второй группы (30 человек, 69%), со снижением уровня тестостерона различной степени, демонстрировали более выраженные жалобы и «худшие» баллы по шкалам опросников в дополнение к большей тяжести астенического синдрома (MFI-20).
Обсуждение
Особенности гормонального статуса мужчин в связи с COVID-инфекцией освещены в литературе противоречиво [5].
В известной работе китайских исследователей не выявлено статистически значимого снижения уровня тестостерона среди больных с COVID-19, но обнаружен существенно повышенный уровень ЛГ и, соответственно, снижение соотношения Т: ЛГ [6].
G. Rastrelli и соавт., напротив, сообщают о снижении уровня тестостерона на фоне повышенного ЛГ без видимой зависимости от возраста [7].
В исследовании, проведенном в Германии с участием 45 пациентов с острым SARS-CoV-2, у половины пациентов мужского пола имелся сниженный уровень тестостерона в сочетании с повышением уровня ЛГ [8-9]. S. Cayan и соавт., сообщили о 232 мужчинах, госпитализированных с COVID-19 в Турции. Дефицит тестостерона был отмечен у 51,1% из них в острой фазе заболевания [10].
Уровень тестостерона представляется важным фактором, так как становится все более очевидной его роль при COVID-19 [8]. Как известно, тяжесть и прогноз COVID-19 ассоциированы с полом. В этой связи одна из теорий заключается в том, что тестостерон может быть активатором инфекции и прогрессирования SARS- CoV-2 [11]. Эта теория основана на положительном регулирующем эффекте тестостерона на транскрипцию трансмембранной сериновой протеазы (TMPRSS2), критического фактора, способствующего заражению клеток коронавирусами, включая SARS-CoV-2. Альтернативный взгляд на проблему заключается в том, что, наоборот, низкие уровни тестостерона могут увеличивать риск тяжелого заболевания среди пациентов с инфекцией SARS-CoV-2 [12].
Итальянские и турецкие исследователи независимо друг от друга пришли к идентичному выводу о том, что имеющийся в острый период гипогонадизм утяжеляет течение COVID-19 и ассоциируется с более высокой смертностью [7, 10].
Причины выявляемых гормональных изменений еще более сложны для интерпретации.
Одним из возможных предположений является допущение того, что снижение уровня тестостерона было и до заболевания COVID-19. Однако спонтанное снижение уровня тестостерона определенным образом коррелирует с возрастом. Мы такой корреляции не наблюдали. Не наблюдали ее и другие авторы [7, 11]. Единственной известной нам работой, подтверждающий такую точку зрения является публикация исследователей из турецкого университета в Мерсине [10]. Авторы убедительно показывают, что состояние гипогонадизма возникает именно на фоне COVID-19, так как части пациентов исследование гормонального фона по разным причинам выполнялось до заболевания, и уровень тестостерона у них был исходно нормальным.
Другим предположением является влияние на гормональный статус ряда неспецифических факторов, неизбежно сопутствующих COVID-19 и другим вирусным инфекциям. В первую очередь – это гипертермия, гипоксия, кортикостероидная и НПВС-терапия.
Влияние гипертермии на сперматогенез хорошо известно, но им не ограничивается [13-16]. Высокая лихорадка в сочетании с другими проявлениями острого заболевания теоретически может подавлять активность оси гипоталамус-гипофиз-яички. Такое объяснение также выглядит неубедительным, так как результатом такого угнетения должно быть снижение уровней не только тестостерона, но ЛГ. Однако нет ни одного сообщения о низком уровне гонадотропинов у больных с COVID-19. Напротив, повышенный уровень ЛГ в сыворотке у мужчин с COVID-19 ставит под сомнение подавление оси гипоталамус-гипофиз-яички и указывает на первичное повреждение клеток Лейдига [4-6, 17].
Полученные нами данные отчасти разнятся с литературными. Мы наблюдали снижение уровня тестостерона при сохранных значениях ЛГ и П. Мы также не обнаружили значимой корреляции уровня тестостерона и тяжести ЭД с типом
пневмонии, то есть с тяжестью заболевания, что позволяет исключить лихорадку как ведущий повреждающий фактор.
Выявленные изменения мы расцениваем как сочетанное воздействие на мужскую эндокринную систему комплекса факторов. Мы предполагаем, что вирус оказывает непосредственное повреждающее действие на клетки яичка на каких-то этапах заболевания. Однако ожидаемого роста ЛГ по системе отрицательной обратной связи не происходит, так как (возможное объяснение) стимулирующее влияние снижающегося уровня тестостерона на гипоталамо-гипофизарную систему хоть и реализуется, но нивелируется ее параллельным угнетением на фоне перенесенного тяжелого заболевания в сочетании с гипертермией, гипоксией и, возможно, медикаментозным воздействием. Если бы эти факторы действовали изолированно, следовало бы ожидать либо повышения, либо снижения уровня гонадотропинов.
Кроме того, следует учитывать, что мы наблюдали пациентов через 1-3 месяца после выздоровления, а не в острый период. Очевидно, что гормональный фон может отличаться в остром периоде и в периоде восстановления. Все имеющиеся в литературе данные касаются лишь острой фазы болезни. Наше исследование представляется первым, в котором рассматриваются гормональные сдвиги в ближайшей перспективе после выздоровления.
Таким образом, литературные и собственные данные указывают на специфическое поражение гонад при COVID-19. О характере и сроках этого повреждения мало что известно определенно [18].
Тема вирусных поражений органов мужской половой системы с негативными последствиями для фертильности и эрекционной составляющей для урологической практики не нова. Хорошо известна связь репродуктивных нарушений с инфекцией эпидемического паротита, герпеса, папиломавируса, ВИЧ и другие, которые в той или иной степени вызывают нарушения сперматогенеза [19-20].
Для оценки актуальности вопроса поражения гонад коронавирусом SARS-CoV-2 следует понимать какие биохимические механизмы лежат в основе того, что мы называем тропностью вируса к тем или иным тканям. Вирус SARS-CoV-2 имеет специфическую трехмерную структуру белка, которая определяет его сильное сродство с рецепторами ангиотензинпревращающего фермента 2 типа (АПФ2). Коронавирус проникает в клетку путем связывания с рецептором, праймирования и расщепления спайкового белка на участке S1/S2 при непосредственном участии трансмембранной сериновой протеазы (TMPRSS2) с последующим эндоцитозом и репликацией генома [13, 21].
Общепризнано, что рецепторы АПФ2 представлены не только в легочной системе, но и во множестве других тканей организма. Экспрессируются эти рецепторы и в клетках Лейдига, более того есть указания, что именно в этих клетках уровень экспрессии наиболее высокий в организме человека [22].
Рецепторы АПФ2 и ренин-ангиотензиновая система в целом, по-видимому, играют важную роль в регуляции стероидогенеза у мужчин. Физиологические функции АПФ2 в клетках Лейдига включают регулирование выработки тестостерона и местной сосудистой регуляции для балансирования объема межклеточной жидкости посредством модуляции преобразования ангиотензина I в ангиотензин II [13, 21-24].
Так как любые клетки и ткани, экспрессирующие рецепторы АПФ2, могут выступать в качестве клеток-мишеней для SARS-CoV-2, есть все теоретические предпосылки задаваться вопросом о специфическом поражении яичек при COVID-19 [5, 18, 24].
Данные о том может ли вирус SARS-CoV-2 присутствовать в сперме и ткани яичек, в какие сроки болезни это происходит и какое он имеет значение для мужского здоровья неоднозначны [25].
Одни авторы находят вирус в эякуляте, другие – нет. В целом в более масштабных исследованиях присутствие вируса в эякуляте не подтверждается, хотя все исследования имеют определенные методические проблемы [15-16, 25, 26].
Вместе с тем, ряд исследователей не обнаруживают вирус в тканях яичка, тем не менее, описывают патогистологические изменения, которые можно трактовать как орхит, являющийся непосредственной причиной развивающегося гипогонадизма при COVID-19 [4].
Так как в нашей работе мы акцентируем внимание на эректильной функции, необходимо упомянуть еще об одном существенном механизме, не связанном непосредственно с уровнем тестостерона, но являющемся следствием тропизма вируса к рецепторам АПФ2. Эндотелий также экспрессирует рецепторы АПФ2 и, соответственно, является мишенью для SARS-CoV-2. В определенном смысле, эндотелиальная дисфункция является определяющим фактором симптомов COVID-19. Убедительные доказательства, накопленные за последние десятилетия, подтверждают мнение о том, что эректильная функция является отличным маркером системного здоровья в целом и сосудистой деятельности в частности, разделяя множество факторов риска с сердечно-сосудистыми заболеваниями. Это позволяет поставить знак равенства между эректильной и эндотелиальной дисфункциями [3].
В терапевтическом плане мы подходили к этой группе пациентов дифференцированно, опираясь в первую очередь на степень снижения тестостерона и, отчасти, возраст.
При значениях тестостерона в диапазоне 10-12 нмоль/л и возрасте моложе 60 лет мы применяли ингибиторы ФДЭ-5 и антиастеническую терапию в том же режиме, что и у пациентов первой группы, расценивая ситуацию как транзиторный гипогонадизм.
При значениях тестостерона ниже 10 нмоль/л и возрасте старше 60 лет – к лечению добавляли препарат тестостерона в форме трансдермального геля в дозе 50 мг в сутки. Лечение проводилось в течение 2 месяцев с последующим лабораторным контролем, повторным анкетированием по выбранным опросникам и решениемвопроса о продолжении/прекращении терапии.
Строгого обоснования именно такого подхода у нас нет (выбор конкретных цифр достаточно условен), так как нет полного понимания конкретных патогенетических механизмов у отдельно взятого пациента, в частности критериев того на сколько стойким/транзиторным является снижение тестостерона и каковы шансы на его спонтанное восстановление.
Эта неопределенность проявилась тем, что 4-м (13%) пациентам второй группы, изначально получавшим лишь ингибиторы ФДЭ-5 и антиастеническую терапию, по результатам повторного клинико-лабораторного тестирования пришлось добавлять к лечению препараты тестостерона из-за отсутствия или недостаточности эффекта.
С другой стороны, 3 (10%) пациентам, сразу начавшим лечение с гормонзаместительной терапии, в сроки от 1 до 2 месяцев отменили прием препарата тестостерона. При лабораторном тестировании в поздние сроки они демонстрировали нормальный уровень общего тестостерона, а также клинически отмечалась нормализация сексуальной функции.
В целом пациенты 2-й группы демонстрировали положительную динамику при обследовании в контрольные сроки (2 мес.), из них 20 (66,5%) отметили нормализацию эректильной функции, а при их лабораторном обследовании уровень общего тестостерона составлял более 12 нмоль/мл, что в совокупности послужило поводом к прекращению терапии.
У 7 (23%) пациентов отмечался недостаточный клинический эффект, что подтверждалось и результатами анкетирования и лабораторно сохраняющимся гипогонадизмом. У 3 (10,5%) пациентов отмечено отсутствие эффекта от курсовой терапии. Этим пациентам терапия была продолжена, с обязательным включением в комплекс лечения препарата тестостерона тем из них, кто изначально получал лишь антиастенические средства и ингибиторы ФДЭ-5. Часть этих пациентов в настоящее время находится под нашим наблюдением и продолжает лечение.
Выводы
Таким образом, нами не было обнаружено достоверных доказательств негативного влияния новой коронавирусной инфекции (COVID-19) на параметры эякулята в краткосрочной перспективе. Обнаруженное нами влияние уровня общего тестостерона у женщин на необходимость оксигенотерапии требует дополнительных проспективных исследований на более обширной популяции.
Источники:
- Сивков А.В., Корякин А.В., Синягин А.А., Аполихин О.И., Каприн А.Д. Мочеполовая система и COVID-19: некоторые аспекты. Экспериментальная и клиническая урология 2020;(2):18-23. [Sivkov A.V., Koryakin A.V., Sinyagin A. A., Apolikhin O. I., Kaprin A.D. The genitourinary system and CAVID-19: some aspects. Eksperimentalnaya i klinicheskaya urologiya = Experimental and clinical urology (In Russian)]. https://doi.org/10.29188/2222-8543-2020-12-2-18-23.
- Кармазановский Г.Г., Замятина К.А., Сташкив В.И., Шантаревич М.Ю., Кондратьев Е.В., Семенов Ф.М., Кузнецова С.Ю., Козлова А.В., Плотников Г.П., Попов В.А., Чупин А.В., Грицкевич А.А., Чилилов А.М., Печетов А.А., Курочкина А.И., Хохлов В.А., Калинин Д.В. Компьютерно-томографическая диагностика и мониторинг течения вирусной пневмонии, обусловленной вирусом SARS-CoV-2, при работе «Госпиталя COVID-19» на базе Федерального специализированного медицинского научного центра. Медицинская визуализация 2020;24(2):11-36. [Karmazanovskiy G.G., Zamyatina K.A., Stashkiv V.I., Shantarevich M.Yu., Kondratev E.V., Semenov F.M., Kuznetsova S.Yu., Kozlova A.V., Plotnikov G.P., Popov V.A., Chupin A.V., Gritskevich A.A., Chililov A.M., Pechetov A.A., Kurochkina A.I., Hohlov V.A., Kalinin D.V. Kompyuterno-tomograficheskaya diagnostika i monitoring techeniya virusnoy pnevmonii, obuslovlennoy virusom SARS-CoV-2, pri rabote «Gospitalya COVID-19» na baze Federalnogo spetsializirovannogo meditsinskogo nauchnogo tsentra. Meditsinskaya vizualizatsiya = Medical Visualization 2020;24(2):11-36. (In Russian)].
- Sansone A, Mollaioli D, Ciocca G, Limoncin E, Colonnello E, Vena W, et al. Addressing male sexual and reproductive health in the wake of COVID-19 outbreak. J Endocrinol Invest 2021;44(2):223–31. https://doi.org/10.1007/s40618-020-01350-1.
- Selvaraj K, Ravichandran S, Krishnan S, Radhakrishnan RK, Manickam N, Kandasamy M. Testicular Atrophy and Hypothalamic Pathology in COVID-19: possibility of the incidence of male infertility and HPG axis abnormalities. Reprod Sci 2021;Jan 7:1-8. https://doi.org/10.1007/s43032-020-00441-x.
- Bendayan M, Robin G, Hamdi S, Mieusset R, Boitrelle F. COVID-19 in men: With or without virus in semen, spermatogenesis may be impaired. Andrologia 2021;53(1):e13878. https://doi.org/10.1111/and.13878.
- Dutta S, Sengupta P. SARS-CoV-2 and male infertility: possible multifaceted pathology. Reprod Sci 2021;28(1):23–26. https://doi.org/10.1007/s43032-020-00261-z.
- Ma L, Xie W, Li D, Shi L, Mao Y, Xiong Y, et al. Effect of SARS-CoV-2 infection upon male gonadal function: a single center-based study. medRxiv 2020; https://doi.org/10.1101/2020.03.21.20037267. URL: https://www.medrxiv.org/ content/10.1101/2020.03.21.20037267v2.
- Rastrelli G, Di Stasi V, Inglese F, Massimiliano B, Martina G, Di Costanzo D, et al. Low testosterone levels predict clinical adverse outcomes in SARS-CoV‐2 pneumonia patients. Andrology 2021;9(1):88–98. https://doi.org/10.1111/andr.12821.
- Schroeder M, Tuku B, Jarczak D. The majority of male patients with COVID-19 present low tes-tosterone levels on admission to intensive care in Hamburg, Germany: a retrospective cohort study. medRxiv 2020. https:// doi.org/10.1101/2020.05.07.20073817. URL: https://www.medrxiv.org/content/10.1101/2020.05.07.20073817v2.
- Hackett G, Kirby M. Testosterone deficiency in men infected with COVID-19. Trends Urology & Men Health, 2020;11:7-10. https://doi.org/10.1002/tre.773. URL: https://wchh.onlinelibrary.wiley.com/doi/10.1002/tre.773.
- Çayan S, Uğuz M, Saylam B, Akbay E. Effect of serum total testosterone and its relationship with other laboratory parameters on the prognosis of coronavirus disease 2019 (COVID-19) in SARS-CoV-2 infected male patients: a cohort study. Aging Male 2020;23(5):1493-1503. https://doi.org/10.1080/13685538.2020.1807930.
- Salonia A, Corona G, Giwercman A, Maggi M, Minhas S, Nappi RE, et al. SARS-CoV-2, testosterone and frailty in males (PROTEGGIMI): a multidimensional research project. Andrology 2021;9(1):19-22. https://doi.org/10.1111/andr.12811.
- Pozzilli P, Lenzi A. Testosterone, a key hormone in the context of COVID-19 pandemic. Metabolism 2020;108:154252. https://doi.org/10.1016/j.metabol.2020.154252.
- Younis JS, Abassi Z, Skorecki K. Is there an impact of the COVID-19 pandemic on male fertility? The АПФ2 connection. Am J Physiol Endocrinol Metab 2020;318(6):E878-E880. https://doi.org/10.1152/ajpendo.00183.2020.
- Xu J, Qi L, Chi X, Yang J, Wei X, Gong E, et al. Suatcheng Peh, Jiang Gu, Orchitis: a complication of severe acute respiratory syndrome (SARS), Biol Reprod 2006;74(2):410-6. https://doi.org/10.1095/biolreprod.105.044776.
- Yang M, Chen S, Huang B, Zhong JM, Su H, Chen YJ, et al. Pathological findings in the testes of COVID-19 patients: clinical implications. Eur Urol Focus 2020;6(5):1124-1129. https://doi.org/10.1016/j.euf.2020.05.009.
- Pal R, Banerjee M. COVID-19 and the endocrine system: exploring the unexplored. J Endocrinol Invest 2020;43(7):1027–31. https://doi.org/10.1007/s40618-020-01276-8.
- Guo L, Zhao S, Li W, Wang Y, Li L, Jiang S, et al. Absence of SARS‐CoV-2 in semen of a COVID‐19 patient cohort. Andrology 2021;9(1):42–47. https://doi.org/10.1111/andr.12848.
- Puggioni G, Pintus D, Melzi E, Meloni G, Rocchigiani AM, Maestrale C, et al. Testicular degeneration and infertility following arbovirus infection. J Virol 2018;92(19):e01131-18. https://doi.org/10.1128/JVI.01131-18.
- Verma S, Saksena S, Sadri-Ardekani H. АПФ2 receptor expression in testes: implications in coronavirus disease 2019 pathogenesis. Biol Reprod 2020;103(3):449–451. https://doi.org/10.1093/biolre/ioaa080.
- Yan T, Xiao R, Lin G. Angiotensin-converting enzyme 2 in severe acute respiratory syndrome coronavirus and SARS-CoV-2: A double-edged sword? FASEB J 2020;34(5):6017-26. https://doi.org/10.1096/fj.202000782.
- Li Y, Zhou W, Yang L, You R. Physiological and pathological regulation of АПФ2, the SARS-CoV-2 receptor. Pharmacol Res 2020;157:104833. https://doi.org/10.1016/j.phrs.2020.104833.
- Fu J, Zhou B, Zhang L, Balaji KS, Wei C, Liu X, et al. Expressions and significances of the angiotensin- converting enzyme 2 gene, the receptor of SARS-CoV-2 for COVID-19. Mol Biol Rep 2020;47(6):4383-92. https://doi.org/10.1007/s11033-020-05478-4.
- Li D, Jin M, Bao P, Zhao W, Zhang S. Clinical characteristics and results of semen tests among men with coronavirus disease 2019. JAMA Netw Open 2020;3(5):e208292. https://doi.org/10.1001/jamanetworkopen.2020.8292.
- Pan F, Xiao X, Guo J, Song Y, Li H, Patel DP, et al. No evidence of severe acute respiratory syndrome-coronavirus 2 in semen of males recovering from coronavirus disease 2019. Fertil Steril 2020;113(6):1135-9. https://doi.org/10.1016/j.fertnstert.2020.04.024.
- Wang Z, Xu X. scRNA-seq Profiling of Human Testes Reveals the Presence of the АПФ2 Recep-tor, A Target for SARS-CoV-2 Infection in Spermatogonia, Leydig and Sertoli Cells. Cells 2020;9(4):920. https://doi.org/10.3390/cells9040920.









Комментарии