Упражнения Кегеля (тренировка мышц тазового дна): клинические рекомендации
Автор обзора: Шадеркин Игорь Аркадьевич, основатель Uroweb.ru.
- 1. Введение: эволюция метода и место в современных клинических рекомендациях
- 2. Анатомо-физиологические основы и биомеханика тазового дна
- 3. Диагностика функционального состояния мышц тазового дна
- 4. Показания и анализ доказательной базы
- 5. Противопоказания и риски
- 6. Методика применения: протоколы и принципы FITT
- 7. Приверженность лечению и долгосрочный менеджмент
- 8. Заключение
1. Введение: эволюция метода и место в современных клинических рекомендациях
Тренировка мышц тазового дна (ТМТД) прошла долгий путь эволюции от первых описаний Арнольда Кегеля в 1948 году до статуса «золотого стандарта» консервативной терапии в современной урогинекологии и нейроурологии.
Если в середине XX века методика воспринималась как вспомогательная гимнастика, то сегодня она представляет собой сложную систему нейромышечной реабилитации, требующую от клинициста глубокого понимания биомеханики малого таза.
1.1. Смена взглядов – от «упражнений» к «реабилитации»
Современная урология рассматривает дисфункцию тазового дна не просто как механическую слабость, но как комплексное нарушение нейромышечного контроля, проприоцепции и координации. В клинических рекомендациях 2024 года акцент смещен с простой рекомендации «делайте упражнения» на персонализированные протоколы реабилитации, включающие оценку функционального статуса мышц, использование биологической обратной связи (biofeedback) и интеграцию поведенческой терапии [1].
1.2. Нормативная база и клинические рекомендации (2023–2024 гг)
Анализ руководящих документов ведущих урологических сообществ демонстрирует консенсус в отношении роли ТМТД:
- EAU (Европейская ассоциация урологов, 2024). Рекомендует ТМТД в качестве терапии первой линии для всех типов недержания мочи у женщин (стрессовое, ургентное, смешанное) с наивысшим уровнем доказательности (Strong recommendation). Для мужчин после радикальной простатэктомии ТМТД также имеет статус рекомендации уровня А для ускорения восстановления континенции [1].
- AUA/SUFU (Американская урологическая ассоциация, 2023). В обновленных рекомендациях по хирургическому лечению стрессового недержания мочи (SUI) подчеркивается необходимость попытки консервативной терапии (ТМТД) перед инвазивными вмешательствами, особенно при легкой и средней степени тяжести [2].
- РОУ (Российское общество урологов, 2024). Клинические рекомендации РФ утверждают ТМТД как обязательный компонент ведения пациентов с недержанием мочи и пролапсом тазовых органов, подчеркивая важность применения метода в сочетании с поведенческой терапией [3].
Таблица 1. Сравнительный анализ рекомендаций по ТМТД (2023-2024 гг)
|
Аспект |
EAU Guidelines 2024 |
AUA Guidelines 2023 |
Клинические рекомендации РФ 2024 |
|
Стрессовое НМ (женщины) |
Первая линия. Рекомендация: Сильная. |
Первая линия. Обязательное консультирование перед хирургией. |
Первая линия. Рекомендовано для всех степеней тяжести. |
|
Ургентное НМ / ГМП |
Первая линия (вместе с тренировкой мочевого пузыря). |
Первая линия (поведенческая терапия). |
Рекомендовано в сочетании с фармакотерапией. |
|
Постпростатэктомическое НМ |
Рекомендовано (в т.ч. предоперационно). |
Рекомендовано (Grade B). |
Рекомендовано как этап реабилитации. |
|
Супервизия (контроль) |
Интенсивная супервизия предпочтительнее самостоятельных занятий. |
Рекомендована работа со специалистом при неудаче самостоятельных попыток. |
Акцент на обучение пациента правильной технике. |
|
Биологическая обратная связь (БОС) |
Не рутинно, но полезно при отсутствии проприоцепции. |
Рассматривается как дополнительная опция. |
Активно рекомендуется (в т.ч. в федеральных центрах) [4] |
2. Анатомо-физиологические основы и биомеханика тазового дна
Эффективность ТМТД базируется на двух ключевых физиологических механизмах: структурной поддержке и рефлекторной нейромодуляции. Врачу необходимо понимать эти процессы для объяснения пациенту целей терапии.
2.1. Структурная анатомия Levator Ani
Комплекс levator ani является главной динамической поддержкой органов малого таза. Он состоит из трех функционально различных порций:
- M. pubococcygeus (лобково-копчиковая мышца) – наиболее значимая для удержания мочи. Ее волокна формируют «гамак» под уретрой и шейкой мочевого пузыря. При сокращении она смещает уретровезикальный сегмент вперед и вверх, к лобковому симфизу, обеспечивая компрессию просвета уретры.
- M. puborectalis (лобково-прямокишечная мышца) – охватывает прямую кишку петлей. Ее тонус формирует аноректальный угол, критичный для удержания кала, но также создает дополнительную опору для уретры.
- M. iliococcygeus (подвздошно-копчиковая мышца) – формирует горизонтальное плато («тазовую диафрагму»), обеспечивая статику органов и предотвращая пролапс [5].
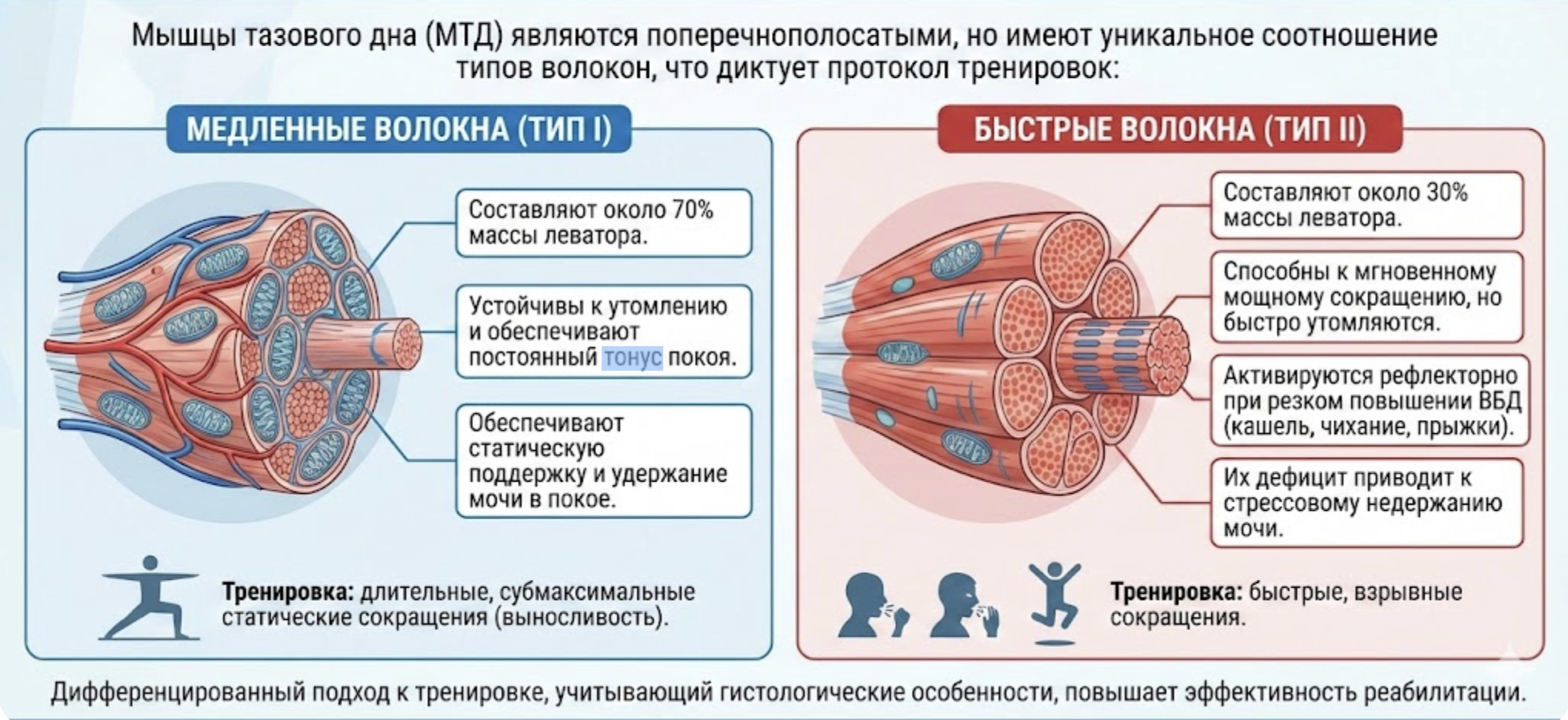
2.2. Гистология и типы мышечных волокон
Мышцы тазового дна (МТД) являются поперечнополосатыми, но имеют уникальное соотношение типов волокон, что диктует протокол тренировок (рис. 1):
- Медленные волокна (тип I). Составляют около 70% массы леватора. Они устойчивы к утомлению и обеспечивают постоянный тонус покоя, необходимый для статической поддержки и удержания мочи в покое. Их тренировка требует длительных, субмаксимальных статических сокращений (выносливость).
- Быстрые волокна (тип II). Составляют около 30%. Они способны к мгновенному мощному сокращению, но быстро утомляются. Эти волокна активируются рефлекторно при резком повышении внутрибрюшного давления (кашель, чихание, прыжки). Их дефицит приводит к стрессовому недержанию мочи. Тренировка требует быстрых, взрывных сокращений [6].
Рис. 1. Гистология и типы мышечных волокон тазового дна
2.3. Нейрофизиологические механизмы действия
ТМТД воздействует не только на мышечную массу, но и на нервную регуляцию мочеиспускания:
- Прямое механическое закрытие. Гипертрофия мышц увеличивает пассивное давление закрытия уретры и улучшает анатомическую поддержку («backboard effect» — эффект «спинки», о которую сдавливается уретра).
- Рефлекс «промежность — детрузор». Произвольное сокращение МТД посылает афферентные импульсы по половому нерву (n. pudendus) в сакральный центр мочеиспускания (S2-S4). Это вызывает рефлекторное торможение парасимпатической активности и ингибирование сокращений детрузора. Именно этот механизм объясняет эффективность ТМТД при гиперактивном мочевом пузыре (ГМП) и ургентности [7].
- Кортикальная пластичность. Регулярные тренировки восстанавливают кортикальное представительство мышц тазового дна в головном мозге, улучшая осознанный контроль над сфинктером, который часто утрачивается после операций или травм [8].
3. Диагностика функционального состояния мышц тазового дна
Назначение ТМТД без предварительной диагностики является распространенной ошибкой. Согласно исследованиям, до 30–40% женщин и значительная часть мужчин при устной инструкции выполняют упражнение неправильно, натуживаясь (проба Вальсальвы) вместо втягивания, что усугубляет пролапс и недержание [9].
3.1. Клиническая оценка (пальцевое ректальное и влагалищное исследования)
Пальцевое исследование остается «золотым стандартом» первичной диагностики в кабинете уролога. Оно позволяет оценить силу, выносливость, координацию и способность к расслаблению.
Шкала Oxford (модифицированная) — основной инструмент квантификации силы сокращения [10]:
|
Степень (Grade) |
Клиническая характеристика |
Интерпретация |
|
0 (Nil) |
Полное отсутствие пальпируемого сокращения. |
Атония / Денервация. Требуется Электростимуляция. |
|
1 (Flicker) |
Едва ощутимое мерцание или пульсация под пальцем. Без движения. |
Тяжелая слабость. БОС обязателен. |
|
2 (Weak) |
Слабое нарастание напряжения без явного подъема («лифтинга»). |
Слабость. Необходима изоляция мышц. |
|
3 (Moderate) |
Умеренное напряжение с отчетливым ощущением подтягивания пальца вверх и вперед. |
Удовлетворительная сила. Тренировка выносливости. |
|
4 (Good) |
Хорошее сокращение, способное противостоять легкому сопротивлению пальца. |
Норма. |
|
5 (Strong) |
Сильное сокращение, палец плотно сжимается и втягивается внутрь против сильного сопротивления. |
Отличная сила. («Спортивный таз»). |
Важно: При оценке врач должен пальпировать живот и ягодицы другой рукой, чтобы исключить совместную активацию других мышц (сокращение пресса и ягодичных мышц) [11].
3.2. Инструментальные методы (перинеометрия и ЭМГ)
Для объективизации прогресса и биологической обратной связи используются аппаратные методики.
- Перинеометрия (вагинальная/анальная манометрия).
Измерение силы сжатия пневматическим датчиком.- Нормативные значения. Нормой считается давление сжатия 30–60 cmH2O и выше. Значения <12–15 cmH2O указывают на выраженную несостоятельность мышц тазового дна [12].
- Преимущества. Позволяет пациенту видеть силу сжатия в цифрах, что повышает мотивацию.
- Корреляция. Доказана высокая прямая корреляция между оценкой по шкале Oxford и показателями перинеометра (r = 0.646, p = 0.002) [13].
- Электромиография (ЭМГ).
Регистрация электрической активности мышц (поверхностные или полостные электроды).- Роль. ЭМГ незаменима для диагностики гипертонуса (повышенная базовая активность >2–3 мкВ в покое) и диссинергии (активность абдоминальных мышц при попытке расслабить тазовое дно).
- Применение. Основной метод для БОС-терапии, позволяющий визуализировать фазы напряжения и расслабления на мониторе («бегущая строка» или график) [14].
- Ультразвуковое исследование (трансабдоминальное).
Неинвазивный метод визуализации (biofeedback). Врач оценивает смещение основания мочевого пузыря при сокращении. Правильное сокращение должно вызывать подъем шейки мочевого пузыря; опускание свидетельствует о натуживании [15].
4. Показания и анализ доказательной базы
Спектр применения ТМТД выходит далеко за рамки послеродовой реабилитации.
Ниже представлен детальный анализ эффективности метода при различных урологических патологиях на основе данных 2014–2024 гг.
4.1. Стрессовое недержание мочи (СНМ) у женщин
Это наиболее изученная область с наивысшим уровнем доказательности.
- Эффективность. Систематический обзор Cochrane (2018, обновл. 2023) подтверждает, что ТМТД достоверно эффективнее отсутствия лечения. Женщины в группе ТМТД в 8 раз чаще сообщают об излечении [16].
- Сравнение с хирургией. Мета-анализы показывают, что при легкой и средней степени СНМ эффективность ТМТД сопоставима с хирургическим лечением (слинговые операции) в среднесрочной перспективе, при полном отсутствии хирургических рисков. Однако при тяжелой степени и недостаточности сфинктера эффективность монотерапии ТМТД снижается [17].
- Долгосрочные результаты. Эффект сохраняется при условии продолжения поддерживающих тренировок. Без поддержки приверженность падает, и симптомы могут рецидивировать. Исследования показывают уровень излечения/улучшения около 58–70% через 12 месяцев [18].
4.2. Недержание мочи после радикальной простатэктомии (РПЭ)
- Раннее восстановление. Консенсус EAU и AUA состоит в том, что ТМТД ускоряет восстановление удержания мочи в раннем послеоперационном периоде (1–6 месяцев). Мета-анализы демонстрируют улучшение показателей континенции в 2,7–3,4 раза через 3 месяца после операции по сравнению с контрольной группой [19].
- Преабилитация. Начало тренировок до операции дискутабельно, но рекомендовано большинством экспертов. Исследования показывают, что предоперационное обучение позволяет пациенту освоить технику без боли и катетера, что улучшает ранние результаты (через 3 месяца), хотя и не влияет на финальную континенцию через 12 месяцев [15].
- Долгосрочный эффект. К 12 месяцам показатели в группах с ТМТД и без неё часто выравниваются за счет естественного восстановления сфинктера, однако качество жизни в первые полгода значительно выше у тренирующихся пациентов [20].
4.3. Гиперактивный мочевой пузырь (ГМП) и ургентное недержание
- Механизм. Тренировка направлена на подавление императивных позывов через сакральный рефлекс.
- Комбинация методов. ТМТД наиболее эффективна в сочетании с поведенческой терапией (режим мочеиспусканий, ограничение кофеина). Добавление ТМТД к медикаментозной терапии (М-холинолитики) повышает общую эффективность лечения [7].
- Тибиальная нейромодуляция. Для рефрактерных случаев ГМП рекомендована стимуляция n. tibialis posterior, которая часто проводится в кабинетах физиотерапии параллельно с ТМТД [21].
4.4. Эректильная дисфункция (ЭД) и преждевременная эякуляция (ПЭ)
- ЭД. Ишиокавернозные мышцы играют роль в поддержании фазы ригидности эрекции, блокируя венозный отток. Мета-анализы показывают, что ТМТД может быть эффективна при легкой и средней степени вено-окклюзивной дисфункции. Улучшение показателей IIEF-5 отмечается через 3–6 месяцев регулярных тренировок [22].
- ПЭ. Способность произвольно расслаблять мышцы тазового дна может помочь в контроле эякуляторного рефлекса, однако уровень доказательности здесь ниже (Grade C/D), и протоколы менее стандартизированы [22].
4.5. Пролапс тазовых органов (ПТО)
ТМТД рекомендована при пролапсе I–II стадии. Регулярные упражнения увеличивают жесткость мышечной пластины леваторов, уменьшая зияние половой щели и препятствуя дальнейшему опущению. Мета-анализы подтверждают уменьшение симптомов (тяжесть, дискомфорт) и улучшение стадии пролапса по POP-Q на 1 шаг у части пациенток [23].
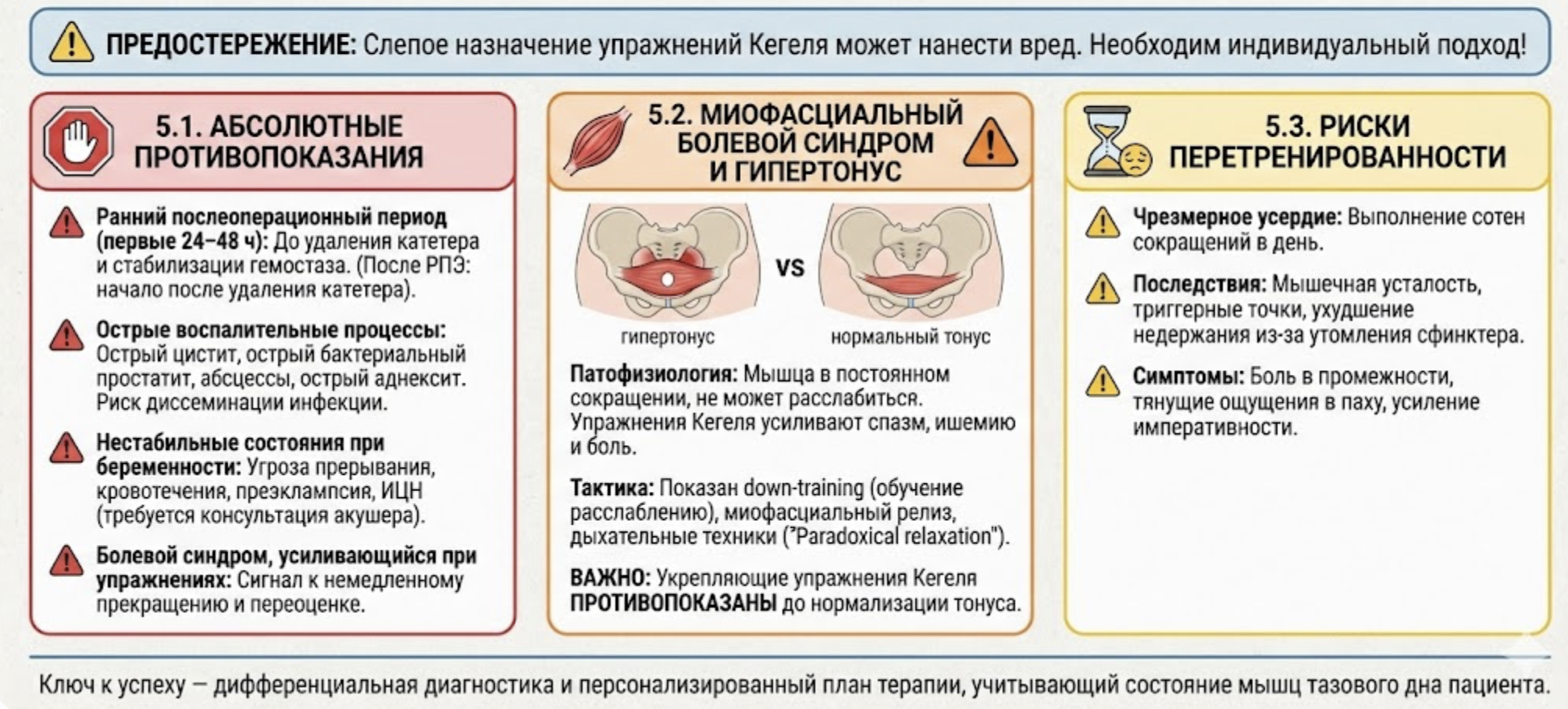
5. Противопоказания и риски
Несмотря на безопасность метода, существуют четкие ограничения. Слепое назначение упражнений Кегеля всем пациентам с тазовой болью или дизурией может нанести вред (рис. 2).
5.1. Абсолютные противопоказания
- Ранний послеоперационный период. Первые 24–48 часов после операций на органах малого таза (до удаления уретрального катетера и стабилизации гемостаза). После РПЭ начало упражнений рекомендовано сразу после удаления катетера [24].
- Острые воспалительные процессы. Острый цистит, острый бактериальный простатит, абсцессы малого таза, острый аднексит. Усиление кровообращения при сокращении мышц может способствовать диссеминации инфекции и усилению боли.
- Нестабильные состояния при беременности. Угроза прерывания беременности, кровотечения, преэклампсия, истмико-цервикальная недостаточность (требуется консультация акушера) [25].
- Наличие болевого синдрома, усиливающегося при упражнениях. Любая боль при выполнении ТМТД является сигналом к немедленному прекращению и переоценке диагноза [26].
5.2. Миофасциальный болевой синдром и гипертонус (главное относительное противопоказание)
Пациенты с хронической тазовой болью (CPPS), интерстициальным циститом или диспареунией часто имеют гипертонус мышц тазового дна.
- Патофизиология. Мышца находится в состоянии постоянного сокращения и не может расслабиться. Попытка «качать» (укреплять) такую мышцу упражнениями Кегеля приводит к усилению спазма, ишемии и болевого синдрома [27].
- Тактика. Таким пациентам показана обратная тактика — down-training (обучение расслаблению), миофасциальный релиз, дыхательные техники («Paradoxical relaxation»). Укрепляющие упражнения Кегеля противопоказаны до нормализации тонуса покоя.
5.3. Риски «перетренированности»
Чрезмерное усердие (выполнение сотен сокращений в день) может привести к мышечной усталости, появлению триггерных точек и даже ухудшению недержания из-за утомления сфинктера. Симптомы перетренированности включают боль в промежности, тянущие ощущения в паху, усиление императивности [26].
Рис. 2. Противопоказания и риски тренировки мышц тазового дна
6. Методика применения: протоколы и принципы FITT
Для достижения клинического эффекта тренировка должна строиться по принципам спортивной медицины, адаптированным для реабилитации. Простого совета «сжимайте там» недостаточно.
6.1. Принцип FITT в урологической реабилитации
Согласно международным стандартам физической терапии, назначение должно включать 4 параметра [28]:
|
Параметр |
Рекомендации для ТМТД (Сводные данные) |
|
F (Frequency) – Частота |
Оптимально: 3 сессии в день. Каждая сессия занимает 5–10 минут. Ежедневно. Минимум 3-4 раза в неделю для поддержания эффекта. |
|
I (Intensity) – Интенсивность |
Сокращения должны быть максимальными или субмаксимальными (близкими к пределу силы, но без боли). Простое «обозначение» сокращения не дает гипертрофии. |
|
T (Time) – Время (Длительность) |
Изометрические (медленные): Удержание 5–10 секунд. Отдых равен времени работы (10 сек).
Изотонические (быстрые): Быстрые сжатия на 1 сек («The Flick»). |
|
T (Type) - Тип |
Изолированная тренировка леваторов. Позиции меняются: Лежа -> Сидя -> Стоя -> В движении (функциональная тренировка). |
6.2. Инструктаж и вербальные команды
Правильная визуализация критически важна для исключения натуживания.
- Для женщин:
- Команда: «Представьте, что вы пытаетесь удержать газы и одновременно остановить струю мочи. Втяните промежность внутрь и вверх».
- Ошибки: Не втягивать живот, не сжимать ягодицы, не задерживать дыхание.
- Для мужчин (пост-РПЭ):
- Команда: «Попытайтесь укоротить половой член и подтянуть мошонку вверх» [29]. «Представьте, что вы заходите в холодную воду».
- Диагностический тест: Однократная проба остановки струи мочи допустима только для идентификации мышц, но категорически запрещена как регулярное упражнение из-за риска рефлюкса и диссинергии [30].
6.3. Стандартизированный протокол тренировки
Пример базового протокола (нарастающая сложность) [9]:
Недели 1–2 (освоение техники):
- Положение: Лежа на спине, ноги согнуты.
- Упражнение: Медленное сжатие (усилие 50%) на 3-5 сек, полное расслабление 10 сек.
- Объем: 3 подхода по 10 повторений в день.
- Цель: Научиться изолировать мышцы, не подключая живот.
Недели 3–6 (сила и выносливость):
- Положение: Сидя и стоя.
- Упражнение 1 (Медленные): Максимальное сжатие на 10 сек, отдых 10 сек. 10 повторов.
- Упражнение 2 (Быстрые): 10 быстрых и сильных сжатий (по 1 сек) для активации быстрых волокон (Тип II).
- Объем: 3 раза в день (всего 30-40 медленных и 30 быстрых сокращений).
Недели 6+ (функциональная интеграция):
- Прием «Knack» (The Knack Maneuver): Сознательное сильное сокращение мышц тазового дна непосредственно перед кашлем, чиханием, смехом или поднятием тяжести. Это предотвращает утечку мочи, блокируя уретру в момент пикового давления [31].
- Интеграция упражнений в повседневную активность (ходьба, приседания).
6.4. Роль вспомогательных методов (БОС и электростимуляция)
- Биологическая обратная связь. Не является обязательной для всех, но критически важна для пациентов с низкой проприоцепцией (Oxford 0–2). Исследования Cochrane показывают, что добавление БОС не улучшает исходы у пациентов, которые уже умеют правильно сокращать мышцы, но значительно ускоряет обучение у «новичков» и сложных пациентов [16].
- Электростимуляция (ЭС). Используется пассивно при невозможности произвольного сокращения (денервация, тяжелая атрофия). Как только пациент способен выполнить произвольное сокращение (Oxford 2+), следует переходить к активным тренировкам, так как волевое усилие дает большую кортикальную активацию [17].
7. Приверженность лечению и долгосрочный менеджмент
Низкая приверженность — главная причина неудач консервативной терапии. До 60–70% пациентов прекращают занятия через 3–6 месяцев.
7.1. Факторы, повышающие приверженность
- Регулярные визиты к врачу или физиотерапевту (раз в 1-3 месяца) для контроля техники и объективной оценки силы (перинеометрия) достоверно повышают мотивацию [32].
- Цифровые технологии (e-Health). Использование мобильных приложений-трекеров (Squeeze, Kegel Trainer) и домашних тренажеров с БОС (Elvie, kGoal) рекомендовано современными обзорами как эффективный инструмент поддержки [33].
- Реалистичные ожидания. Врач должен объяснить, что мышечная гипертрофия требует времени. Первые результаты (улучшение контроля) появляются через 4–6 недель, значимая гипертрофия — через 3–5 месяцев.
7.2. «Пожизненная» терапия
Пациенты должны понимать, что ТМТД — это образ жизни, а не курс лечения. После достижения желаемого результата (сухости) объем тренировок можно снизить до поддерживающего (2–3 раза в неделю), но полное прекращение приведет к детренированности и рецидиву симптомов (атрофия от бездействия).
8. Заключение
Тренировка мышц тазового дна в 2024 году представляет собой доказательную, высокоэффективную и безопасную методику, являющуюся первой линией терапии при большинстве форм недержания мочи. Однако ее клинический успех напрямую зависит от качества врачебного сопровождения. Переход от пассивной выдачи памяток к активной реабилитации с использованием принципов FITT, объективной диагностики (Oxford/Перинеометрия) и БОС-терапии позволяет значительно улучшить качество жизни пациентов и снизить потребность в хирургических вмешательствах.
Для практикующего уролога ключевыми компетенциями являются: умение проводить пальцевую оценку функции мышц, способность дифференцировать гипо- и гипертонус, а также владение навыком корректного обучения пациента технике изолированного сокращения леваторов без включения мышц-антагонистов.
Источники
- EAU Guidelines on the Management of Non-neurogenic Male LUTS – Uroweb, дата последнего обращения: декабря 24, 2025
[https://uroweb.org/guidelines/management-of-non-neurogenic-male-luts/summary-of-changes/2024] - AUA, SUFU Release an Amendment to the Female Stress Urinary Incontinence Guideline, дата последнего обращения: декабря 24, 2025,
[https://www.auanet.org/about-us/media-center/press-center/aua-sufu-release-an-amendment-to-the-female-stress-urinary-incontinence-guideline] - Недержание мочи > Клинические рекомендации РФ 2024 (Россия) >
[https://diseases.medelement.com/disease/%D0%BD%D0%B5%D0%B4%D0%B5%D1%80%D0%B6%D0%B0%D0%BD%D0%B8%D0%B5-%D0%BC%D0%BE%D1%87%D0%B8-%D0%BA%D0%BF-%D1%80%D1%84-2024/18122] - БОС-терапия - укрепление мышц тазового дна - ФНКЦ ФМБА, дата последнего обращения: декабря 24, 2025, [https://fnkc-fmba.ru/operatsii-i-metody-lecheniya/bos-terapiya-ukreplenie-myshts-tazovogo-dna/]
- Rodríguez-Longobardo C, López-Torres O, Guadalupe-Grau A, Gómez-Ruano MÁ. Pelvic Floor Muscle Training Interventions in Female Athletes: A Systematic Review and Meta-analysis. Sports Health. 2024
Sep-Oct;16(5):766-775. doi: 10.1177/19417381231195305. Epub 2023
Sep 9. PMID: 37688407; PMCID: PMC11346234, дата последнего обращения: декабря 24, 2025,
[https://pmc.ncbi.nlm.nih.gov/articles/PMC11346234/] - Marques A, Stothers L, Macnab A. The status of pelvic floor muscle training for women. Can Urol Assoc J. 2010 Dec;4(6):419-24. doi:10.5489/cuaj.10026. PMID: 21191506; PMCID: PMC2997838, дата последнего обращения: декабря 24, 2025, [https://pmc.ncbi.nlm.nih.gov/articles/PMC2997838/]
- The AUA/SUFU Guideline on the Diagnosis and Treatment of Idiopathic Overactive Bladder (2024), дата последнего обращения: декабря 24, 2025,
[https://www.auanet.org/documents/Guidelines/PDF/2024%20Guidelines/OAB%202024%20Unabridgedv2.pdf] - Abstract 664 ICS 2023: The experience of the pelvic floor muscle training in people with urinary incontinence: a qualitative study - ResearchGate, дата последнего обращения: декабря 24, 2025,
[https://www.researchgate.net/publication/372140748_Abstract_664_ICS_2023_The_experience_of_the_pelvic_floor_muscle_training_in_people_with_urinary_incontinence_a_qualitative_study] - Post Prostatectomy Excercises - Urology San Antonio, дата последнего обращения: декабря 24, 2025,
[https://www.urologysanantonio.com/pelvic-floor-physical-therapy/post-prostatectomy/] - Pelvic floor muscle assessment by anal examination: comparison of a digital and a manometric technique., дата последнего обращения: декабря 24, 2025, [https://www.ics.org/Abstracts/Publish/43/000049.pdf]
- Perineal Muscle Strength During Pregnancy and Postpartum: the Correlation Between Perineometry and Digital Vaginal Palpation1 - SciELO, дата последнего обращения: декабря 24, 2025,
[https://www.scielo.br/j/rlae/a/c3v4KynyWmTY7CwCpLn3XmQ/?format=pdf&lang=en] - Ozdemir FC, Pehlivan E, Melekoglu R. Pelvic floor muscle strength of women consulting at the gynecology outpatient clinics and its correlation with sexual dysfunction: A cross-sectional study. Pak J Med Sci. 2017 Jul-Aug;33(4):854-859. doi: 10.12669/pjms.334.12250. PMID: 29067053; PMCID: PMC5648952, дата последнего обращения: декабря 24, 2025,
[https://pmc.ncbi.nlm.nih.gov/articles/PMC5648952/] - Oxford Grading Scale vs manometer for assessment of pelvic floor strength in nulliparous sports students - PeerJ, дата последнего обращения: декабря 24, 2025, [https://peerj.com/articles/17848/Oxford_scale.pdf]
- Frazão LB, Couto LA, Peres ACAM, Marques AP, Pássaro AC. Assessment of Female Pelvic Floor Muscles: An Integrative Review. Int J Womens Health. 2025 Jul 30;17:2377-2393. doi:10.2147/IJWH.S532149. PMID:40757267; PMCID: PMC12318524, дата последнего обращения: декабря 24, 2025, [https://pmc.ncbi.nlm.nih.gov/articles/PMC12318524/]
- Incontinence after Prostate Treatment: AUA/GURS/SUFU Guideline, дата последнего обращения: декабря 24, 2025, [https://www.auanet.org/guidelines-and-quality/guidelines/incontinence-after-prostate-treatment]
- Pelvic floor muscle training with feedback or biofeedback for urinary incontinence in women - Fernandes, ACNL - 2025 | Cochrane Library, дата последнего обращения: декабря 24, 2025, [https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD009252.pub2/]
- Carlson K, Andrews M, Bascom A, Baverstock R, Campeau L, Dumoulin C, Labossiere J, Locke J, Nadeau G, Welk B. 2024 Canadian Urological Association guideline: Female stress urinary incontinence. Can Urol
Assoc J. 2024 Apr;18(4):83-102. doi: 10.5489/cuaj.8751. PMID: 38648655; PMCID: PMC11034962, дата последнего обращения: декабря 24, 2025, [https://pmc.ncbi.nlm.nih.gov/articles/PMC11034962/] - Curillo-Aguirre CA, Gea-Izquierdo E. Effectiveness of Pelvic Floor Muscle Training on Quality of Life in Women with Urinary Incontinence: A Systematic Review and Meta-Analysis. Medicina (Kaunas). 2023 May 23;59(6):1004. doi: 10.3390/medicina59061004. PMID: 37374208; PMCID: PMC10301414, дата последнего обращения: декабря 24, 2025, [https://pmc.ncbi.nlm.nih.gov/articles/PMC10301414/]
- The therapeutic effect of pelvic floor muscle training on stress urinary incontinence following prostatectomy: a systematic review and meta-analysis - NIH, дата последнего обращения: декабря 24, 2025,
[https://pmc.ncbi.nlm.nih.gov/articles/PMC10406533/] - Preoperative pelvic floor muscle exercise for continence after radical prostatectomy: a systematic review and meta-analysis - Frontiers, дата последнего обращения: декабря 24, 2025,
[https://www.frontiersin.org/journals/public-health/articles/10.3389/fpubh.2023.1186067/full] - EAU Guidelines on Non-neurogenic Female LUTS - DISEASE MANAGEMENT - Uroweb, дата последнего обращения: декабря 24, 2025,
[https://uroweb.org/guidelines/non-neurogenic-female-luts/chapter/disease-management] - Myers C, Smith M. Pelvic floor muscle training improves erectile dysfunction and premature ejaculation: a systematic review. Physiotherapy. 2019 Jun;105(2):235-243. doi: 10.1016/j.physio.2019.01.002. Epub 2019 Jan 14. PMID: 30979506, дата последнего обращения: декабря 24, 2025,
[https://pubmed.ncbi.nlm.nih.gov/30979506/] - EAU Guidelines on Non-neurogenic Female LUTS - Uroweb, дата последнего обращения: декабря 24, 2025, [https://uroweb.org/guidelines/non-neurogenic-female-luts/summary-of-changes]
- Pelvic floor muscle training for men undergoing/following prostatectomy. - RACGP, дата последнего обращения: декабря 24, 2025,
[https://www.racgp.org.au/clinical-resources/clinical-guidelines/handi/patient-resources/rehab-pain-management/pelvic-floor-muscle-training-for-men-prostatectomy] - Why can't I exercise during pregnancy? Time to revisit medical 'absolute' and 'relative' contraindications: systematic review of evidence of harm and a call to action | British Journal of Sports Medicine, дата последнего обращения: декабря 24, 2025, [https://bjsm.bmj.com/content/54/23/1395]
- Signs of Overdoing Kegels: Understanding the Limits of Pelvic Floor Exercises, дата последнего обращения: декабря 24, 2025,
[https://saraogihospital.com/signs-of-overdoing-kegels-understanding-the-limits-of-pelvic-floor-exercises/] - Weak Pelvic Floor: Exercises To Avoid - Kegel8, дата последнего обращения: декабря 24, 2025,
[https://www.kegel8.co.uk/blogs/exercise-strengthen/exercises-which-damage-your-pelvic-floor] - 4 General Principles of Exercise Prescription - Centre for Health Protection, дата последнего обращения: декабря 24, 2025, [https://www.chp.gov.hk/archive/epp/files/DoctorsHanbook_ch4.pdf]
- Ben Ami N, Feldman R, Dar G. Verbal Instruction for Pelvic Floor Muscle Contraction among Healthy Young Males. Int J Environ Res Public Health. 2022 Sep 23;19(19):12031. doi: 10.3390/ijerph191912031. PMID: 36231333; PMCID: PMC9566287, дата последнего обращения: декабря 24, 2025,
[https://pmc.ncbi.nlm.nih.gov/articles/PMC9566287/] - Pelvic floor muscle exercises | Prostate Cancer UK, дата последнего обращения: декабря 24, 2025,
[https://prostatecanceruk.org/prostate-information-and-support/living-with-prostate-cancer/pelvic-floor-muscle-exercises] - Hodges P, Stafford R, Coughlin GD, Kasza J, Ashton-Miller J, Cameron AP, Connelly L, Hall LM. Efficacy of a personalised pelvic floor muscle training programme on urinary incontinence after radical prostatectomy (MaTchUP): protocol for a randomised controlled trial. BMJ Open. 2019 May 5;9(5):e028288. doi: 10.1136/bmjopen-2018-028288. PMID: 31061057; PMCID: PMC6502040, дата последнего обращения:
декабря 24, 2025, https://pubmed.ncbi.nlm.nih.gov/31061057/ - The Role of Pelvic Floor Exercises on Post-Prostatectomy Incontinence | Journal of Urology, дата последнего обращения: декабря 24, 2025 [https://www.auajournals.org/doi/10.1097/01.ju.0000072900.82131.6f]
- ICS 2023 Abstract #23 A scoping review of digital technologies for women's pelvic floor muscle training to manage urinary incontinence across the life course., дата последнего обращения: декабря 24,
2025, [https://www.ics.org/2023/abstract/23]
Дополнительные источники
- Understanding Pelvic Floor Strength: A Guide to the Modified Oxford Scale, дата последнего обращения: декабря 24, 2025,
https://corepelvicfloortherapy.com/understanding-pelvic-floor-strength-a-guide-to-the-modified-oxford-scale/ - Pedraza R, Nieto J, Ibarra S, Haas EM. Pelvic muscle rehabilitation: a standardized protocol for pelvic floor dysfunction. Adv Urol. 2014;2014:487436. doi: 10.1155/2014/487436. Epub 2014 Jun 11. PMID: 25006337; PMCID: PMC4071781, дата последнего обращения: декабря 24, 2025,
https://pmc.ncbi.nlm.nih.gov/articles/PMC4071781/ - Pelvic floor muscle training versus no treatment, or inactive control treatments, for urinary incontinence in women - Dumoulin, C - Cochrane Library, дата последнего обращения: декабря 24, 2025,
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005654.pub4/full - Riemsma R, Hagen S, Kirschner-Hermanns R, Norton C, Wijk H, Andersson KE, Chapple C, Spinks J, Wagg A, Hutt E, Misso K, Deshpande S, Kleijnen J, Milsom I. Can incontinence be cured? A systematic review of cure rates. BMC Med. 2017 Mar 24;15(1):63. doi: 10.1186/s12916-017-0828-2. PMID: 28335792; PMCID: PMC5364653, дата последнего обращения: декабря 24, 2025. https://pmc.ncbi.nlm.nih.gov/articles/PMC5364653/
- Bø K, Hilde G. Does it work in the long term?--A systematic review on pelvic floor muscle training for female stress urinary incontinence. Neurourol Urodyn. 2013 Mar;32(3):215-23. doi: 10.1002/nau.22292. Epub 2012 Jul 27. PMID: 22847318, дата последнего обращения: декабря 24, 2025,
https://pubmed.ncbi.nlm.nih.gov/22847318/ - A narrative review of pelvic floor muscle training in the management of incontinence following prostate treatment - Translational Andrology and Urology, дата последнего обращения: декабря 24, 2025,
https://tau.amegroups.org/article/view/99491/html - Wong C, Louie DR, Beach C. A Systematic Review of Pelvic Floor Muscle Training for Erectile Dysfunction After Prostatectomy and Recommendations to Guide Further Research. J Sex Med. 2020 Apr;17(4):737-748. doi: 10.1016/j.jsxm.2020.01.008. Epub 2020 Feb 3. PMID: 32029399, дата последнего обращения: декабря 24, 2025, https://pubmed.ncbi.nlm.nih.gov/32029399/
- Espiño-Albela A, Castaño-García C, Díaz-Mohedo E, Ibáñez-Vera AJ. Effects of Pelvic-Floor Muscle Training in Patients with Pelvic Organ Prolapse Approached with Surgery vs. Conservative Treatment: A Systematic Review. J Pers Med. 2022 May 17;12(5):806. doi: 10.3390/jpm12050806. PMID: 35629228; PMCID: PMC9142907, дата последнего обращения: декабря 24, 2025,
https://pmc.ncbi.nlm.nih.gov/articles/PMC9142907/ - Pelvic floor muscle training for preventing and treating urinary and faecal incontinence in antenatal and postnatal women - Woodley, SJ - 2020 | Cochrane Library, дата последнего обращения: декабря 24, 2025,
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD007471.pub4/references - Do Kegels Work? Are Kegels Bad for You? It Depends. - Toronto Physiotherapy, дата последнего обращения: декабря 24, 2025,
https://torontophysiotherapy.ca/do-kegels-work-are-kegels-bad-for-you/ - Cho ST, Kim KH. Pelvic floor muscle exercise and training for coping with urinary incontinence. J Exerc Rehabil. 2021 Dec 27;17(6):379-387. doi:10.12965/jer.2142666.333. PMID: 35036386; PMCID: PMC8743604, дата последнего обращения: декабря 24, 2025,
https://pmc.ncbi.nlm.nih.gov/articles/PMC8743604/ - 12. Pelvic Floor Muscle Training for Stress Urinary Incontinence, with and without Biofeedback: A Systematic Review and Meta-analysis of Randomized Controlled Trials, дата последнего обращения: декабря 24, 2025,
https://openurologyandnephrologyjournal.com/VOLUME/15/ELOCATOR/e1874303X2208181/ - 13. Kharaji G, ShahAli S, Ebrahimi-Takamjani I, Sarrafzadeh J, Sanaei F, Shanbehzadeh S. Supervised versus unsupervised pelvic floor muscle training in the treatment of women with urinary incontinence - a systematic review and meta-analysis. Int Urogynecol J. 2023 Jul;34(7):1339-1349. doi: 10.1007/s00192-023-05489-2. Epub 2023 Feb 22. PMID: 36811635; PMCID: PMC9944784, дата последнего обращения: декабря 24, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9944784/
- ICS 2023 Abstract #229 Online group-based pelvic floor muscle training for urinary incontinence in older women - International Continence Society, дата последнего обращения: декабря 24, 2025,
https://www.ics.org/2023/abstract/229







 Скачать
Скачать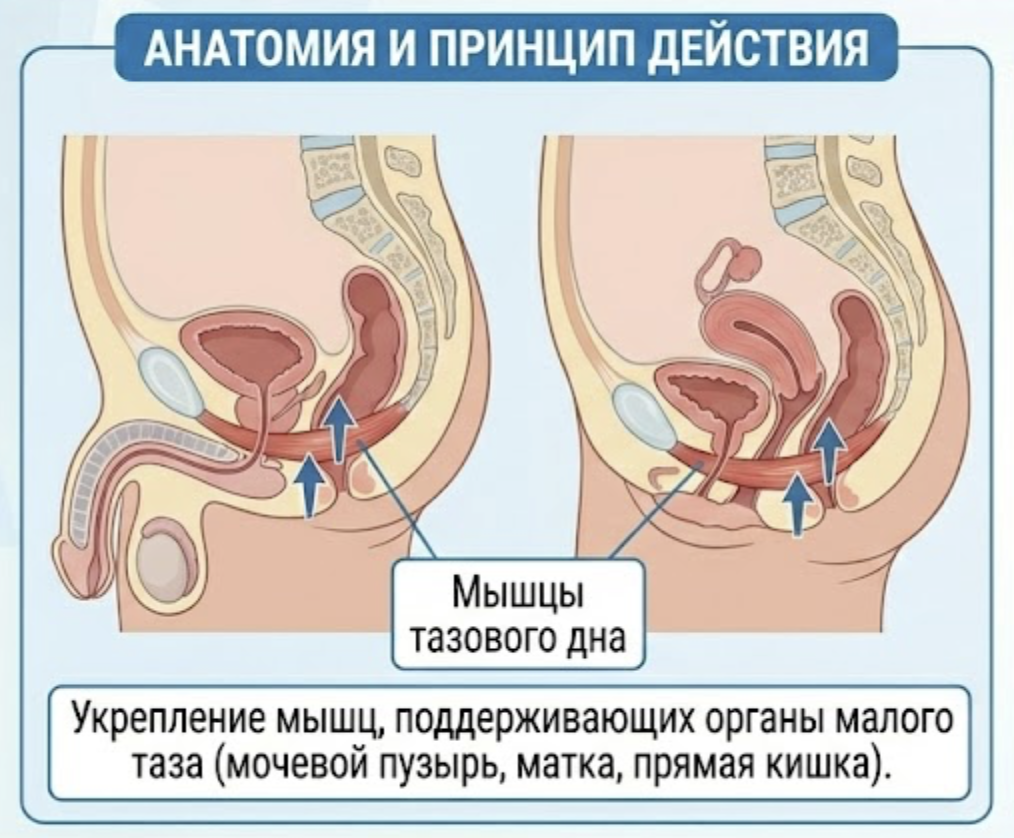











Комментарии