Ниткин Д.М., Тарендь Д.Т., Карпович Д.И., Гресь А.А., Милошевский П.В., Савицкий М.В.
Сведения об авторах:
- Ниткин Д.М. – д.м.н., профессор кафедры урологии и нефрологии, ректор ГУО «Белорусская медицинская академия последипломного образования», г. Минск, Республика Беларусь, РИНЦ AuthorID 811434
- Тарендь Д.Т. – к.м.н., доцент, заведующий кафедрой урологии и нефрологии ГУО «Белорусская медицинская академия последипломного образования», г. Минск, Республика Беларусь, РИНЦ AuthorID 787169
- Карпович Д.И. – заведующий ангиографическим кабинетом УЗ «МОКБ», г. Минск, Республика Беларусь Гресь А.А. – д.м.н., профессор, кафедра урологии и нефрологии ГУО «Белорусская медицинская академия последипломного образования», г. Минск, Республика Беларусь
- Милошевский П.В. – заведующий отделением урологии №1 УЗ «МОКБ», г. Минск, Республика Беларусь Савицкий М.В. – врач-уролог УЗ «Минская областная клиническая больница», г. Минск, Республика Беларусь
DOI: 10.29188/2222-8543-2020-12-3-80-87
ВВЕДЕНИЕ
С развитием рентгенологии и появлением рентгенконтрастных препаратов в медицине в арсенале диагностических методов врачей разных специальностей прочно закрепилась ангиография. А внедрение специального эндоваскулярного инструментария, создаваемого вначале исключительно для диагностических целей и чрезкожных доступов, позволило зародиться новому методу лечения – интервенционной или рентгенэндоваскулярной хирургии.
МАТЕРИАЛЫ И МЕТОДЫ
Артериовенозные фистулы после резекции почки
Развитие и совершенствование методов лучевой диагностики (таких как ультразвуковое исследование (УЗИ), мультиспиральная компьютерная томография (МСКТ)) существенно повлияло на лечебную тактику в отношении ряда онкоурологических заболеваний. В частности, использование данных диагностических методов позволило выявлять образования почки небольших размеров (Т1- Т2) в субклинических формах. Это, в свою очередь, привело к более широкому развитию органосохраняющей хирургии при раке почки. Сегодня резекция почки является общепризнанным стандартом лечения локализованного рака почки. Ее онкологические результаты схожи с нефрэктомией, а показания к ней расширены от удаления поверхностных образований до глубоколежащих в паренхиме и затрагивающих полостную систему почки.
В таблице 1 представлена структура резекций по поводу опухоли почки в клинике урологии ГУО «БелМАПО» на базе УЗ «МОКБ» с 2017 г. по 2019 г. Число резекций почки с каждым годом растет. Более того, увеличивается количество лапароскопических операций, что связано с развитием техники и приобретением урологами опыта данных оперативных вмешательств. В 2019 г. число лапароскопических вмешательств превысило число открытых (табл. 1).
Таблица 1. Резекции почки по поводу опухоли 2017-2019 г. Опыт урологического отделения № 1 УЗ «МОКБ»
Table 1. Kidney resections for kidney neoplasia from 2017 to 2019. Experience department of urology MRCH
| Вид резекции Type of resection |
2017 | 2018 | 2019 |
|---|---|---|---|
| Открытая open |
20 | 37 | 19 |
| Лапароскопическая laparoscopic |
0 | 2 | 28 |
РЕЗУЛЬТАТЫ
Атерио-венозные фистулы после резекции почки
Возрастающее количество органосохраняющих операций при раке почки привело к более частому развитию геморрагических осложнений в раннем и позднем послеоперационном периоде [1]. Одним из таких специфических осложнений, связанным с повреждением паренхиматозных сосудов, возникающих в ходе любой резекции почки, является образование артерио-венозных фистул (АВФ).
Клиническими проявлениями посттравматических артерио-венозных соустий почек является макрогематурия длительного, а зачастую профузного характера, возникающая вскоре после резекции (чаще на 5-8 сутки). По литературным данным интервал ее появления колеблется от 2-х дней до 1 месяца после операции. Реже наблюдается артериальная гипертензия, клиника ретроперитонеального кровотечения.
При этом данные компьютерной томографии (КТ) или УЗИ почти всегда не дают какой-либо диагностически значимой информации, кроме наличия сгустков в полостной системе резецированной почки либо в мочевом пузыре. В тех клинических ситуациях, когда консервативная гемостатическая терапия не позволяла купировать макрогематурию прибегали, как правило, к хирургическому лечению в объеме нефрэктомии [2]. Однако, имеющиеся на сегодняшнем этапе развития медицинских технологий методы внутрисосудистого гемостаза, позволяют выполнить окклюзию патологического артерио-венозного соустья и сохранить оперированную почку [3-9].
Почечная ангиография – рентгенконтрастный инвазивный метод исследования, который позволяет не только наиболее точно установить диагноз АВФ, но и эффективно осуществить гемостаз. Почечная ангиография подразделяется на:
- селективную – когда контрастное вещество вводится непосредственно в почечную артерию, тем самым контрастируются все ветви почечной артерии.
- суперселективную – когда контрастируются отдельные ветви почечной артерии (2-3-его порядка). Она используется для более точной топической диагностики патологического процесса в сосудистой системе почки (рис. 1).
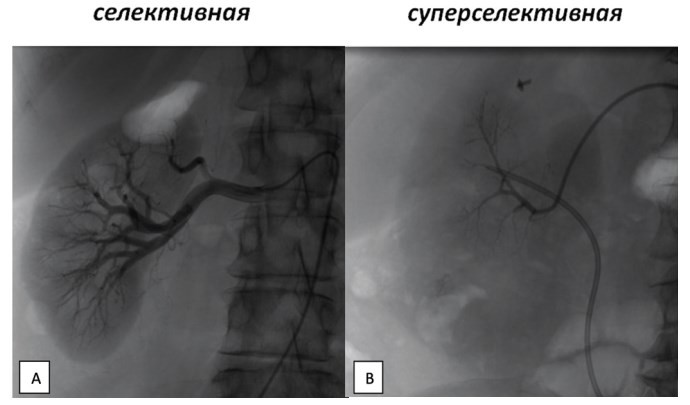
Рис.1. Виды почечной ангиографии
Fig.1. Types of renal angiography: A – selective: B - superselective
Чаще всего используется трансфеморальный доступ: под местной анестезией выполняется пункция бедренной артерии, по просвету иглы в сосуд под рентгеноскопическим контролем вводится проводник, а сама игла извлекается. Затем по проводнику вводится интродъюсер 5-7 Fr. По проводнику через интродъюсер вводится ангиографический катетер, который под рентгеноскопическим контролем проводится через наружную и общую подвздошные артерии в аорту а затем в почечную артерию на стороне поражения. В случае тяжелого атеросклеротического поражения либо девиации сосудов доступ может производиться через локтевую или лучевую артерию.
При введении контраста в ствол почечной артерии получается селективная почечная ангиография, которая позволяет оценить ангиоархитектонику всей почки и выявить грубые нарушения в системе кровоснабжения органа. Данный тип почечной ангиографии позволяет визуализировать только крупные артерио-венозные фистулы
Суперселективную почечную ангиографию производят для уточнения локализации патологического процесса в сосудистом дереве почки и получения более четкого изображения дистальных его отделов.
Анализ почечных ангиограмм позволяет выявить ангиографические признаки (прямые и косвенные) источника гематурии [2].
Косвенные признаки кровотечения включают в себя:
- неравномерное контрастирование органа в паренхиматозной фазе исследования;
- участок накопления контрастного вещества, который сохраняется на протяжении всей венозной фазы исследования;
- ускоренное наступление венозной фазы (через несколько секунд после внутриартериального введения контрастного вещества);
- визуализация поздней артериальной и ранней венозной фаз одновременно (рис. 2). Прямые признаки выявляются только при суперселективной ангиографии почечных сосудов 2-3-го порядка.
К прямым признакам Даренков А.Ф. и соавт. относят:
- обрывы концевых ветвей артерий;
- наличие четко ограниченного участка накопления контраста, дренируемое притоками почечной вены (рис. 3) [2].
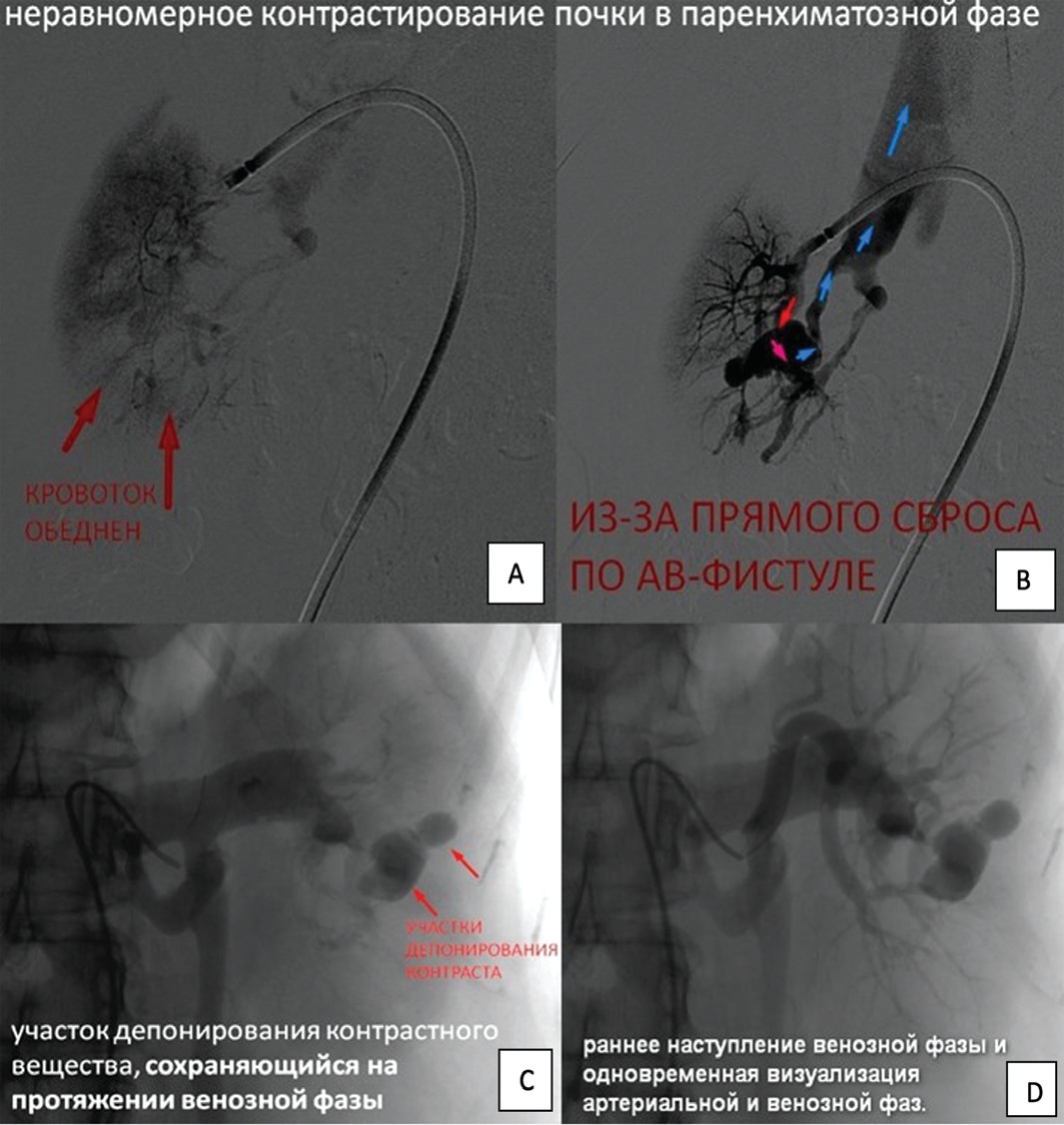
Рис. 2.Косвенные признаки АВФ
Fig. 2. Indirect sings of arteriovenous fistula. Top photos - uneven contrast of the kidney in the parenchymal phase: A - blood flow is depleted; B - due to direct discharge via arterio-venous fistula. С - the site of contrast agent deposition that persists during the venous phase. D - early onset of venous phase and simultaneous visualization of arterial and venous phases
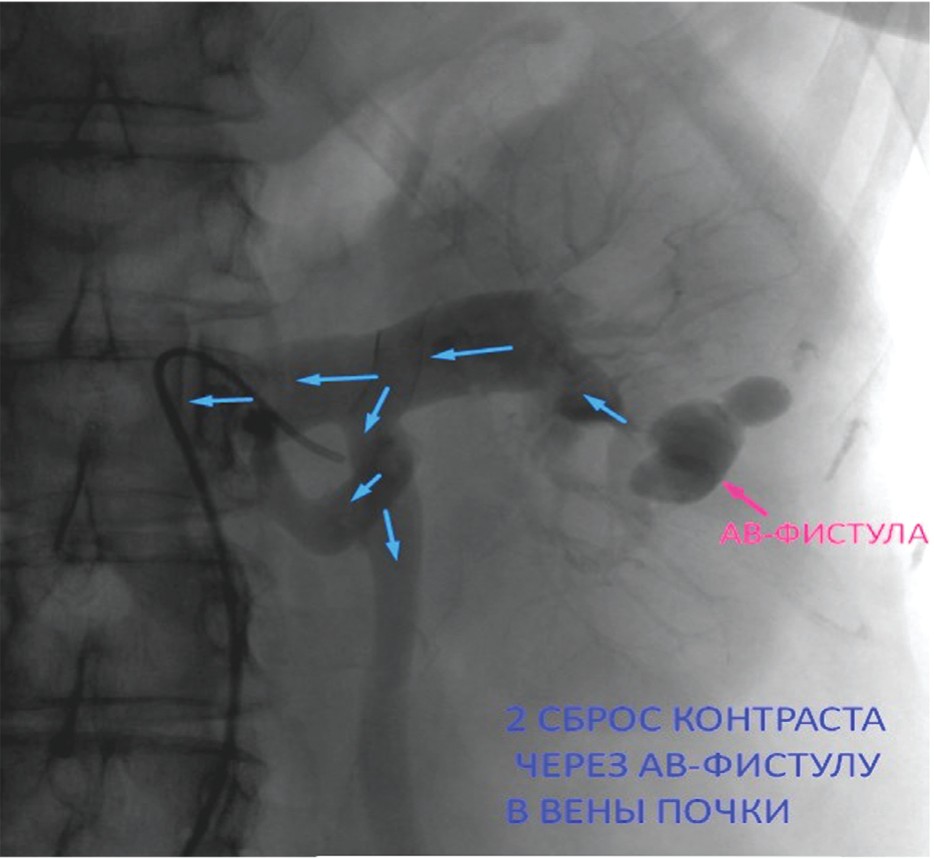
Рис. 3. Прямой признак АВФ
Fig. 3. Direct sign of arteriovenous fistula. Red arrow - arterio-venous fistula. Blue arrows - resetting the contrast through the arterio-venous fistula to the kidney veins
После завершения диагностического этапа вмешательства, когда АВФ четко лоцирована, приступают к суперселективной эмболизации – эндоваскулярной чрескатетерной окклюзии артерий с помощью эмболизирующих частиц или жидкостей.
Цель эмболизации – окклюзия сосуда проксимальнее места повреждения артерии.
При суперселективной эмболизации риск ишемии органа минимален. Необходимо предельно точно определить место повреждения питающего АВФ сосуда, чтобы эмболизация была выполнена максимально селективно.
Для эффективного внутрисосудистого гемостаза в системе почечной артерии доступно несколько видов материалов, включая металлические спирали, жидкие склерозанты и эмболизирующие частицы (рис. 4).

Рис. 4. Некоторые виды материалов для эмболизации.
Fig. 4. Some types of materials for embolization: gelatin gel, polyvinyl alcohol
Факторы, влияющие на выбор материала для внутрисосудистого гемостаза:
- калибр сосуда, питающего АВФ;
- опыт хирурга и оснащенность ангиографического кабинета.
В качестве иллюстрации эффективности эндоваскулярного гемостаза приведем несколько клинических случаев, имевших место за последние 3 года в клинике урологии БЕЛМАПО на базе урологического отделения №1 МОКБ за 2017 – 2019 г.
Клинический случай №1:
Мужчина Л. 64 лет. Выполнена лапароскопическая резекция по поводу образования нижнего полюса левой почки размерами 5х5 см (рис. 5).
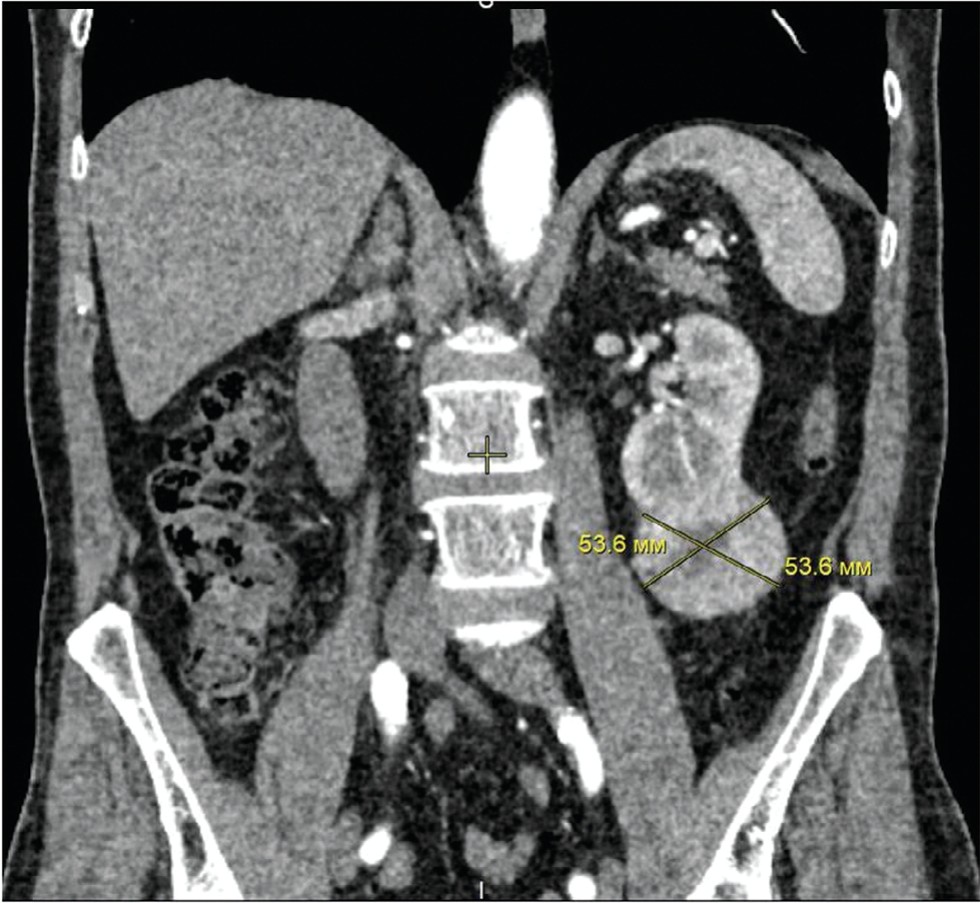
Рис. 5. Больной Л. КТ пациента Л. до операции
Fig. 5. Patient L. CT scan patient L. before the operation
Ранний послеоперационный период протекал без особенностей. Пациент выписан в удовлетворительном состоянии на 2-е сутки после операции. На 4-е сутки после резекции пациент отметил профузную гематурию со сгустками, затрудненное мочеиспускание. При поступлении в стационар по месту проживания: АД – 140/35 мм.рт.ст. ЧСС – 62 уд/мин. ЧД – 16/мин. Гемоглобин – 130 г/л, эритроциты – 4.4, лейкоциты – 7.9, тромбоциты – 214.
При сонографическом исследовании отмечается расширение чашечно-лоханочной системы (ЧЛС) левой почки и наличие сгустков в мочевом пузыре (рис. 6).
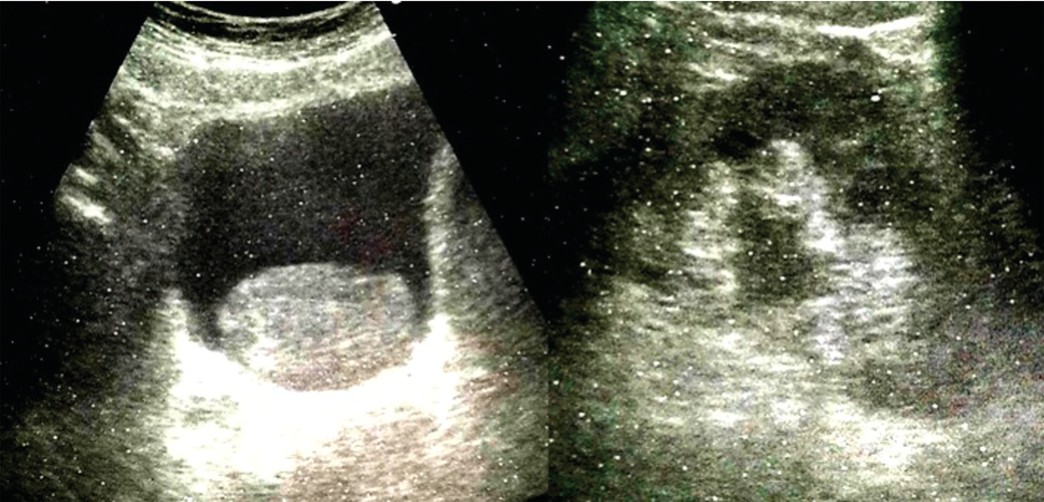
Рис. 6. Больной Л. Данные УЗ-исcледования при АВФ
Fig. 6. Patient L. Ultrasound data
По месту жительства гемотампонада мочевого пузыря устранена, налажена его перфузия, начата инфузионная и гемостатическая терапия.
Пациент переведен в урологическое отделение № 1 УЗ «МОКБ». При переводе: гемоглобин – 110 г/л, эритроциты – 3.8, лейкоциты – 15.7, тромбоциты – 227.
После подготовки пациенту выполнялась селективная почечная ангиография (рис. 7).
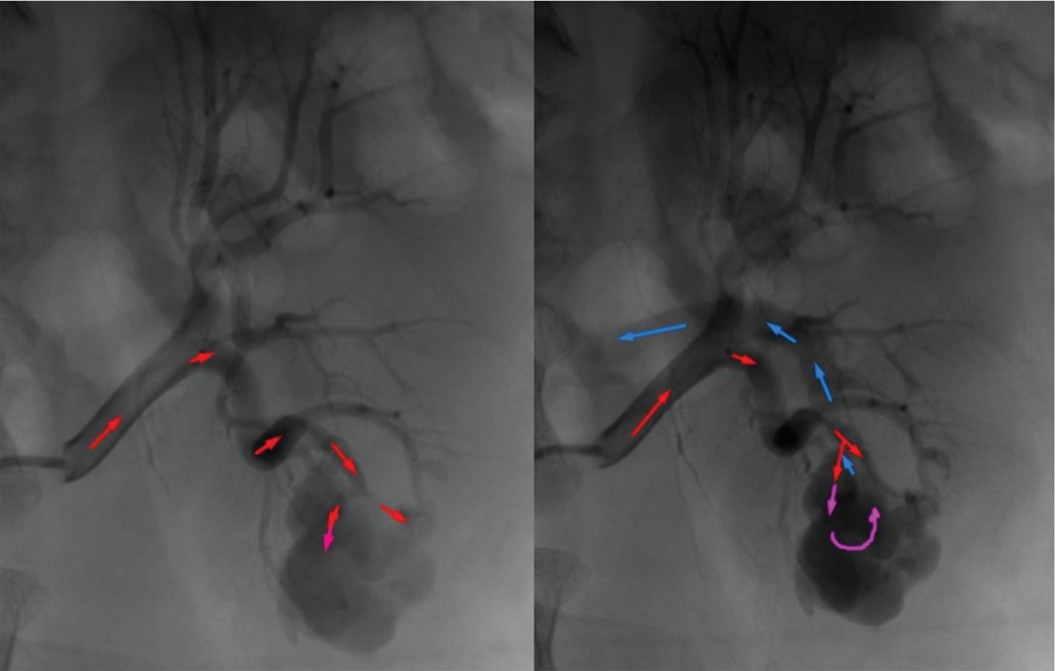
Рис. 7. Больной Л. Селективная почечная ангиография пациента Л
Fig. 7. Patient L. Selective renal angiography of patient L
На ангиограммах в нижнем сегменте левой почки визуализирован очаг депонирования контрастного вещества (АВФ) со сбросом в венозную систему.
При суперселективном контрастировании выявлена сегментарная артерия, питающая фистулу (рис. 8).
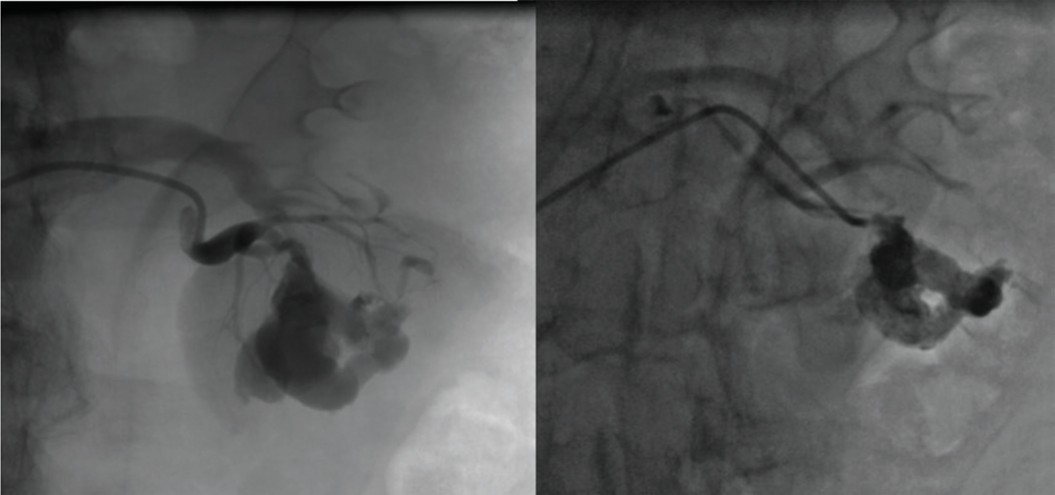
Рис. 8. Больной Л. Суперселективное контрастирование сегментарной артерии, питающей фистулу
Fig. 8. Patient L. Superselective contrasting of a segmental artery feeding the fistula
Затем проведена ее эмболизация спиралями Azur (рис. 8). Когда для полной окклюзии сосуда одной спирали недостаточно может потребоваться несколько спиралей (рис. 9) либо комбинация их с эмболизирующими частицами или склерозантами (сэндвич-методика).
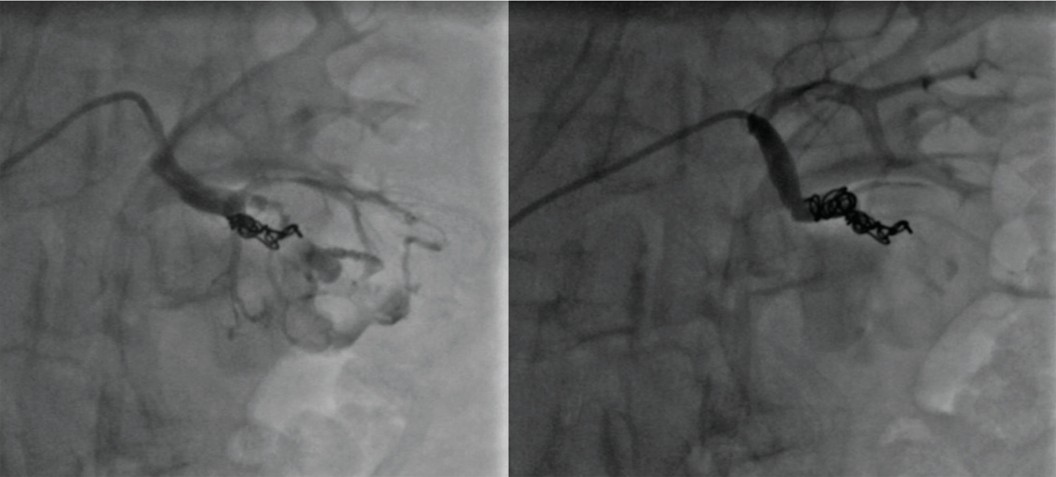
Рис. 9. Больной Л. Суперселективная эмболизация сегментарной артерии, питающей фистулу
Fig. 9. Patient L. Superselective embolisation of a segmental artery feeding the fistula
В конце операции всегда осуществляется контроль почечной ангиограммы. Гемостаз достигнут (рис. 10).
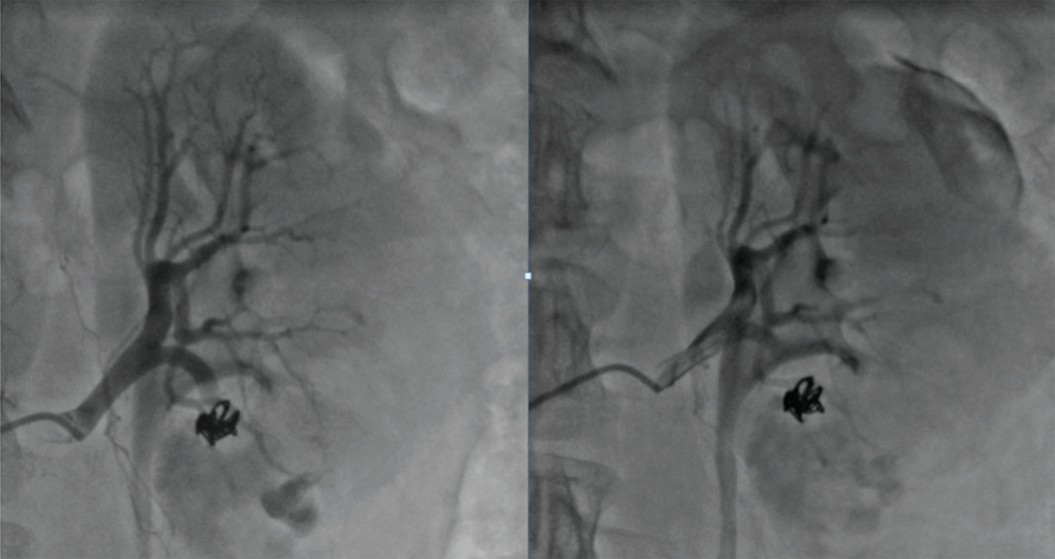
Рис. 10. Больной Л. Контрольная ангиограмма. Гемостаз достигнут
Fig. 10. Patient L. Control angiogram. Hemostasis achieved
В течение суток после эмболизации макрогематурия прекратилась. Пациент был выписан на 3-е сутки.
Стоит добавить, что спустя 20 дней после селективной эмболизации у пациента возник рецидив макрогематурии, что потребовало повторной его госпитализации и выполнения ангиографии, при которой выявлен сброс по другому сегментарному сосуду, который был и эмболизирован.
Клинический случай № 2
Ангиограмма пациентки Б. 56 лет на 12 день после открытой резекции почки. В среднем сегменте правой почки видна крупная АВФ со сбросом в венозную систему (рис. 11).
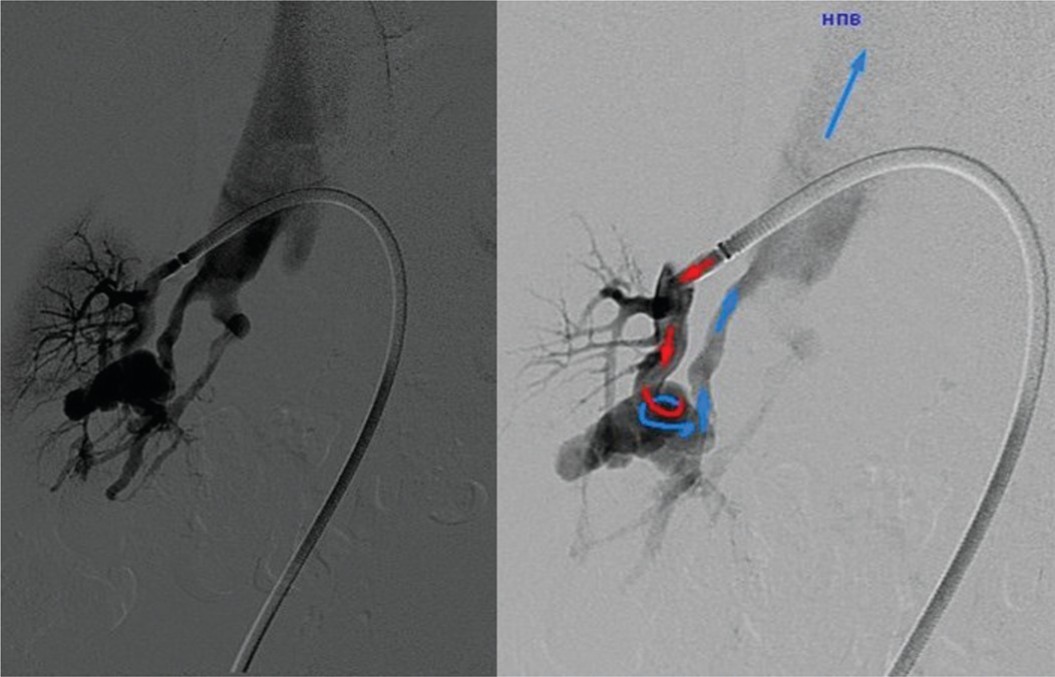
Рис. 11. Больной Б. АВФ в среднем сегменте правой почки
Fig. 11. Patient В. AVF in the middle segment of the right kidney. Blue arrow – vena cava inferior
Гемостаз достигнут путем эмболизации фистулы окклюдером Amplatzer vascular plug (рис. 12).
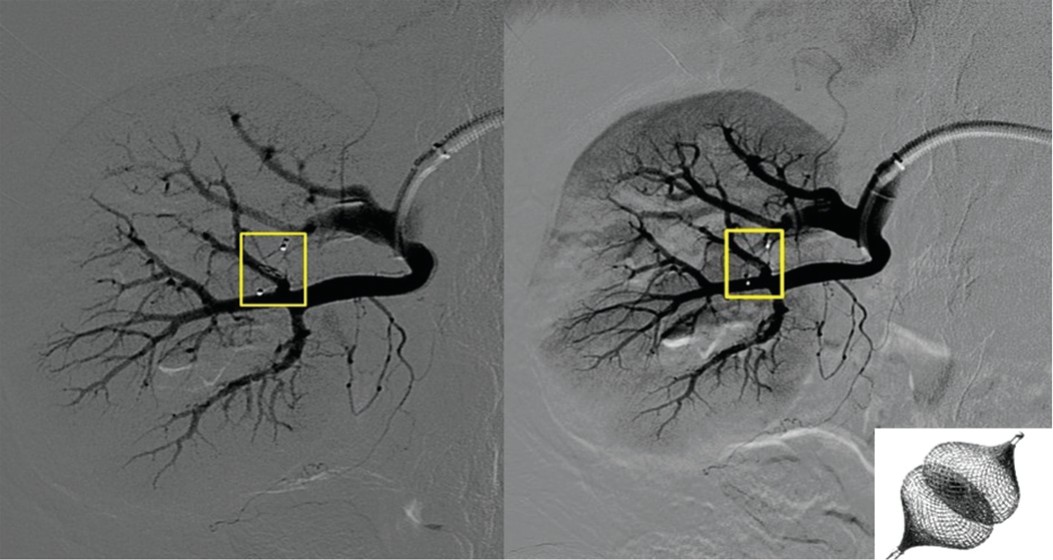
Рис. 12. Больной Б. Конечный результат эмболизации окклюдером Amplatzer vascular plug
Fig. 12. Patient В. Final end-result of embolisation with occluder Amplatzer vascular plug
Описанные выше примеры позволяют считать суперселективную эмболизацию единственным органосохраняющим методом лечения, позволяющим сохранить почку при тяжелом кровотечении после ее резекции.
Данное вмешательство нужно производить столько раз, сколько этого требует и позволяет клиническая ситуация.
Артериовенозные фистулы после пункционной нефролитотрипсии
В связи с широким внедрением малоинвазивных технологий в хирургию мочекаменной болезни открытые операции при ее лечении в настоящее время выполняются крайне редко [10]. Чрезкожная пункционная нефролитотрипсия (ЧПНЛ) считается безопасным и эффективным вмешательством в лечении мочекаменной болезни [10-12]. Тем не менее, урологи иногда встречаются с определенными осложнениями во время и после данного вмешательства.
Одним из наиболее частых осложнений является кровотечение, частота которого по данным литературы колеблется в пределах 0,8-7,6% [13].
Причиной кровотечения чаще всего является повреждение паренхиматозных сосудов в межчашечковой зоне, где проходят сегментарные почечные артерии.
Консервативные мероприятия при развитии таких кровотечений включают гемостатическую терапию, тампонаду нефростомического канала более толстым дренажом с восполнением кровопотери [15, 16]. При неэффективности консервативного лечения прибегают к использованию почечной ангиографии [17-19].
За последние 3 года в урологическом отделении № 1 МОКБ выполнено более 200 чрезкожных пункционных нефролитотрипсий. Осложнение в виде формирования артерио-венозной фистулы наблюдалось в одном случае, описание которого приводим ниже.
Клинический случай № 3
Пациенту М. 63 лет выполнялось ЧПНЛ по поводу коралловидного камня правой почки по стандартной методике через нижнюю чашку. Была достигнута полная санация от камня (stone free) с оставлением после операции нефростомического дренажа типа Malecot (рис. 13). Ранний послеоперационный период протекал без особенностей, нефростомический дренаж был удален перед выпиской из стационара.
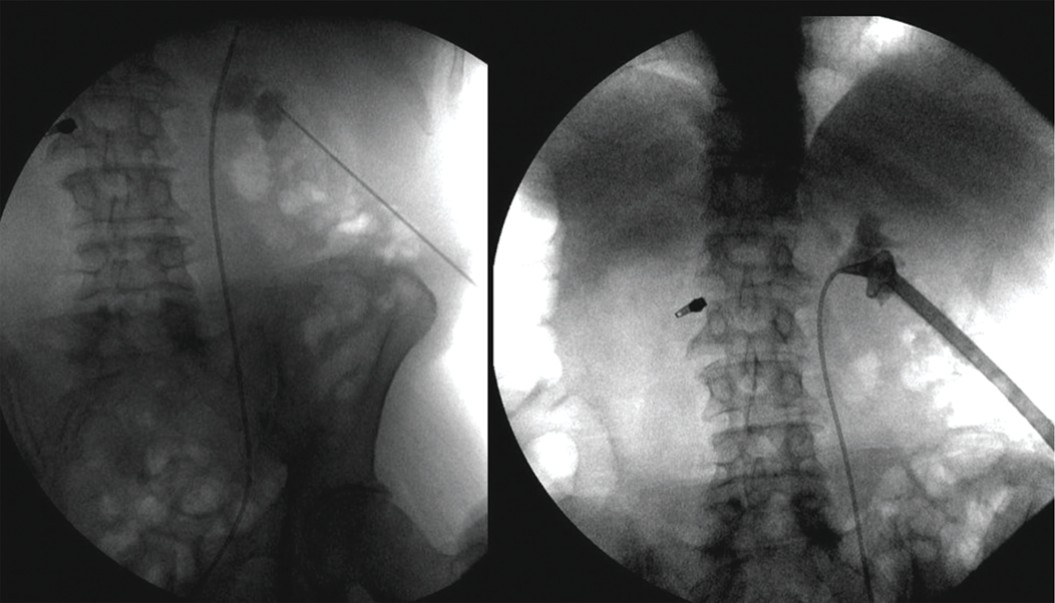
Рис. 13. Больной М. Пиелограмма вначале и в конце ЧПНЛ
Fig. 13. Patient М. Pyelography at the beginning and at the end of PCNL
Спустя 2 недели после операции пациент отметил затрудненное мочеиспускание, макрогематурию со сгустками.
При цистоскопии выявлен сгусток крови, исходящий из устья правого мочеточника. Следующим этапом пациенту выполнена селективная почечная ангиография (рис. 14).
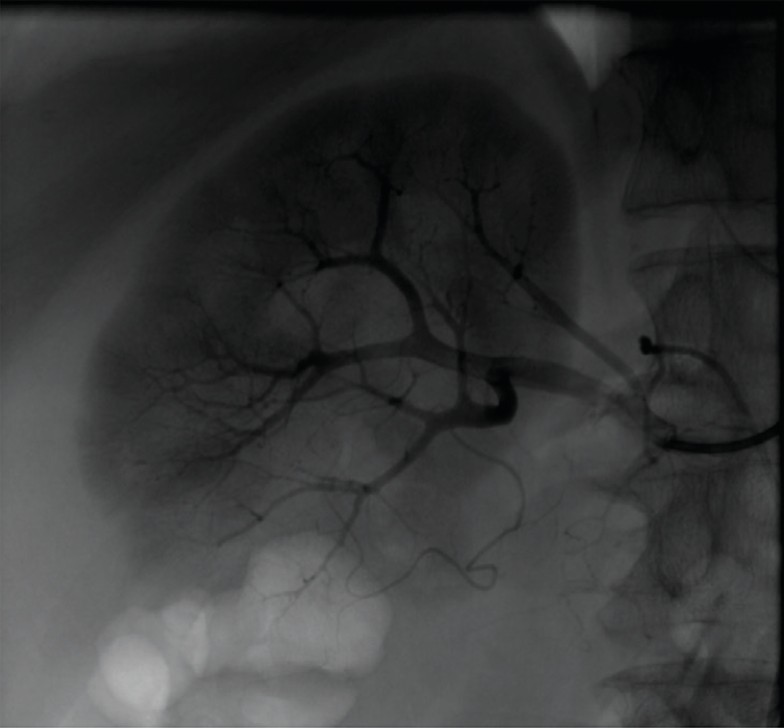
Рис. 14. Больной М. Селективная почечная ангиография
Fig. 14. Patient М. Selective renal angiography
Как видно на представленной ангиограмме прямых признаков АВФ нет. Но есть косвенные – это обеднение кровотока нижнего полюса в паренхиматозной фазе, что заставляет задуматься о наличии сброса контраста по АВФ, либо наличии дополнительного сосуда к нижнему полюсу правой почки.
При суперселективном контрастировании имеется добавочная артерия к нижнему полюсу с АВФ (рис. 15).
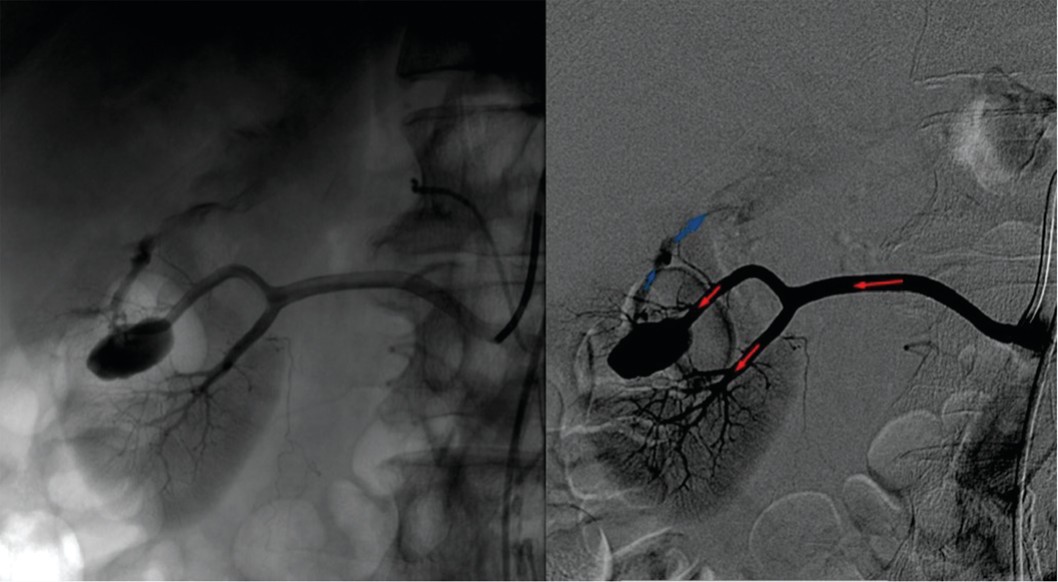
Рис. 15. Больной М. Добавочный сосуд к нижнему полюсу с АВФ
Fig. 15. Patient М. Additional vessel to the lower pole with AVF
Выполнена эмболизация сегментарной артерии, питающей фистулу, спиралями Azur. Патологическое сообщение было прервано. Гемостаз достигнут (рис. 16).
Формирование почечных АВФ после контактных уретеролитотрипсий (КУЛТ)
Еще реже в литературе встречается описание АВ-фистул, осложняющих эндоскопические вмешательства на верхних мочевыводящих путях (ВМП), в частности уретеропиелоскопий, однако такие осложнения иногда тоже имеют место [20].
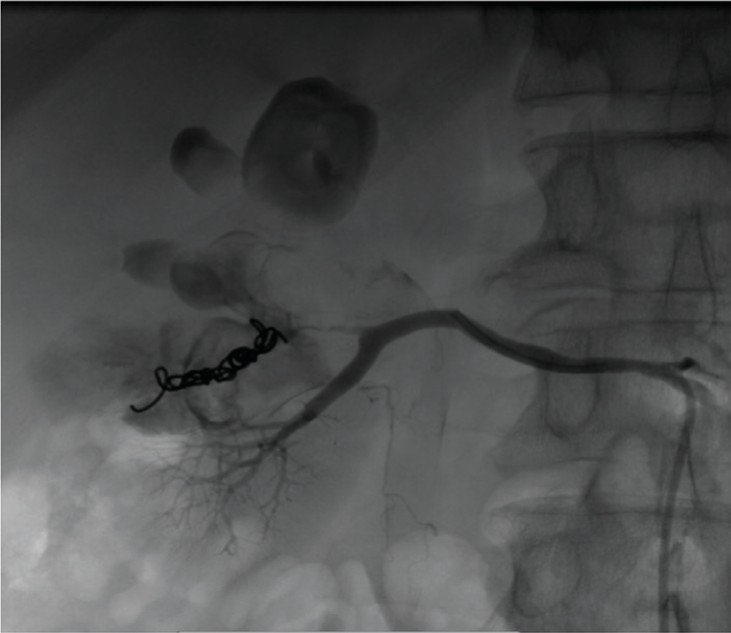
Рис. 16. Больной М. Конечный результат эмболизации спиралями Azur. Гемостаз достигнут
Fig. 16. Patient М. Final end-result of embolisation with Azur spirals. Hemostasis achieved
Из более 300 контактных уретеролитотрипсий (КУЛТ), выполненных за последние 3 года в клинике урологии БелМАПО на базе УЗ «МОКБ» был 1 случай формирования фустулы, притом сообщающейся с чашечкой – так называемой артериокаликальной (АК-фистулы). Описание случая приводим ниже
Клинический случай № 4
Пациентке А. 63-х лет выполнено КУЛТ справа. Через 4 дня выполнена замена наружного мочеточникового катетера внутренним стентом. Выписана. Через 10 дней после КУЛТ отметила появления болей в поясничной области справа, макрогематурию и повышение температуры до тела 38°С. При сонографии: выявлено расширение чашечно-лохзаночной системы справа с наличием сгустков крови в мочевом пузыре (рис. 17).
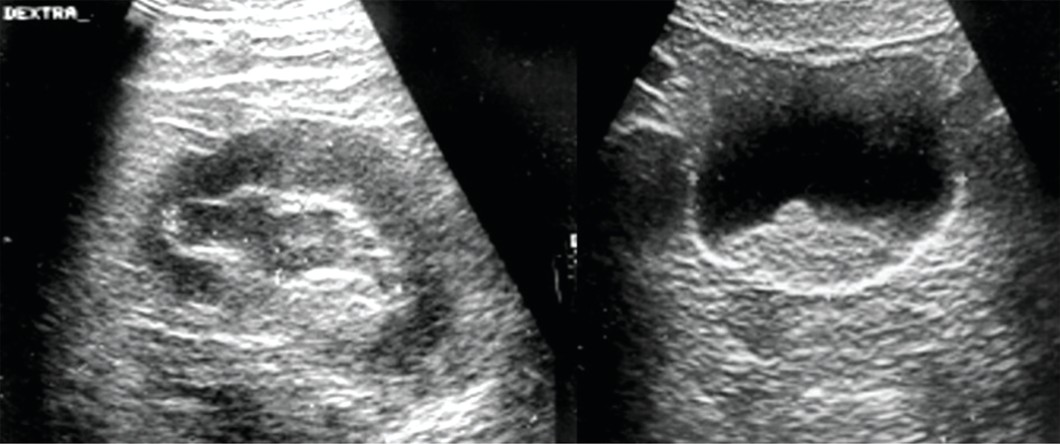
Рис. 17. Больная А. Данные УЗ-иследования
Fig. 17. Patient А. Ultrasound data
Выполнено отмывание мочевого пузыря от сгустков и рестентирование правой почки наружным мочеточниковым катетером, по которому отмечено выделение мочи с кровью. С целью определения источника гематурии пациентке было предложено ангиографичекое исследование.
На селективной почечной ангиограмме в нижнем сегменте определяется участок накопления контраста, похожий на АВФ, однако, в отличие от нее, нет сброса в венозную систему почки (рис. 18).
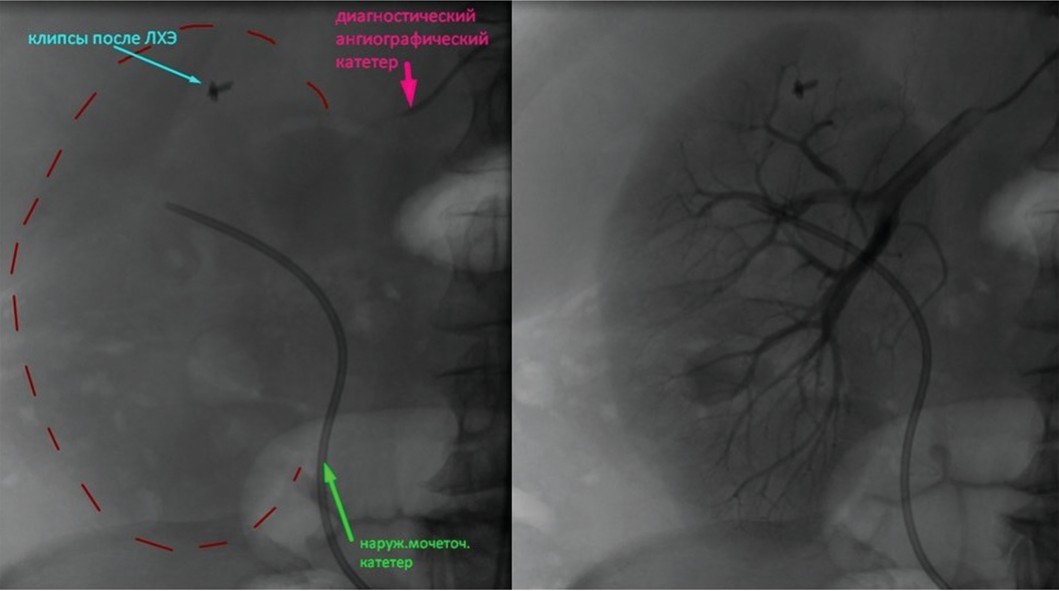
Рис. 18. Больная А. Селективная почечная ангиография.
Fig. 18. Patient А. Selective renal angiography.
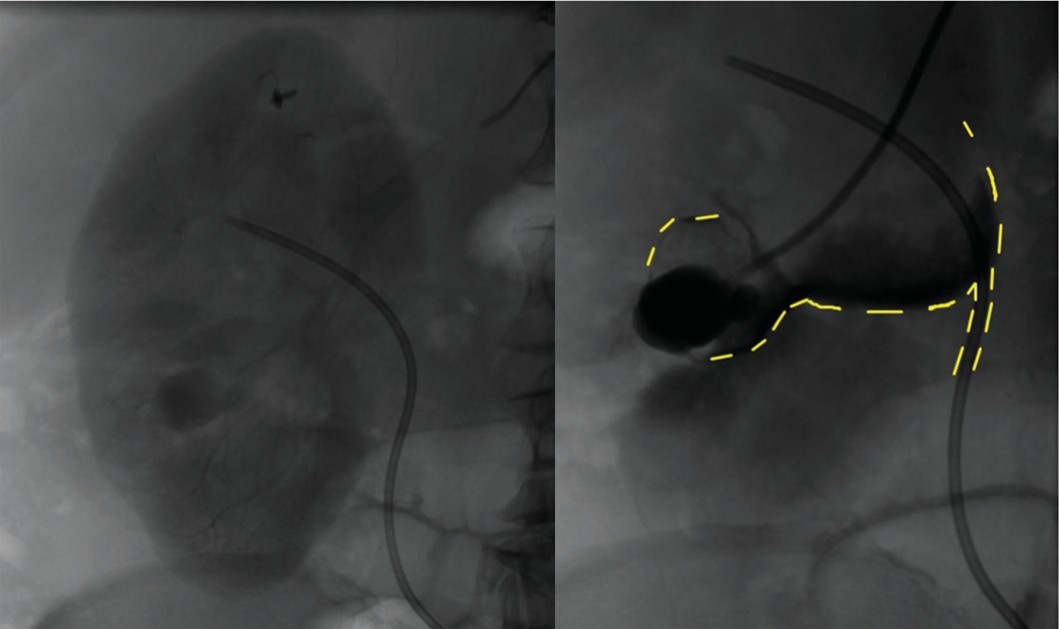
Рис. 19. Больная А. Суперселективная почечная ангиограмма.
Fig. 19. Patient А. Selective renal angiography
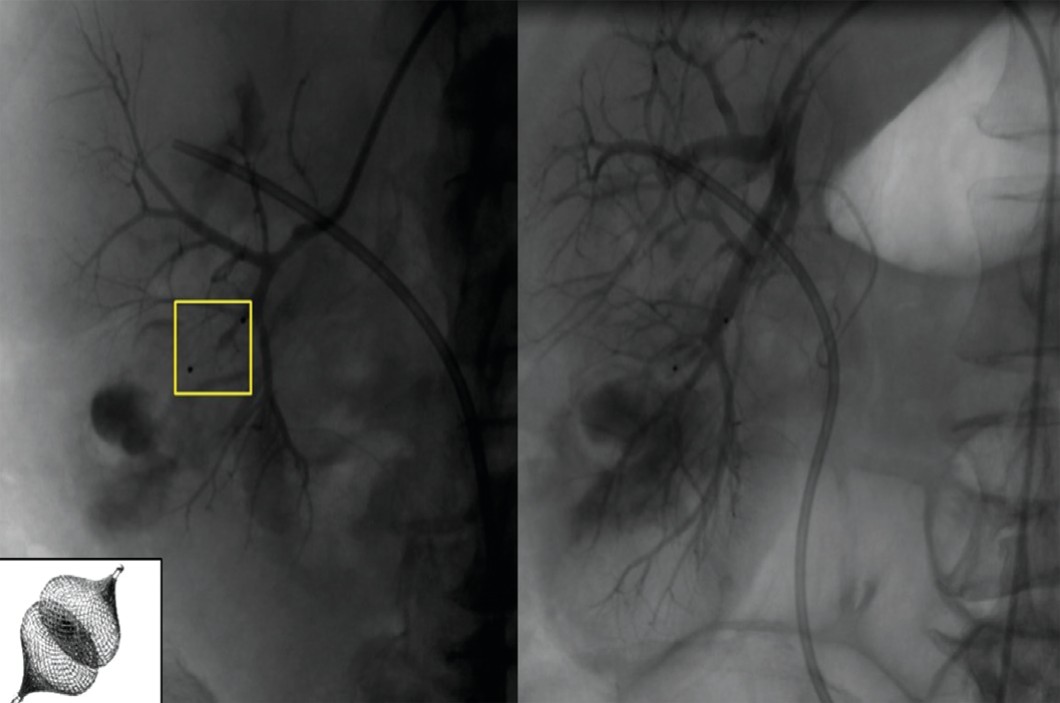
Рис. 20. Больная А. Конечный результат эмболизации окклюдером Amplatzer vascular plug
Fig. 20. Patient А. Final end-result of embolisation with occluder Amplatzer vascular plug
На поздних снимках сброса контраста по-прежнему не видно (рис. 19).
Сброс в этом случае проходит в полостную систему почки (через фистулу в нижнюю чашку и затем в лоханку), что видно при суперселективном введении контраста (рис. 19).
Патологическое сообщение с чашечкой было ликвидировано путем эмболизации питающей сегментарной артерии окклюдером Amplatzer vascular plug (рис. 20).
ВЫВОДЫ
- Одной из причин массивной макрогематурии после любых урологических вмешательств на почечной паренхиме и полостной системе почки может быть формирование артериовенозных и артериокаликальных фистул.
- Успешный опыт применения ангиографии с эмболизацией позволяет считать ее на сегодняшний день единственным диагностическим и лечебным методом, позволяющим избавить пациента от тяжелого кровотечения без выполнения органоуносящего оперативного вмешательства.
ЛИТЕРАТУРА
- Kupilas A, Fryczkowski M. Powikłania po operacjach organooszczędzających nerki [Complications from renal оrgano-saving surgery] Przegląd Urologiczny [Urological overview] 2007;5(45):31-33 (In Polish).
- Даренков А.Ф. Эндоваскулярный гемостаз при гематурии у больных артерио-венозной фистулой почки. Методические рекомендации. М., 1991. – С. 2-15.[ Darenkov A.F. Endovascular hemostasis in hematuria in patients with arterio-venous fistula of the kidney. Methodical recommendation. Moskva 1991; 2-15. (In Russian)].
- Pappas P, Leonardou P, Papadoukakis S, Zavos G, Michail S, Boletis J, Tzortzis G. Urgent superselective segmental renal artery embolization in the treatment of life-threatening renal hemorrhage. Urol Int 2006; 77(1):34-41. doi: 10.1159/000092932.
- Agramunt Lerma M, Lonjedo Vicent E, Rodrigo Guanter V, Ruiz Guanter A, Martínez-Rodrigo J, San Juan de Laorden C. Selective embolization in the treatment of severe renal injury Arch Esp Urol 2003;56(1):83-87.[In Spanish].
- Takebayashi S, Hosaka M, Kubota Y, Ishizuka E, Iwasaki A, Matsubara S. Transarterial embolization and ablation of renal arteriovenous malformations: efficacy and damages in 30 patients with long-term followup. J Urol 1998;159(3):696-701. doi: 10.1016/s0022-5347(01)63703-0.
- Baumann C, Westphalen K, Fuchs H, Oesterwitz H, Hierholzer J. Interventional management of renal bleeding after partial nephrectomy. Cardiovascu Intervent Radiol 2007;30(5):828-32. doi: 10.1007/ s00270-007-9033-6.
- Schwartz MJ, Smith EB, Trost DW, Vaughan ED Jr. Renal artery embolization: clinical indications and experience from over 100 cases. BJU Int 2007;99(4):881-6. doi: 10.1111/j.1464-410X.2006.06653.x.
- Аляев Ю. Г., Кондрашин С. А., Григорьев Н. А., Мартиросян Г. А., Сорокин Н. И. Суперселективная эмболизация как малоинвазивный способ остановки кровотечения после резекции почки. Российский электронный журнал лучевой диагностики 2011; №4(1): 44- 46. [Alyaev Yu. G., Kondrashin S. A., Grigor'ev N. A., Martirosyan G. A., Sorokin N. I. Superselective embolization as a minimally invasive way to stop bleeding after kidney resection. Rossiyskiy elektronnyy zhurnal luchevoy diagnostiki=RUSSIAN ELECTRONIC JOURNAL of Radiology 2011;4(1):44-6. (In Russian)].
- Kuklik E, Pyra K, Światłowski Ł, Kuczyńska M, Sobstyl J, Drelich-Zbroja A, Jargiełło T, Tsitskari M, Szczerbo-Trojanowska M. Embolization of iatrogenic renal arteriovenous fistula – a case report. J Ultrason 2018;18(73):170–3. doi: 10.15557/JoU.2018.0026.
- Bar K, Starownik R. Małoinwazyjne metody leczenia kamicy układu moczowego. Przegląd Urologiczny 2006;6(40):25-6. [Bar K, Starownik R. Minimally invasive treatments for urinary tract stones. Urological review 2006;6(40):25-6. (In Polish)].
- Różański W, Markowski M., Blewniewski M. Nowe możliwości PCNL. Przegląd Urologiczny 2015;1(89);40-4.[ New possibilities of PCNL. Urological review2015;1(89);40-4. (In Polish)].
- Geavlete P, Mulaescu R, Jecu M, Georgescu D, Geavlete BP. Percutaneous approach in the treatment of matrix lithiasis. Experience of the urological department of "Saint John" Emergency Clinical Hospital. Chirurgia (Bucur) 2009;104(4):447-51. (In Romanian).
- Kim SC, Kuo RL, Lingeman JE. Percutaneous nephrolithotomy: an update. Curr Opin Urol 2003;13(3):235-41. doi: 10.1097/00042307-200305000-00012.
- Brandes SB, McAninch JW. Urban free falls and patterns of renal injury: a 20-year experience with 396 cases. J Trauma 1999;47(4):643-9; discussion 649-50. doi: 10.1097/00005373-199910000-00007.
- Kessaris DN, Bellman GC, Pardalidis NP, Smith AG. Management of hemorrhage after percutaneous renal surgery. J Urol 1995;153(3 Pt 1):604-8. doi: 10.1097/00005392-199503000-00011.
- Stoller ML, Wolf JS Jr, St Lezin MA. Estimated blood loss and transfusion rates associated with percutaneous nephrolithotomy. J Urol 1994;152(6 Pt 1):1977-81. doi: 10.1016/s0022-5347(17)32283-8.
- Martin X, Murat FJ, Feitosa LC, Rouvière O, Lyonnet D, Gelet A, Dubernard J. Severe bleeding after nephrolithotomy: results of hyperselective embolization. Eur Urol 2000;37(2):136-9. doi: 10.1159/000020129.
- Poulakis V, Ferakis N, Becht E, Deliveliotis C, Duex M. Treatment of renal-vascular injury by transcatheter embolization: immediate and long-term effects on renal function. J Endourol 2006;20(6):405-9. doi: 10.1089/end.2006.20.405.
- Mavili E, Dönmez H, Dursun I. Embolization of postbiopsy and postnephrostomy complications in transplanted kidney: a case report. Transplant Proc 2008;40(10):3767-9. doi: 10.1016/ j.transproceed.2008.06.077.
- Schuster TG, Hollenbeck BK, Faerber GJ, Wolf Jr JS. Complications of ureteroscopy: analysis of predictive factors. J Urol 2001;166(2):538–40. doi: 10.1016/s0022-5347(05)65978-2.









Комментарии