Трушкин Р.Н., Лубенников А.Е., Колесников Н.О.
Частота развития стриктуры мочеточника трансплантированной почки по данным различных авторов достигает 12,6% [1]. Основными причинами развития стриктуры являются ишемия стенки мочеточника и развитие забрюшинного фиброза, а главными факторами риска - возраст донора более 65 лет, длительное время холодовой ишемии, наличие нескольких основных почечных артерий, отсроченная функция трансплантата, выполнение мочеточниково-пузырного анастомоза без стента [2]. Наиболее часто стеноз локализуется в области мочеточниковопузырного анастомоза или в его дистальной части.
Выбор тактики лечения во многом зависит от протяженности сужения. При непротяженной стриктуре, до 1 см, выполняется эндоурологическое пособие. Арсенал эндоскопических вмешательств можно условно разделить на две группы: 1 группа -операции по расширению просвета мочеточника (бужирование мочеточника, баллонная дилатация); 2 группа - операции с рассечением стенки мочеточника (эндоуретеротомия с использованием холодного ножа, лазера, пуговчатого электрода, деструктора Acucise, уретероэлектроинцизия). При протяженных стриктурах, более 1 см, облитерациях мочеточника, показана реконструктивная операция на мочевых путях. Лучшие результаты наблюдаются при пиелоуретероанастомозе с нативным ипсилатеральным мочеточником по сравнению с реуретероцистоанастомозом [3]. Наличие забрюшинного фиброза, вариабельность топографических соотношений между основными структурами трансплантата и окружающими органами в какой-то степени ограничивали применение лапароскопических технологий. Тем не менее, в последние годы в литературе стали появляться публикации, посвященные этому вопросу. В 2006 году M.A. Orvieto и соавт. впервые сообщили о роботассистированной реконструкции мочевого тракта [4]. В 2012 году Д.В. Перлин и соавт выполнили лапароскопический пиелоуретероанастомоз «конец в бок» у двух пациентов, продолжительность операции составила 215 и 275 мин [5].
МАТЕРИАЛЫ И МЕТОДЫ
Представляем клинический случай лапароскопической реконструкции мочевого тракта по поводу стриктуры нижней трети мочеточника трансплантированной почки.
Больная Б., 61 года, 11.02.2016 г. выполнена аллотрансплантация почки в правую подвздошную область. При амбулаторном обследовании в конце мая 2016 г. уровень креатинина составил 773 мкмоль/л, в связи с чем больная госпитализирована в ГБУЗ ГКБ № 52 ДЗ г. Москвы.
Из анамнеза известно, что у пациентки с 2013 года диагностирована терминальная стадия хронической почечной недостаточности (ТХПН) в исходе поликистоза почек. В 2013 году в связи с осложненными кистами почек (воспаление, кровоизлияния) выполнена лапаротомия, билатеральная нефрэктомия.
При поступлении пациентка предъявляла жалобы на слабость, уменьшение суточного объема мочи до 200 мл. При ультразвуковом исследовании (УЗИ) почек размер трансплантата 115х60 мм, толщина паренхимы 15 мм, эхоструктура однородная, дифференцировка слоев сглажена, отмечается расширение чашечно-лоханочной системы (ЧЛС): лоханка - 28 мм, чашечки - до 12 мм, верхняя треть мочеточника - 8 мм.
В экстренном порядке выполнена чрескожная пункционная нефростомия трансплантата под ультразвуковым и рентгенологическим контролем. Диурез по нефростомическому дренажу в первые сутки 500 мл, в дальнейшем от 1500 до 2000 мл, отмечено снижение сывороточного креатинина до 200 мкмоль/л. По данным антеградной пиелографии выявлена стриктура мочеточника трансплантированной почки протяженностью 2 см в юкставезикальном отделе (рис. 1).
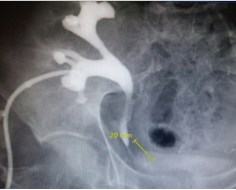
Рис. 1. Антеградная пиелоуретерография больной Б. В юкставезикальном отделе мочеточника трансплантированной почки - стриктура протяженностью 2 см
Учитывая протяженность стриктуры мочеточника более 1 см, решено воздержаться от эндоскопического вмешательства и выполнить реконструкцию мочевого тракта лапароскопическим доступом. Для лучшей визуализации мочеточника трансплантированной почки во время операции в него предварительно, антеградно под рентгенологическим контролем установлен стент 7 Fr.
Операция проведена под тотальной внутривенной анестезией с ИВЛ 15.09.16 г. Больная уложена в положение Тренделенбурга с наклоном операционного стола влево. Для лучшей визуализации мочевого пузыря, последний дренирован уретральным катетером Фолея 18 Ch, баллончик наполнен 40 мл стерильного физиологического раствора. Вход в забрюшинное пространство произведен путем рассечения париетальной брюшины в паравезикальной области справа. Достаточно легко был идентифицирован собственный мочеточник, который был мобилизован краниально до культи, где визуализировались остатки лигатуры. Мобилизация мочеточника трансплантированной почки представляла определенные сложности в виду в раженного рубцового процесса и интимного прилежания к верхней ветви лобковой кости и внутренним запирательным мышцам. В ходе мобилизации использовали ультразвуковой скальпель Harmonic (рис. 2).
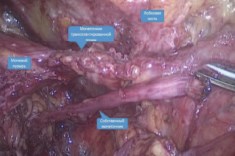
Рис. 2. Этап мобилизации мочеточника трансплантированной почки у больной Б. Собственный мочеточник выделен максимально краниально, до культи
Мочеточник трансплантированной почки отделен от мочевого пузыря, стент удален. Парциально, по 0,5 см, мочеточник пересаженной почки резецирован в проксимальном направлении до появления широкого просвета с розовой, блестящей слизистой оболочкой, спатулирован на протяжении 0,5 см. Проксимальный конец собственного мочеточника резецирован отступя 1 см от края и спатулирован на протяжении 0,5 см. Используя пункционную канюлю и струну-проводник установили мочеточниковый стент в собственный мочеточник, затем в мочеточник трансплантированной почки (рис. 3).
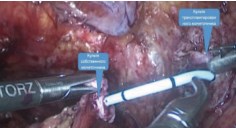
Рис. 3. Мочеточниковый стент установлен в собственный мочеточник и мочеточник трансплантированной почки у больной Б.
На стенте сформирован уретеро-уретероанастомоз путем наложения отдельных узловых швов через все слои викрилом 000 на атравматичной игле. Наложено 5 швов (рис. 4). Дефект мочевого пузыря ушит отдельными узловыми швами через все слои викрилом 00.
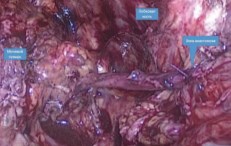
Рис. 4. Сформированный уретеро-уретероанастомоз между мочеточником трансплантированной почки и собственным мочеточником у больной Б.
После наложения анастомоза отмечено натяжение последнего, что произошло по причине малой длиной оставшегося собственного мочеточника после нефрэктомии. В связи с этим была выполнена цистопексия к связке Купера (рис. 5). Правая стенка мочевого пузыря подтянута к верхней ветви левой лобковой кости, на верхней части которой расположена связка, и фиксирована викрилом. После этого, натяжение мочеточника нивелировано. Брюшная полость дренирована одним дренажом, установленным к области анастомоза.
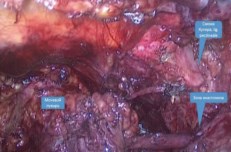
Рис. 5. Отмечается натяжение мочеточника. Мобилизована связка Купера для цистопексии у больной Б.
РЕЗУЛЬТАТЫ
Время операции составило 240 минут, интраоперационная кровопотеря - 100 мл, больная активизирована через 12 часов после вмешательства. Дренаж из брюшной полости удален на 3-и сутки. Уретральный катетер удален на 6-е сутки. Выписана на 7-е сутки. При выписке повышения уровня азотистых шлаков крови не отмечено. Заживление послеоперационных ран первичным натяжением. Стент мочеточника удален через 6 недель. Выполнена антеградная пиелоуретерография, по результатам которой пассаж контрастного препарата по мочевым путям не нарушен (рис. 6), в связи с чем нефростомический дренаж удален. За 3-х месячный период наблюдения дисфункции трансплантата не наблюдалось, при контрольных УЗИ трансплантированной почки расширения ЧЛС не отмечалось.
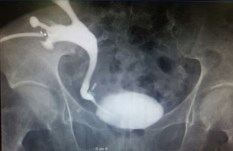
Рис. 6. Антеградная пиелоуретерография больной Б. после удаления мочеточникового стента через 6 недель после операции
ОБСУЖДЕНИЕ
Учитывая, что в большинстве случаев стриктура мочеточника трансплантированной почки обусловлена прогрессирующей ишемией мочеточника, наиболее патогенетически обоснованным методом является формирование нового мочевого тракта с использованием собственного мочеточника реципиента [2]. Целым рядом исследований, проводимых в различное время, были убедительно показаны преимущества пиелоуретеростомии по сравнению с рецистоуретероанастомозом [3,6,7]. Основные трудности подобных вмешательств заключаются в вариабельности топографических соотношений между основными структурами трансплантата и окружающими органами и в выраженном ретроперитонеальном фиброзе. Это приводит к значительному риску повреждения магистральных сосудов. Поэтому важным моментом являлся трансперитонеальный доступ к трансплантату, позволяющий существенно снизить травматичность диссекции [7,8]. Эти преимущества в полной мере сохраняются в лапароскопической методике. Кроме того, риск повреждения значимых структур существенно снижается за счет гораздо большего увеличения видеокамеры по сравнению с оптикой, применяемой в открытой хирургии.
В качестве альтернативы пиелоуретероанастомозу мы продемонстрировали возможность уретеро-уретероанастомоза. Отсутствие необходимости в мобилизации лоханки трансплантированной почки снижает риск повреждения магистральных сосудов.
Несмотря на все преимущества тех или иных описанных методов открытых реконструктивных вмешательств на мочевом тракте пересаженной почки, основной угрозой в отношении трансплантата и реципиента продолжают оставаться септические, прежде всего раневые осложнения. Риск их развития достаточно высок в условиях постоянной иммуносупрессии при наличии резистентной рецидивирующей мочевой инфекции на фоне урологических осложнений. В этой связи лапароскопический метод обладает главным несомненным преимуществом - отсутствием большой операционной раны и, соответственно, значительно меньшим риском развития серьезных осложнений. Кроме того, раннее восстановление двигательной активности является основным компонентом профилактики легочных осложнений, тромбоэмболии. Более быстрое восстановление функции желудочно-кишечного тракта и возвращение к обычной диете играют существенную роль в поддержании постоянной концентрации иммуносупрессивных препаратов.
ЗАКЛЮЧЕНИЕ
При протяженных стриктурах мочеточника трансплантированной почки возможно проведение лапароскопической реконструкции с использованием собственного мочеточника. Выполнение уретеро-уретероанастомоза при стриктурах в юкставезикальном отделе или в области уретероцистоанастомоза с иссечением только фиброзно измененного мочеточника исключает необходимость мобилизации лоханки трансплантата, что снижает риск повреждения магистральных сосудов.
ЛИТЕРАТУРА
1. Bach C, Kabir M, Zaman F, Kachrilas S, Masood J, Junaid I, et al. En-dourological management of ureteric strictures after kidney transplantation: Stenting the stent. Arab J Urol 2011; 9(3):165-169. doi: 10.1016/ j.aju.2011.08.001.
2. Karam G, Hetet J, Maillet F, Rigaud J, Hourmant M, Soulillou J, et al. Late ureteral stenosis following renal transplantation: risk factors and impact on patient and graft survival. Am J Transplant 2006; 6(2):352-356
3. Saidi R, Elias N, Hertl M, Kawai T, Cosimi A, Ko D. Urinary reconstruction after kidney transplantation: pyeloureterostomy or ureteroneocystostomy. JSurg Res 2013; 181(1):156-159. doi: 10.1016/j.jss.2012.05.043.
4. Orvieto M, Chien G, Shalhav A, Tolhurst S, Rapp D, Galocy R, et al. Case report: robot-assisted laparoscopic pyeloureterostomy in a transplanted kidney with ureteral stricture. J. Endourol 2006; 20(1):31-32
5. Перлин Д.В., Александров И.В., Золотарев Г.М., Шевченко О.Н. Лапароскопическая реконструкция мочевого тракта трансплантата у пациентов со стриктурой мочеточника после пересадки почки. Вестник трансплантологии и искусственных органов 2013; 15(3); 32-37
6. Solomon L, Saporta F, Amsellem D, Hozneck A, Colombel M, Patard J, et al. Results of pyeloureterostomy after ureterovesical anastomosis complications in renal transplantation. Urology 1999; 53(5): 908-912.
7. Лопаткин Н.А., Трапезникова М.Ф., Перлин Д.В., Уренков С.Б. Урологические осложнения при трансплантации почки. Москва. Геотар-Мед. 2004. C. 130-137.
8. Лопаткин Н.А., Перлин Д.В., Даренков С.П. Применение пиело-уретеростомии с собственным мочеточником реципиента в лечении урологических осложнений после пересадки почки. Вестник трансплантологии и искусственных органов 2001 ;(2): 32-37









Комментарии