З.К. Эмиргаев, О.А. Богомолов, М.И. Школьник, Д.Г. Прохоров, А.С. Полехин
ФГБУ «Российский научный центр радиологии и хирургических технологий им. акад. А.М. Гранова» Минздрава России, Санкт-Петербург, Россия
Введение
Злокачественные опухоли почки занимают третье место среди злокачественных новообразований мочеполовой системы после опухолей предстательной железы и мочевого пузыря [1]. Особую сложность представляет лечение опухолей единственной почки. Методом выбора у таких больных является резекция почки, которая позволяет добиться хороших онкологических и функциональных результатов [2–4]. В качестве альтернативы резекции почки выступают радиочастотная абляция и криодеструкция опухоли, суперселективная эмболизация сосудов новообразования, а в ряде случаев — нефрэктомия, переводящая больного в ренопривное состояние [5, 6]. К наиболее частым осложнениям резекции единственной почки относятся кровотечения, мочевые свищи, острая почечная недостаточность [2]. Вероятность развития и тяжесть осложнений зависят от степени сложности резекции почки. Риск развития осложнений возрастает при удалении больших опухолей, особенно в средней трети почки [2, 7, 8].
В данном сообщении описано клиническое наблюдение больного М., 53 года, оперированного по поводу опухоли единственной левой почки. Правая почка была удалена вследствие гидронефротической трансформации 32 года назад. В дальнейшем пациент находился под наблюдением амбулаторных уролога и нефролога, признаков снижения суммарной почечной функции не отмечалось. В апреле 2017 г. при плановом УЗИ выявлено образование верхней трети единственной левой почки. С целью уточнения диагноза была выполнена МСКТ, при которой было подтверждено наличие внутриорганного образования верхней трети левой почки размером 3,0 × 2,9 × 2,3 см, прилежащего к чашечно-лоханочной системе (рис. 1). По данным МСКТ и остеосцинтиграфии поражение регионарных лимфатических узлов и отдаленные метастазы отсутствовали.
В мае 2017 г. больной был госпитализирован в ФГБУ «РНЦРХТ им. акад. А.М. Гранова» с диагнозом: «Опухоль единственной левой почки, сT1N0M0». Проведено обследование. Поясничная область не изменена, безболезненна при поколачивании, почки не пальпируются. В правой поясничной области определяется послеоперационный рубец линейной формы длиной 10 см после нефрэктомии. Патологических изменений в лабораторных анализах крови и мочи не выявлено. 24.05.2017 выполнена лапароскопическая резекция единственной левой почки. Во время операции поддерживался пневмоперитонеум 12 мм рт. ст. Первым этапом была вскрыта брюшина по линии Тольда слева. Почка мобилизована по передней, задней и латеральной поверхностям. В верхней трети левой почки визуализировано образование размером 3,1 × 3 × 2,5 см. Далее была мобилизована почечная ножка. Учитывая наличие единственной почки, было принято решение о выполнении операции без выключения кровотока и тепловой ишемии. Паранефральная клетчатка отсепарована по дистальному краю опухоли, после чего с использованием ультразвукового скальпеля выполнена резекция опухоли (рис. 2, 3). При пересечении артерии, питающей опухоль, отмечено интенсивное кровотечение, вследствие чего культя сосуда была прошита нитями пролен 3.0. Во время резекции была вскрыта верхняя группа чашечек, дефект чашечно-лоханочной системы ушит нитями викрил 2.0. С целью минимизации ишемии и некроза паренхимы почки от наложения гемостатических швов было решено отказаться. Окончательный гемостаз был достигнут с помощью гемостатической губки «Тахокомб». Операция завершена дренированием зоны операции. Гистологическое описание удаленного образования левой почки: «папиллярный рак почки 1-го типа, Grade 1, хирургический край отрицательный».
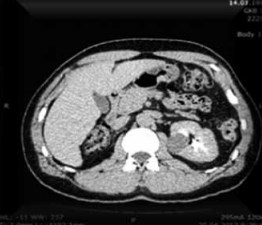
Рис. 1. МСКТ с внутривенным контрастированием больного М. Визуализируется опухоль единственной левой почки, прилегающая к чашечно-лоханочной системе
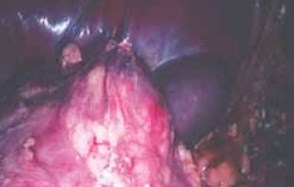
Рис. 2. Опухоль левой почки. Интраоперационная фотография
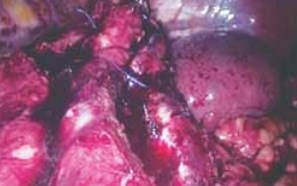
Рис. 3. Левая почка после лапароскопической резекции опухоли. Интраоперационная фотография
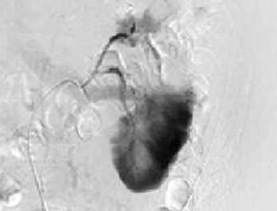
Рис. 4. Ангиография левой почечной артерии. Экстравазация контрастного вещества через культю верхней сегментарной артерии
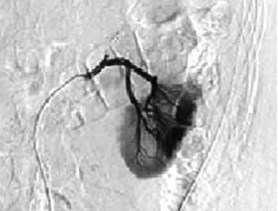
Рис. 5. Контрольная ангиография после суперселективной эмболизации верхней сегментарной артерии. Экстравазации контрастного вещества нет
На 2-е сутки послеоперационного периода зафиксировано поступление по дренажу геморрагического отделяемого в объеме 400 мл. Пациенту экстренно выполнена ангиография левой почечной артерии. Выявлена экстравазация контрастного вещества через культю верхней сегментарной артерии почки (рис. 4). Осуществлена селективная эмболизация верхней сегментарной артерии (рис. 5). После эмболизации наблюдалось постепенное уменьшение отделяемого по дренажу до 30 мл. На 7-е сутки после операции отмечено поступление по дренажу около 500 мл светло-желтого отделяемого, при биохимическом анализе которого содержание мочевины составило 12,8 ммоль/л, креатинина 488 ммоль/л, что указывало на формирование мочевого свища. Пациенту выполнены цистоскопия и ретроградная уретеропиелография. Выявлена экстравазация контрастного вещества через верхнюю группу чашечек. Произведено стентирование левого мочеточника двухпетлевым антирефлюксным мочеточниковым стентом Колопласт Fr 6, после чего выделение мочи по дренажу прекратилось.
Дренажная трубка из забрюшинного пространства удалена на 9-е сутки после операции, и еще через 2 дня пациент выписан из стационара в удовлетворительном состоянии. Мочеточниковый стент удален через 4 недели после его установки.
Через 6 месяцев после оперативного вмешательства (26.12.2017) пациенту выполнена МРТ брюшной полости. На фоне послеоперационных изменений признаков рецидивирования опухолевого процесса не обнаружено (рис. 6).
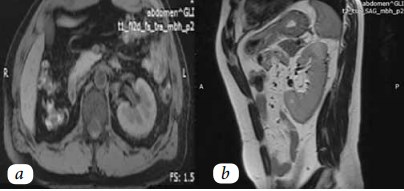
Рис. 6. МРТ с внутривенным контрастированием в аксиальной (а) и сагиттальной (b) плоскостях
Описанный клинический случай подтверждает, что малоинвазивная лапароскопическая операция является альтернативой открытым оперативным вмешательствам у больных с опухолью единственной почки. С целью уменьшения зоны некроза почечной паренхимы лапароскопическая резекция единственной почки должна выполняться по возможности без тепловой ишемии, без или с минимальным наложением гемостатических швов. Прилежание резецируемой опухоли к чашечно лоханочной системе сопряжено с высоким риском интраоперационных и ранних послеоперационных осложнений, таких как кровотечение и формирование мочевых свищей. Условия специализированного стационара позволяют осуществлять лечение осложнений малоинвазивными методами без выполнения повторных оперативных вмешательств.
Литература
- Cohen H, McGovern F. Renal cell carcinoma. N Engl J Med. 2005;353(23):3477-3490. doi: 10.1056/NEJMra043172.
- Атдуев В.А., Шейыхов Г.И., Данилов А.А., и др. Структура 90-дневных осложнений после резекции единственной почки при опухолях ее паренхимы // Онкоурология. – 2017. – Т. 13. – № 2. – С. 20–26. [Atduev VA, Sheiykhov GI, Danilov AA,etal. Structure of 90 days complications after solitary kidney resection due to parenchymatumors. Onkourologiya = Onkourology. 2017;13(2):20-26. (In Russ.)]. doi: 10.17650/1726-9776-2017-13-2-20-26.
- Матвеев В.Б., Волкова М.И., Алборов С.В., и др. Резекция единственной функционирующей почки при опухолях почечной паренхимы // Онкоурология. – 2017. – Т. 13. – № 2. – С. 27–35. [Matveev VB, Volkova MI, Alborov SV, et al. Partial nephrectomy for patients with a solitary kidney. Onkourologiya = Onkourology. 2017;13(2):27-35. (In Russ.)]. doi: 10.17650/1726-9776-2017-13- 2-27-35.
- Волкова М.И., Алборов С.В., Черняев В.А., и др. Функциональные результаты резекции единственной функционирующей почки при опухолях почечной паренхимы // Онкоурология. – 2017. – Т. 13. – № 3. – С. 46–53. [Volkova MI, Alborov SV, Chernyaev VF et al. Functional results of partial nephrectomy in solitaryfunctioning kidneytumors. Onkourologiya = Onkourology. 2017;13(3):46-53. (In Russ.)]. doi: 10.17650/1726-9776-2017- 13-3-46-53.
- Алексеев Б.Я., Калпинский А.С. Чрескожная радиочастотная абляция в лечении опухолей почек // Онкохирургия. – 2012. – Т. 4. – № 4. – С. 20–24. [Alekseev BYa, Kalpinskiy AS. Percutaneous Radiofrequency Ablation in kidney tumor treatment. Oncochirurgiya = Oncosurgery. 2012;4(4):20-24. (In Russ.)]
- Klatte T, Ficarra V, Gratzke C, et al. A literature review of renal surgical anatomy and surgical strategies for partial nephrectomy. Eur Urol. 2015;6(68):980-92. doi: 10.1016/j.eururo.2015.04.010.
- Buffi N, Lista G, Larcher A, et al. Margin, ischemia, and complications (MIC) score in partial nephrectomy: a new system for evaluating achievement of optimal outcomes in nephron-sparing surgery. Eur Urol. 2012;62(4):618-619. doi: 10.1016/j.eururo.2012.06.031.
- Матвеев В.Б., Волкова М.И., Скворцов И.Я., и др. Целесообразность и безопасность трансперитонеальной лапароскопической резекции почки при опухолях почечной паренхимы // Онкоурология. – 2014. – Т. 10. – № 1. – С. 25–34. [Matveev VB, Volkova MI, Skvortsov IYa, et al. The advisability and safety of transperitoneal laparoscopic nephrectomy for renal parenchymal tumors. Onkourologiya = Onkourology. 2014;10(1):25-34. (In Russ.)]. doi: 10.17650/1726-9776-2014-10-1-25-34.
Статья опубликована в журнале "Урологические ведомости" № 4 2018, стр. 38-40









Комментарии