С.В. Попов1, И.Н. Орлов1, А.Г. Мартов2, Ф.Р. Асфандияров3, А.В. Емельяненко1
1 Санкт-Петербург, СПб ГБУЗ «Клиническая больница Святителя Луки»
2 кафедра урологии и андрологии ИППО ФМБЦ им. А.И. Бурназяна ФМБА России
3 «Астраханский государственный медицинский университет» Минздрава России
Мочекаменная болезнь (МКБ) остается одной из наиболее актуальных проблем современной урологии. По данным Минздрава России в 2015 году зарегистрировано 215448 впервые возникших случаев МКБ [1].
В настоящее время для лечения пациентов, страдающих крупными камнями почки (2 см и более), широко применяют различные методы лечения, такие как дистанционная литотрипсия (ДЛТ), ретроградная нефролитотрипсия (RIRS), перкутанные вмешательства (перкутанная нефролитотрипсия – ПНЛТ, мини-ПНЛТ, ультрамини-ПНЛТ, микро-ПНЛТ).
Неинвазивность, необходимость минимальной анестезии и высокий уровень комплаентности – основные плюсы ДЛТ, однако высокий уровень повторных сеансов ДЛТ, низкий уровень освобождения от камня (SFR) значительно влияют на выбор ДЛТ в качестве первой линии лечения [2].
Ретроградная нефролитотрипсия с совершенствованием эндоскопов и лазеров получила преимущество перед ДЛТ, которое выражается в высоком уровнем SFR. Однако сложная анатомия чашечно-лоханочной системы (ЧЛС) и расположение камня в нижней чашечке снижают эффективность метода [2].
Перкутанная нефролитотрипсия впервые была описана I. Fernström и B. Johansson в 1976 году и в настоящее время является золотым стандартом и методом выбора при лечении камней почек размером более 20 мм [3]. С момента появления методики чрескожного удаления камней почек произошло значительное усовершенствование инструментов и устройств, использующихся для фрагментации камней (лазерная, ультразвуковая энергия), что позволило повысить эффективность и безопасность ПНЛТ. Однако, несмотря на то, что ПНЛТ является минимально инвазивным вмешательством, существует риск развития жизнеугрожающих осложнений, таких как послеоперационный сепсис (2%), лихорадка (16%), необходимость переливания крови (3-6%), значительные кровотечения (8%) [4]. В настоящее время для перкутанного лечения камней почек применяется стандартная ПНЛТ, мини-ПНЛТ, ультрамини-ПНЛТ и микро-ПНЛТ. При стандартной ПНЛТ используется доступ, размером 24-30 Ch, при мини-ПНЛТ – 14-20 Ch, при ультрамини-ПНЛТ – 11-13Ch, примикро-ПНЛТ– 4.8-8Ch. Использование миниатюрных инструментов позволяет снизить риск кровотечения, уменьшить интенсивность послеоперационной боли, сократить длительность госпитализации и обеспечить уровень избавления от камня сравнимый со стандартной ПНЛТ, что объясняет тенденцию к использованию «мини» методов [4].
Микро-ПНЛТ впервые была описана в 2011 году [5]. С помощью иглы 4,8 Ch под ультразвуковой или рентгеновской навигацией выполняется пункция чашечно-лоханочной системы (ЧЛС) почки. После проникновения в ЧЛС на иглу закрепляется трехходовый коннектор, один ход которого предназначается для ирригации, второй – для проведения гибкого волокна камеры, третий – для лазерного зонда 200 мкм (рис. 1) [4]. Пункционный ход возможно расширить до размера 8 Сh.
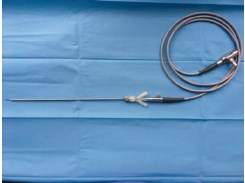
Рис.1 Набор для микро-ПНЛТ в рабочем состоянии (без ирригационной трубки и лазерного волокна)
С помощью энергии лазера производится разрушение камня. Однако извлечь фрагменты через столь малый диаметр тубуса не представляется возможным, что часто приводит к развитию почечной колики в послеоперационном периоде в случае крупнодисперсной фрагментации камня. Это определяет важность настройки лазера, фрагментация должна осуществляться в режиме «dusting». Малый размер канала и отсутствие необходимости бужирования практически исключают вероятность кровотечения.
В настоящее время проведено немного исследований о безопасности и эффективности микро-ПНЛТ. По данным литературы среднее снижение уровня гемоглобина после операции составляет 0,87 – 1,4 мг/дл, SFR достигает 89% [6]. Наиболее частым осложнением является почечная колика или обструкция мочевыводящих путей фрагментом камня [7]. Исследования показывают, что, используя микро-ПНЛТ, можно достигать высокого SFR с малым риском (Clavien 1/2) осложнений, при этом размер доступа влияет на характер осложнений: с увеличением доступа повышается риск гематурии и кровотечения [7].
В настоящее время четкие показания для микро-ПНЛТ не определены [8]. Цель нашего исследования – оценка результатов микроПНЛТ у пациентов с крупными камнями почки и определение показаний для микро-ПНЛТ.
МАТЕРИАЛЫ И МЕТОДЫ
В ГБУЗ «Клиническая больница Святителя Луки» 43 пациентам с МКБ и размером камня 20 мм и более (средний размер камня 21,4±1,3), плотностью от 860 до 1620 HU (средняя плотность 1191±184 HU) выполнена микро-ПНЛТ.
Под эндотрахеальным наркозом в положении на спине проводилась катетеризация почки мочеточниковым катетером. Далее в положении на животе под комбинированной (ультразвуковой и рентгеновской) навигацией проводилась пункция ЧЛС почки иглой с введенным в нее видеокабелем (all seeing needle, Microperc). После визуального подтверждения доступа (визуализация камня) проводилась лазерная литотрипсия гольмиевым лазером 200 мкм до фрагментов менее 4 мм. Таким способом мы выполнили микро-ПНЛТ 10 пациентам, однако у большинства из них (70%) в послеоперационном периоде возникла почечная колика, что потребовало установки JJ-стент. В связи с этим мы видоизменили метод. Для повышения SFR и отхождения фрагментов камня во время операции применена модификация ПНЛТ c использованием мочеточникового кожуха. Метод заключается в установке мочеточникового кожуха вместо мочеточникового катетера. После пункции ЧЛС при наличии мочеточникового кожуха достигается низкое давление в ЧЛС почки и происходит вымывание фрагментов камня по просвету кожуха во время литотрипсии. Установка мочеточникового кожуха вместо мочеточникового катетера позволяет непрерывно эвакуировать фрагментированные камни. Это уменьшает и предотвращает миграцию фрагментов камней в мочеточник, а разность диаметров водного канала микронефроскопа и диаметра мочеточникового кожуха позволяет удерживать внутрилоханочное давление на минимальном уровне [9]. Снижение повреждения мочеточника кожухом обеспечивается ранней установкой JJ-стента [10].
Техника операции: в положении пациента Гальдакао-Вальдивиа под эндотрахеальным наркозом выполняется уретероскопия, после которой устанавливается мочеточниковый кожух 8 Ch немного ниже лоханочно-мочеточникового сегмента (рис.2). Наличие мочеточникового кожуха обеспечивает низкое давление в ЧЛС почки и свободное отхождение фрагментов камня по кожуху наружу во время лазерной литотрипсии (рис. 3). Под комбинированной навигацией (ультразвуковая и рентгенологическая) выполняется пункция ЧЛС. Для доступа в почку используется набор микроПерк (Polydiagnost) 8 Ch. Фрагментация камня осуществляется с помощью волокна гольмиевого лазера 200 мкм в режиме «stone dusting». В качестве ирригационного раствора используется физиологический раствор, ирригация осуществлялась пассивно. После завершения фрагментации камня интраоперационно устанавливается JJ- стент, тракционная нить которого выводится на кожу с целью перкутанного удаления через 10 дней в амбулаторном порядке (рис. 4). Перед удалением JJ-стента всем пациентам выполняется низкодозная компьютерная томография (КТ) мочевой системы с целью выявления резидуальных фрагментов. Через 1 месяц всем пациентам выполняется экскреторная урография.

Рис. 2. Положение пациента, вариант ГальдакаоВальдивиа
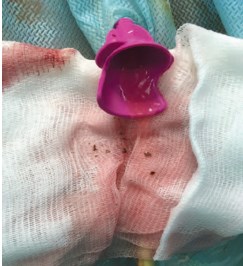
Рис. 3. Отхождение фрагментов конкремента по установленному в мочеточник кожуху
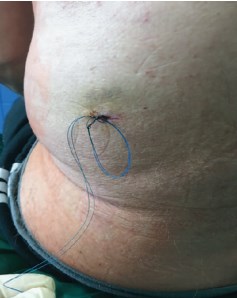
Рис. 4. Тракционная нить стента выведена на кожу поясничной области
РЕЗУЛЬТАТЫ
Средний размер камня составил 21,4±1,3 мм (20-25 мм), средняя плотность камня – 1191±184 HU (рис. 5), среднее время операции – 89,5±12 мин, уровень гемоглобина (preopHb) до операции – 138±10,5 г/л, уровень гемоглобина после операции (postopHb) -136±10,9 г/л, снижение уровня гемоглобина в среднем составило 2 г/л (табл. 1). 30 пациентам интраоперационно был установлен JJ-стент с выводом тракционной нити стента через кожу поясничной области, 3 пациентам установлена нефростома 8 Ch, которая была удалена на второй день после операции, у 10 пациентов операция закончена без установки каких-либо дренажей. Среднее время госпитализации составило 3,4±1,3 дня, SFR – 85,9% (табл. 1). Единственное осложнение (почечная колика) было отмечено у 10 пациентов, которым не был установлен JJ- стент или нефростома.
| Размер камня, мм | 21,4±1,3 |
| Плотность камня, HU | 1191±184 |
| Длительность операции, мин | 89,5±12 |
| Гемоглобин до операции, г/л | 138±10 |
| Гемоглобин после операции, г/л | 136±10 |
| Установка JJ-стента | 30 пациентов |
| Установка нефростомы | 3 пациента |
| Бездренажная операция | 10 пациентов |
| Время госпитализации, дн. | 3,4±1,3 |
| SFR | 85,9% |
Таблица 1. Результаты выполнения микро-ПНЛТ при крупных камнях почки
Значимых осложнений не отмечалось. Всем пациентам через 10 дней проведена КТ органов мочевой системы с последующим амбулаторным удалением стента с помощью тракции за нить стента через поясничную область. У всех пациентов через 30 дней после удаления JJстента по данным экскреторной урографии нарушения выделительной функции почки и каких-либо сужений мочеточника не выявлено.
ОБСУЖДЕНИЕ
С развитием эндоскопических методов лечения почечных камней меняются принципы лечения больных МКБ. Сегодня урологи располагают миниатюрными инструментами для доступа в почку, что позволяет снижать количество осложнений. Поэтому показания для эндоурологических операций (ПНЛТ, RIRS) расширяются. Однако стандартная ПНЛТ остается «золотым стандартом» лечения крупных камней почки. С целью снижения травмы почечной паренхимы все чаще используется миниперкутанная нефролитотрипсия [11,12]. Исследования, сравнивающие результаты мини-ПНЛТ и стандартную ПНЛТ, показывают, что миниПНЛТ превосходит стандартную ПНЛТ по частоте развития кровотечения и длительности госпитализации [13,14]. Также исследования показывают, что размер создаваемого хода во время доступа в почку влияет на уровень геморрагических осложнений [15]. M.R. Desai и соавт. использовали систему размером 4,8 Fr для пункции и фрагментации камней почки, средний размер которых составлял 14,3 мм, у 10 пациентов и назвали этот метод «микро-Перк» [5]. В многоцентровом исследовании A. Tepeler и соавт.[2] опубликовали результаты микро-ПНЛТ у пациентов с камнем нижней чашечки почки. Они выполнили микро-ПНЛТ 30 пациентам с размером камня 1-3 см. Уровень SFR составил 83,3%. Одно из грозных осложнений при ПНЛТ – кровотечение. Его частота по данным литературы колеблется от 0,8% до 45% [15-22]. Диаметр и количество создаваемых при доступе в почку пункционных ходов, размер камня, наличие сахарного диабета – основные факторы риска развития кровотечения, которое в основном возникает во время пункции, бужирования пункционного хода и разрушения камня [15,16,17]. Поскольку микроПНЛТ – одношаговая техника, то во время процедурызначительно снижается риск кровотечения. В работах J.de la Rosette и соавт. средняя потеря гемоглобина составила 1,4±1,0 г/дл [17]. В нашем исследовании средняя потеря гемоглобина составила 2 г/л, ни одного случая гемотрансфузии не было.Следует отметить, что иногда во времяфрагментации крупных камней при микро-ПНЛТ, видимость бывает не идеальной, что обусловлено даже незначительной кровоточивостью тканей. Такая ситуация значительно осложняет процедуру. В этом случае необходима конверсия на миниПНЛТ. В нашей работе случаев конверсии не было. Вероятно, это обусловлено наличием адекватного оттока ирригационной жидкости по мочеточниковому кожуху и деликатной техникой пункции
Преимуществом микро-ПНЛТ также является малое время рентгеноскопии и малый срок госпитализации. В нашем исследовании время госпитализации составило 3,4 дня.
Принцип микро-ПНЛТ схож с таковым при RIRS. Однако, в отличие от RIRS, во время микро-ПНЛТ отсутствует возможность извлечь фрагменты конкремента. Мы решили эту проблему с помощью установки мочеточникового кожуха, что позволяет элиминировать все фрагменты камня из ЧЛС по просвету кожуха. МикроПНЛТ при крупных камнях почки без или с использованием мочеточникового кожуха является безопасным методом лечения и обеспечивает высокий SFR. Использование мочеточникового кожуха позволяет интраоперационно дополнять метод ретроградной пиелолитотрипсией. Мы рекомендуем всегда заканчивать операцию установкой JJ-стента с выводом тракционной нити стента на кожу поясничной области. Использование техники перкутанного удаления JJ-стента позволяет удалять дренаж амбулаторно и сокращает стоимость лечения за счет отсутствия необходимости повторной госпитализации для удаления дренажа с проведением цистоскопии. Использование мочеточникового кожуха 8 Сh в наших наблюдениях не выявило каких-либо повреждений мочеточника и не приводило к формированию сужений в отдаленном послеоперационном периоде.
Еще раз стоит отметить, что во всех наблюдениях не отмечено ни одного случая кровотечения, поэтому метод микро-ПНЛТ может быть рекомендован в ситуациях, когда существует высокий риск его развития (узкие шейки чашечек, расположение камня в передних чашечках, повторные вмешательства после ранее выполненных «открытых» операций). При расположении камня в передних группах чашечек допустима пункция транспаренхиматозно на «камень». Заманчивой выглядит идея применения микро-ПНЛТ у пациентов, принимающих антиагрегантную и антикоагулянтную терапию.
ВЫВОДЫ
Микро-ПНЛТ – относительно новый метод в лечении камней почки, первые результаты позволяют использовать его у пациентов с крупными камнями почки, с камнями единственной почки, у пациентов, перенесших ранее «открытые» операции, у больных со сложной анатомией ЧЛС, например с длинными (более 2 см) и узкими шейками чашечек. Использование микро-ПНЛТ в этой ситуации значительно снижает риск кровотечения, в то время как использование стандартной ПНЛТ – повышает его. Необходимо дальнейшее изучение результатов микро-ПНЛТ при крупных камнях почки, а также у пациентов принимающих антикоагулянты.
ЛИТЕРАТУРА
- Статистическая информация Минздрава России [Электронный ресурс]. URL: https://www.rosminzdrav.ru/ministry/61/22/stranitsa-979/statisticheskaya-informatsiyaminzdrava-rossii (дата обращения: 24.06.2017).
- Tepeler A, Armagan A, Sancaktutar AA, Silay MS, Penbegul N, Akman T, et al. The role of microperc in the treatment ofsymptomatic lower pole renal calculi.J Endourol 2013;27(1):13- 8. doi: 10.1089/end.2012.0422.
- Fernstrom I, Johansson B. Percutaneouspyeiolithotomy: Anewextractiontechnique. Scand J UrolNephrol l976;10(3):257-9
- WrightA,Rukin N, Smith D, De laRosette J, Somani BK.'Mini, ultra, micro' – nomenclature and cost of these new minimally invasive percutaneousnephrolithotomy (PCNL)techniques. ?er Adv Urol. 2016;8(2):142-6. doi: 10.1177/1756287215617674.
- Desai MR, Sharma R, Mishra S, Sabnis RB, Stief C, Bader M. Single-step percutaneous nephrolithotomy (microperc): the initial clinical report. J Urol 2011;186(1):140-5. doi: 10.1016/j.juro.2011.03.029.
- Desai M, Mishra S. ‘Microperc’ micro percutaneous nephrolithotomy. Curr Opin Urol 2012;22(2):134-8. doi: 10.1097/MOU.0b013e32834fc3bb.
- Jones P, Bennett G, Aboumarzouk OM, Griffin S, Somani BK. Role of minimally invasive percutaneous nephrolithotomy techniques-micro and ultra-Mini PCNL (<15F) in the pediatric population: a systematic review. J Endourol 2017;31(9):816-824. doi: 10.1089/end.2017.0136
- Proietti S, Giusti G, Desai M, Ganpule AP. A Critical Review of miniaturised percutaneous nephrolithotomy: is smaller better? Eur Urol Focus. 2017;3(1):56-61. doi: 10.1016/j.euf.2017.05.00
- Мартов А.Г., Ергаков Д.В., Андронов А.С., Дутов С.В., Тахаев Р.А., Кильчуков З.И., Москаленко С.А. Одиночные камни нижней чашечки почки: как лечить? Урология 2017;(2):28-35. doi: https://dx.doi.org/10.18565/urol.2017.2.28-35
- Traxer O, ?omas A. Prospective evaluation and classification of ureteral wall injuriesresulting from insertion of a ureteral access sheath during retrograde intrarenal surgery. J Urol 2013;189(2):580-4. doi: 10.1016/j.juro.2012.08.197.
- Jackman SV, Docimo SG, Cadeddu JA, Bishoff JT, Kavoussi LR, Jarrett TW. ?e "miniperc" technique: a less invasive alternative to percutaneous nephrolithotomy. World J Urol 1998;16(6):371-4.
- Helal M, Black T, Lockhart J, Figueroa TE. ?e Hickman peel-away sheath: alternative for pediatric percutaneous nephrolithotomy. J Endourol 1997;11(3):171-2. doi: 10.1089/end.1997.11.171
- Mishra S, Sharma R, GargC,KurienA, Sabnis R, Desai M. Prospective comparative study of miniperc and standard PNL for treatment of 1 to 2 cm size renal stone. BJU Int 2011;108(6):896-9; discussion 899-900. doi: 10.1111/j.1464-410X.2010.09936.x
- Giusti G, PiccinelliA, Taverna G, BenettiA, Pasini L,Corinti M, et al. Miniperc? No, thank you! Eur Urol 2007;51(3):810-4. doi: 10.1016/j.eururo.2006.07.047
- Kukreja R, Desai M, Patel S, Bapat S, Desai M. Factors affecting blood loss during percutaneous nephrolithotomy: prospective study. J Endourol 2004;18(8):715-22. doi: 10.1089/end.2004.18.715
- Michel MS, Trojan L, RassweilerJJ. Complicationsin percutaneous nephrolithotomy. Eur Urol 2007;51(4):899-906; discussion 906. doi: 10.1016/j.eururo.2006.10.020
- de la Rosette J, Assimos D, Desai M, Gutierrez J, Lingeman J, Scarpa R, et al. ?e clinical research office of the endourologicalsociety percutaneous nephrolithotomy globalstudy: indications, complications, and outcomes in 5803 patients. J Endourol 2011;25(1):11-7. doi: 10.1089/end.2010.0424.
- Desai MR, Sharma R, Mishra S, Sabnis RB, Stief C, Bader M. Single-step percutaneous nephrolithotomy (microperc): the initial clinical report. J Urol. 2011 Jul;186(1):140-5. doi: 10.1016/j.juro.2011.03.029.
- Tepeler A, Armagan A, Sancaktutar AA, Silay MS, Penbegul N, Akman T, et al. ?e role of microperc in the treatment of symptomatic lower pole renal calculi. J Endourol 201327(1):13-8. doi: 10.1089/end.2012.0422.
- Akman T, Binbay M, Sari E, Yuruk E, TepelerA,Akcay M, et al. Factors affecting bleeding during percutaneous nephrolithotomy:single surgeon experience.J Endourol 2011;25(2):327- 33. doi: 10.1089/end.2010.0302.
- Seitz C, Desai M, Häcker A, Hakenberg OW, Liatsikos E, Nagele U, et al. Incidence, prevention, and management of complications following percutaneousnephrolitholapaxy. Eur Urol 2012;61(1):146-58. doi: 10.1016/j.eururo.2011.09.016.
- Turna B, Nazli O, Demiryoguran S, Mammadov R,CalC. Percutaneous nephrolithotomy: variables that influence hemorrhage. Urology 2007;69(4):603-7. doi: 10.1016/j.urology.2006.12.021
Статья опубликована в журнале"Экспериментальная и клиническая урология" №4 2018, стр.48-53










Комментарии