Журнал "Экспериментальная и клиническая урология" Выпуск №3 за 2015 год
Шорманов И.С., Щедров Д.Н., Ворчалов М.М.
Острые заболевания органов мошонки включают в себя: заворот, травма и ущемление яичка, заворот гидатид яичка и придатка, орхит и эпидидимит мошонки. Они относятся к числу распространенных и встречаются у детей различных возрастных групп. Известно, что существует два пика встречаемости данной нозологической группы – первый год жизни, а так же преи пубертатный период, этому способствуют определенные анатомические и физиологические предпосылки.
В неонатальном периоде у новорожденных наиболее трудно своевременно диагностировать синдром острой мошонки за счет сложности интерпретации клинической картины и не всегда достаточной информативности инструментальных методов обследования, что часто приводит к запаздыванию хирургического вмешательства и существенному ущербу репродуктивной функции в последующем. Значительно влияют на течение острых заболеваний мошонки и анатофизиологические особенности неонатального периода – четкое разделение оболочек яичка, относительная выраженность и гипертонус m. cremaster, обуславливающие значительную подвижность гонады, незаращение влагалищного отростка у 70-90% мальчиков, транзиторные особенности реологических свойств крови [1].
Заворот яичка и тромбоз сосудов семенного канатика, связанный с прекращением кровотока в сосудах семенного канатика, являются наиболее грозными, а зачастую фатальными для органа заболеваниями. Усложняет диагностику данной категории заболеваний у новорожденных и относительно редкая их частота – не более 0,7-1,2% всех случаев синдрома острой мошонки. Редко авторы описывают более десятка наблюдений [2,3], а ряд заболеваний – тромбоз семенного канатика, сдавление яичка грыжей описываются как казуистические ситуации [4]. Все это приводит к утяжелению прогноза в отношении сохранности гонады и фертильности в последующем по сравнению с детьми старшего возраста [5]. Так по данным E.B. Yerkes, подавляющее большинство случаев синдрома острой мошонки у новорожденных – до 90-100% – приводит к утрате гонады [6].
Таким образом, улучшение результатов лечения острых заболеваний мошонки и сохранение репродуктивного потенциала в неонатальном периоде являются актуальной задачей детских урологов.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике Областной Детской Клинической Больницы г. Ярославля на протяжении 12 лет мы наблюдали 38 новорожденных больных с синдромом острой мошонки, что составило 0,6 % от всех больных с синдромом острого заболевания яичка (ОЗЯ) и 0,7 % – среди всех новорожденных с хирургической патологией. Среди них дети первых суток жизни составили большинство (22 ребенка). Структура ОЗЯ была представлена следующими заболеваниями: заворот яичка, тромбоз сосудов семенного канатика, травма органов мошонки, воспалительные заболевания (орхоэпидидимит), сдавление яичка ущемленной грыжей, вторичное гематоцеле на фоне гемоперитонеума (табл. 1).
Дети переводились в специализированное отделение из родильных домов области (n=26), перинатального центра (n=6), доставлялись бригадой СМП из дома (n=6). При переводе из учреждений первичного звена все больные осматривались неонатологом, акушером, проводилось УЗИ органов мошонки. В большинстве случаев срок начала заболевания отметить точно не удавалось в силу отсутствия активных жалоб и выраженности клиники, время начала заболевания определялось относительно (период между осмотрами), отправной точкой считалось время последнего осмотра.
Все результаты проведенного исследования были обработаны статистически с помощью компьютерных программ “Excel”, «Biostat». Проводилось вычисление средних арифметических, “t-критерий” Стьюдента. Достоверными считали различия при р<0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Заворот яичка отмечен у 14 пациентов. Во всех случаях начало заболевания условно отнесено к первым часам жизни или интранатальному периоду, т.к. грань между преи постнатальным заворотом отчетливо определить очень затруднительно. Срок до поступления в специализированный стационар колебался от 12 часов до 6 суток (25,3±11,4 часа). Все мальчики были направлены из медицинских учреждений сразу после осмотра неонатолога. Только в одном случае при направлении в специализированный стационар был установлен диагноз заворота яичка, остальные дети поступали с подозрением на некроз яичка, орхит, ущемленную грыжу, гидроцеле и т.д. Часто нозологическая форма не уточнялась и больные направлялись с обобщающим диагнозом «синдром острой мошонки». В одном наблюдении констатирован двухсторонний заворот яичка.
Следует отметить отсутствие характерной клинической картины. Время начала заболевания было определено с точностью до нескольких часов (период между осмотрами), выраженный отек оболочек мошонки, наступающий очень быстро у новорожденных, не позволял детально оценить местную симптоматику и уточнить диагноз. Так, типичные симптомы – острое начало, выраженный болевой синдром, подтягивание яичка, иррадиация болевого синдрома и т.д. не поддавались оценке. Клиническая картина становилась явной при возникновении неспецифических симптомов уже выраженных воспалительных изменений мошонки. Таким образом, клинические изменения не всегда позволяют выявить заворот яичка среди других нозологических форм. Ультразвуковое исследование с допплерографией (УЗДГ) проведено всем больным. Было констатировано отсутствие кровотока в яичке, заподозрены его некротические изменения. Вместе с тем у 10 из 14 пациентов отсутствовали или были сомнительны типичные ультразвуковые симптомы заворота – извитость семенного канатика, поперечное положение яичка, подтянутость яичка, прекращение кровотока в месте странгуляции семенного канатика.
Таблица 1. Нозологические формы ОЗЯ у новорожденных
| Нозологическая форма | Кол-во больных (n=38) | % |
|---|---|---|
| Заворот яичка | 14 | 35,9 |
| Тромбоз сосудов семенного канатика | 5 | 12,8 |
| Орхоэпидидимит | 10 | 25,6 |
| Травма органов мошонки | 6 | 15,4 |
| Сдавление яичка грыжей | 2 | 5,1 |
| Вторичное гематоцеле на фоне гемоперитонеума | 1 | 2,5 |
Трудности диагностики и меньшие возможности дополнительных методов (УЗИ, УЗДГ) позволили установить истинный диагноз на уровне направляющих учреждений только в 7,2% случаев, а при поступлении на специализированный этап – только у 78,5% пациентов, что меньше аналогичных показателей в старшем возрасте.
Все пациенты были оперированы в экстренном порядке по стабилизации физиологических неонатальных состояний, срок от поступления на специализированный этап помощи до операции составлял 4,1±0,8 часа. Принятую рядом авторов тактику выполнения операции в течение первых 24 часов или позже считаем несостоятельной применительно к новорожденным, т.к. срок заболевания у этой категории больных определяется очень относительно со значительным разбросом по времени [7]. Сроки заболевания и трудности диагностики не оставляли возможности проведения закрытой мануальной деторсии с целью уменьшения степени заворота и уменьшения степени ишемии в предоперационном периоде. Заворот колебался от 360º до 1440º (525 ± 49º), что несколько больше, чем в старшей возрастной группе (440 ± 31º). В 11 случаях констатирован некроз гонады, что вынудило выполнить орхэктомию, в трех наблюдениях (срок заболевания 17, 22 и 25 часов) при отсутствии кровотока по данным УЗДГ жизнеспособность клинически была оценена как сомнительная. Яички сохранены, при последующем наблюдении в динамике отмечен кровоток в паренхиме, перфузия частично восстановлена.
Во всех случаях мы проводили фиксацию контралатерального яичка по оригинальной методике (приоритетная справка № 2013116240) с учетом тяжести исходов заболевания и высокой частоты потери органа. В старшем возрасте при отсутствии клинических предпосылок считали возможным воздержатся от профилактической операции на контралатеральной стороне.
Таким образом, обращает на себя внимание фатальная в большинстве случаев длительность заболевания, оставляющая мало шансов на сохранение яичка и трудность установки точного диагноза до операции.
Вместе с тем УЗИ с УЗДГ, являющееся золотым стандартом диагностики заболеваний мошонки показывают относительно низкую эффективность и значительное количество гипердиагностических случаев вследствие трудности эхолокации сосудов очень малого диаметра и наличия низкоскоростного кровотока не позволяющего его отчетливо зафиксировать [3, 8]. Одной из причин низкой информативности исследования является гидрофильность тканей новорожденного, в том числе и тестикулярной, что приводит к ее отеку, сдавлению сосудов и функциональному прекращению кровотока, оставляя по мере декомпрессии возможности для его восстановления.
Анатомо-физиологические особенности раннего возраста и особенности оценки позволили выявить некоторые особенности заворота яичка в периоде новорожденности, что явно видно в сравнении с аналогичными показателями в старшей возрастной группе (табл. 2). Детально о детях старшего возраста в данной публикации мы не говорим, т.к. это выходит за рамки ее тематики. Так, помимо больших сложностей диагностики, обращают на себя внимание следующие особенности диагностики и хирургического лечения заворота яичка у новорожденных детей:
- бо́льшая продолжительность дооперационного периода в стационаре, обусловленная необходимостью более обширной подготовки пациента;
- отсутствие возможности мануальной деторсии в связи со значительными сроками заболевания и выраженными воспалительными изменениями мягких тканей;
- бо́льшая степень заворота, связанная с большей подвижностью яичка и оболочек мошонки;
- бо́льшая частота органоуносящих операций, обусловленная всеми ранее обозначенными причинами.
Тромбоз сосудов семенного канатика имел место у 5 пациентов. Больные были госпитализированы в первые сутки жизни, в одном наблюдении отмечен казуистический случай двухстороннего тромбоза сосудов (рис. 1). Во всех наблюдениях диагноз некроза яичка был поставлен по результатам УЗИ и УЗДГ до операции, однако в операционную детей брали с подозрением на заворот яичка с некрозом, сам тромбоз не был диагностирован и являлся интраоперационной находкой.
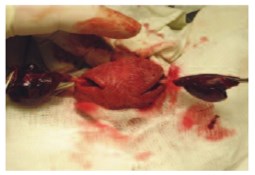
Рис. 1. Двусторонний тромбоз сосудов семенного канатика
При проведении УЗИ у больных ни в одном случае не были отмечены извитость семенного канатика и прерывистость кровотока в нем. Последний не фиксировался уже на уровне внутреннего пахового кольца. Обращает внимание тот факт, что у 4-х детей из 5-ти имела место истинная гиперволемическая полицитемия различной степени, обус-ловленная различными причинами. Уровень гематокрита составлял в среднем 78±11%, что позволяло трактовать данную ситуацию как проявление синдрома полицитемии новорожденных [9]. У одного пациента изменения реологии крови сочеталось с компрессией мошонки в родах (тазовое предлежание).
Таблица 2.Сравнительный анализ особенностей диагностики и лечения заворота яичек у детей в неонатальном периоде и старших возрастных группах
| Критерий | Новорожденные | Дети старшего возраста* |
|---|---|---|
| Правильный диагноз на догоспитальном этапе | 7,2% | 35% |
| Правильный диагноз на специализированном этапе | 78,5% | 95,8% |
| Срок заболевания до поступления | 25,3 ± 1,2 часа | 19,7 ± 2,2 часа |
| Срок от поступления до операции | 4,1 ± 0,8 часа | 2,2 ± 0,3 часа |
| Возможность мануальной деторсии | нет | 7% |
| Средняя степень заворота | 525 ± 490 | 440 ± 310 |
| Частота орхэктомии | 78,6% | 42,4% |
Для всех значений р< 0,05.
* Детально старшую возрастную группу мы не рассматриваем, так как она выходит за рамки данной работы, приводя лишь сравнительные значения.
Возраст установления диагноза составил 23,4 ± 1,2 часа, что связано с концентрацией внимания персонала на транзиторных состояниях новорожденного и сглаженности клинической картины в раннем неонатальном возрасте. У 4-х мальчиков установлению диагноза предшествовали вторичные воспалительные изменения мошонки, возникающие в этом возрасте достаточно быстро. Предоперационный период у данной категории пациентов осложнялся необходимостью проведения изоволемической гемоделюции, откладывающей операцию в среднем еще на 5 часов. Во всех случаях выполнена орхофуникулэктомия ввиду некроза яичка, что указывает на пренатальный характер тромбоза, не оставлявший шансов на сохранение гонады. Вместе с тем предположить истинный диагноз в данной группе пациентов возможно на основании сопоставления анамнеза, клинических (гиперволемическая полицитемия), ультразвуковых (прекращение перфузии яичка в сочетании с отсутствием характерных УЗИ-симптомов заворота яичка) и лабораторных (признаки полицитемии) данных. Фатальность заболевания, исключающая при развитии тромбоза органосохраняющую операцию, позволяет выполнить вмешательство несколько отсрочено после соответствующей подготовки, коррекции фоновых и транзиторных неонатальных состояний. Считаем, что гонады необходимо рассматривать как один из органов-мишеней при синдроме полицитемии новорожденных и следует УЗИ органов мошонки включать в ультразвуковой скрининг наряду с УЗИ брюшной полости, органов мочевыделительной системы и головного мозга (нейросонография).
Такое положение позволит повысить настороженность в отношении тромбоза сосудов семенного канатика и позволит выявлять осложнение в более ранние сроки.
ЗАКЛЮЧЕНИЕ
Исходя из анализа литературы и собственного материала, считаем, что диагностика и лечение патологии семенного канатика в периоде новорожденности, приводящей к потере органа и снижению репродуктивного потенциала, является серьезной проблемой. Наиболее доступным и информативным методом диагностики при «синдроме острой мошонки» у новорожденных, как и в старшем возрасте, является ультразвуковое исследование с допплерографией. Однако отмечаются значительно большее количество ошибок при дифференциальной диагностике заворота яичка и тромбоза сосудов семенного канатика. Это связано с трудностями оценки кровотока в страдающем органе ввиду низкоскоростного его характера и малого диаметра сосудов, что вызывает необходимость ориентироваться на данные клиники и ультразвукового исследования, а не принимать УЗДГ как золотой стандарт диагностики. Только использование в комплексе УЗИ и УЗДГ с ориентацией на данные клинической картины позволяет существенно повысить точность диагностики.
Течение заворота яичка у новорожденных более неблагоприятно, чем у детей старшей возрастной группы, в связи с анатомо-физиологическими особенностями периода новорожденности, необходимости коррекции транзиторных состояний, организационных сложностей.
При тромбозе сосудов семенного канатика ургентная картина развивается на фоне системных транзиторных нарушений, поэтому их своевременная коррекция является профилактикой осложнений со стороны репродуктивных органов.
ЛИТЕРАТУРА
1. Абаев Ю.К. Синдром острой мошонки у новорожденных. // Медицинские новости. 2007. N 2. С.21-25.
2. Nandi B, Murphy FL. Neonatal testicular torsion: a systematic literature revive. // Pediatr Surdg Int. 2011. Vol. 27, N 10. P.1037-1040.
3. Щедров Д.Н., Луговкин А.В, Поляков П.Н. Ультразвуковые и допплерографические изменения семенного канатика при завороте яичка у детей. // Электронный журнал Russian Electronic Journal of Radiology. 2011. Т. 1, N 4. C. 162-163. URL: www.rejr.ru
4. Zerin JM, DiPietro MA, Grignon A, Shea D.Testicular infarction in the newborn: ultrasound findings. // Pediatr Radiol. 1990. Vol.20, N 5. P.329-330.
5. John CM, Kooner G, Mathew DE, Ahmed S, Kenny SE. Neonatal testicular torsion – a lost cause. // Acta Paediatr. 2008. Vol. 97, N 4. P.502-504.
6. Yerkes EB, Robertson FM, Gitlin J, Kaefer M, Cain MP, Rink RC. Management of perinatal torsion: today, tomorrow or never? // J Urol. 2005. Vol.174, N 4, Pt. 2., P.1579-1582.
7. Knight PJ, Vassy LE. The diagnosis and treatment of the acute scrotum in children and adolescents. // Ann Surg. 1984. Vol. 200, N 5. P.664-673
8. Клиническая андрология [Под ред. В.Б. Шилла, Ф. Кохмаира, Т. Харгрива]. М.: ГЭОТАР-Медиа. 2011, 800 c.
9. Hopewell B, Steiner LA, Ehrenkranz RA, Bizzarro MJ, Gallagher PG. Partial exchange transfusion for polycythemia hyperviscosity syndrome. // Am J Perinatol. 2011. Vol. 28, N 7. P. 557-564









Комментарии