Перепечай В.А., Васильев О.Н., Спицын И.М., Коган М.И.
Базовая роль радикальной цистэктомии (РЦЭ) в лечении мышечно-инвазивного рака мочевого пузыря (МИРМП) и местнораспространенного рака мочевого пузыря (МРРМП) многократно доказана и подтверждена многочисленными исследованиями на протяжении двух последних десятилетий [1-6]. Вместе с тем, об очевидном недоиспользовании этого способа лечения в последние годы сообщили U. Fedeli и соавт. [7]. К аналогичным выводам пришли P. Gray и соавт. на основе изучения Национальной базы данных США по раку (US National Cancer Data Base) отметив, что только 52,5% пациентов Соединенных Штатов с МИРМП получают потенциально излечивающее лечение [8]. В этой связи Peter C. Black справедливо отмечает, что «хотя урологам нравится отстаивать роль РЦЭ как основной и первичной терапии МИРМП, если мы собираемся сделать это, то должны вести адекватный отбор, направлять менее пригодных для РЦЭ пациентов на другие виды лечения и обеспечивать оптимальную хирургию, включая периоперационную химиотерапию и расширенную лимфаденэктомию. Пока мы не сделаем этого, как урологи, мы – плохо лечим наших пациентов» [9].
Критически важным для радикального лечения РМП является достоверность клинического стадирования. Статус pT является относительно достоверным, а точность его не превышает 57% [10]. Точность магнитно-резонансной томографии (МРТ) для стадирования РМП варьирует от 73% до 96% (в среднем 85%). Точность компьютерной томографии (КT) в определении экстравезикального распространения опухоли колеблется от 55% до 92% и увеличивается сообразно степени запущенности заболевания. МРТ с контрастированием имеет преимущества в определении степени инвазии опухоли в пределах органа, тогда как мультиспиральная КТ с болюсным усилением более информативна в определении паравезикальной инвазии (≥ T3b) и инвазии в смежные органы [11,12,13]. Чувствительность как МРТ, так и КТ для выявления поражения регионарных лимфоузлов схожи и не превышают 48-87%. Специфичность обоих методов также низка [14]. Другие авторы в различных исследованиях определяют достоверность КТ весьма противоречиво в диапазоне от 4,9% до 54% [15-17]. По мнению ряда исследователей КТ и МРТ эквивалентны в диагностике местных и отдаленных метастазов органов брюшной полости, но КТ предпочтительна для обнаружения легочных метастазов [18,19]. Точность стадирования с помощью КТ или МРТ оценивается, в целом, около 70%, а их достоверность является определяющей в выработке тактики и стратегии лечения РМП [20-22]. Сохраняющаяся низкая достоверность клинического стадирования РМП делает актуальным поиск клинических факторов, определяющих выбор тактики и своевременности показаний к РЦЭ.
МАТЕРИАЛЫ И МЕТОДЫ
В период с 1995 по 2014 гг. выполнено более 400 цистэктомий. В данномисследовании ретроспективно оценена достоверность клинического стадирования РМП у пациентов перенесших РЦЭ (n=349). Женщин было 30 (8,6%), мужчин – 319 (91,4%). Средний возраст больных в общей группе составил 58,7±9,6 лет (от 26 до 87 лет), средний возраст женщин – 58,4± 9,3 года (от 42 до 78 лет), средний возраст мужчин – 58,7±9,6 лет (от 26 до 87 лет). Для анализа выделили группы лечении немышечно-инвазивного РМП (НМИРМП) высокой степени риска, МИРМП и МРРМП. В структуре комплексного обследования больных основными инструментами стадирования РМП являлись КТ и/или МРТ.
Анализируемые показатели формализованы и введены в единую базу данных. Использовали методы статистического анализа: проверка нормальности распределения количественных признаков с использованием критерия Колмогорова-Смирнова с поправкой Лиллиефорса и критерия Шапиро-Уилка; проверка равенства генеральных дисперсий с помощью точного критерия Фишера и Кохрэна; анализ таблиц сопряженности. Статистическая обработка выполнена с помощью пакета прикладных программ: Statistica 7.0 (StatSoft, USA); BioStat 2009 (AnalystSoft Inc., USA), Microsoft Excel 2013 и Microsoft Access 2010 (Microsoft Corporation, USA) [23-25].
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Результаты ретроспективной оценки достоверности клинического стадирования в нашей когорте пациентов представлены в сводной таблице (табл. 1). Распределение патологических стадий РМП в анализируемых группах наглядно демонстрирует диаграмма (рис. 1).
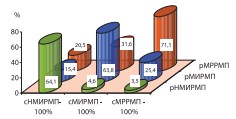
Рис. 1. Результаты патоморфологического стадирования РМП (n=349)
Оказалось, что при сНМИРМП высокой степени риска каждый третий больной (35,9%) имеет более высокую патологическую стадию РМП. При сМИРМП каждый третий пациент (31,6%) имеет рМРРМП. А среди пациентов с сМРРМП каждый четвертый пациент (28,9%) имеет более низкую патологическую стадию РМП.
Общая достоверность клинического стадирования вне зависимости от стадии РМП по нашим данным составила 57,3%, а погрешность – 42,7%. Максимальные значения погрешности характерны для сМРРМП (p<0,05) (рис. 2).
Анализ структуры погрешности клинического стадирования выявил минимальную гиподиагностику и максимальную гипердиагностику в той же группе – сМРРМП (p<0,05) (рис. 3).
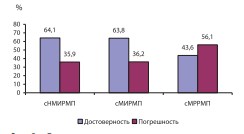
Рис. 2. Достоверность и погрешность клинического стадирования РМП
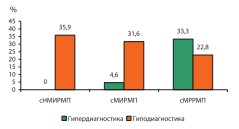
Рис. 3. Структура гипер- и гиподиагностики стадий РМП
При этом суммарная гипердиагностика клинического стадирования вне зависимости от стадий РМП по нашим данным составила 13,7%, а гиподиагностика – 29,2%. Раздельным анализом стадий cT3b и cT4a-T4b в структуре сМРРМП выявлена минимальная достоверность для стадии cT3b (p<0,05) (рис. 4).
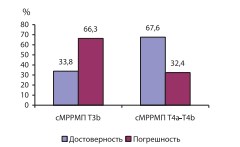
Рис. 4. Достоверность и погрешность клинического стадирования МРРПМ
Таблица 1. Сводная таблица результатов клинического стадирования РМП (n=349)
| cT | Кол-во пациентов | Достоверность по сТ | Погрешность по сТ | ГИПЕРдиагностика по сТ | ГИПОдиадигностика по сТ | pN(+) | сN(+) у pN(+) | ГИПОдиагностика по сN | pTN(±)>cT + pTN(+)≤cT | ГИПО-диагностика по сT и сN | pНМИРМП | pМИРМП | pМРРМП |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| сНМИРМП (Ta-T1) | 11,2% (39) | 64,1% (25) | 35,9% (14) | 0 | 35,9% (14) | 15,4% (6) | 2,6% (1) | 12,8% (5) | 38,5% (15) | 35,9% (14) | 64,1% (25) | 15,4% (6) | 20,5% (8) |
| сМИРМП (T2a-T2b) | 49,7%(196) | 63,8%(125) | 36,2% (71) | 4,6% (9) | 31,6% (62) | 19,4% (38) | 2,0% (4) | 17,3% (34) | 37,2% (73) | 36,2% (71) | 4,6% (9) | 63,8%(125) | 31,6% (62) |
| сМРРМП (T3b-T4b) | 32,7% (114) | 43,6% (50) | 56,1% (64) | 33,3% (38) | 22,8% (26) | 42,1% (48) | 21,9% (25) | 20,2% (23) | 52,6% (60) | 37,7% (43) | 3,5% (4) | 25,4%(29) | 71,1% (81) |
| ИТОГО: | 100,0% (349) | 57,3% (200) | 42,7% (149) | 13,7% (47) | 29,2% (102) | 26,4% (92) | 8,6% (30) | 17,8% (62) | 42,4% (148) | 36,7% (128) | 10,9% (38) | 45,8% (160) | 43,3% (151) |
Аналогичным раздельным анализом структуры этой погрешности установлена минимальная гиподиагностика для стадий cT4a-T4b и максимальная гипердиагностика для стадии cT3b (рис. 5).

Рис. 5. Структура гипер- и гиподиагностики стадий МРРМП
Известно, что критически важным для канцерспецифической и безрецидивной выживаемости после РЦЭ является не только стадия РМП, но и состояние регионарных лимфоузлов. Мы оценили степень гиподиагностики по обоим параметрам. Для этого в каждой из групп выделили пациентов, имеющих патологическую стадию выше клинической (pTN(±) >cT), и дополнительно тех больных, которые имели патологическую стадию такую же или меньшую чем клиническая, но положительные регионарные л/узлы (pTN(+)≤cT). Из числа последних исключили больных имевших статус cN(+) клинически. В итоге определили пациентов с гиподиагностикой по стадии и/или наличию регионарных лимфоидных метастазов, число которых оказалось максимальным при стадии cT3b (рис. 6).
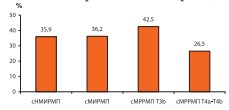
Рис. 6. Гиподиагностика по cT и CN
В структуре первичных и рецидивных больных гиподиагностика по cT и cN выражена в максимальной степени у первичных пациентов при cT3b и сНМИРМП высокой степени риска (рис. 7).
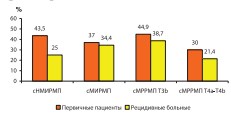
Рис. 7. Структура гиподиагностики по cT и CN среди первичных и рецидивных пациентов.
Установлено, что во всех группах недооценка обоих параметров превалировала среди первичных пациентов (p>0,05).
Если же стадии cT3b и cT4 анализировать как одну клиническую группу – сМРРМП, то вышеприведенные данные будут свидетельствовать о равной степени гиподиагностики по cT и cN во всех группах (рис. 8).
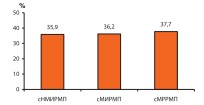
Рис. 8. Гиподиагностика по cT и cN
При этом наибольшая степень гиподиагностики характерна для первичных больных с сНМИРМП высокой степени риска (рис. 9).
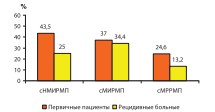
Рис. 9. Структура диагностики по cT и cN среди первичных и рецидивных пациентов
Таким образом, гиподиагностики по двум показателям – cT и cN в наибольшей степени характерна для сМРРМП в стадии T3b, а в структуре первичных и рецидивных пациентов – также для первичных больных сНМИРМП высокой степени риска. Суммарная гиподиагностика по cT и cN вне зависимости от стадий РМП по нашим данным составила 36,7%.
При анализе собственных данных установлено, что чувствительность КТ (МРТ) в определении увеличения регионарных лимфоузлов соответствует 71,9%, а специфичность не превышает 60,7%.
Анализ средней продолжительности макрогематурии до РЦЭ выявил корреляцию между нарастанием среднего значения показателя и увеличением стадии РМП (рис. 10).
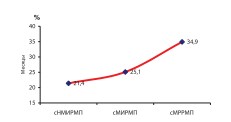
Рис. 10. Средняя продолжительность макрогематурии до РЦЭ
Аналогичная зависимость выявлена между средним периодом от момента установки диагноза РМП до выполнения РЦЭ и увеличением стадии РМП (рис. 11).
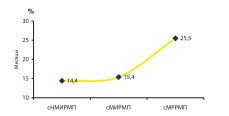
Рис. 11. Средний период от диагностики РМП до РЦЭ
В прямой зависимости от стадии РМП находятся и такие показатели как количество почек с гидронефрозом до РЦЭ (% от общего количества почек) и частота встречаемости микроцистов (рис. 12).
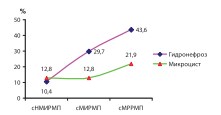
Рис. 12. Частота встречаемости гидронефроза и микроциста
Среди потенциально важных факторов для клинического стадирования РМП в прямой корреляционной зависимости от стадии процесса оказались также такие показатели как частота встречаемости анемии и средний уровень гемоглобина до РЦЭ (рис. 13-14).
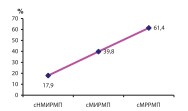
Рис. 13. Частота встречаемости анемии
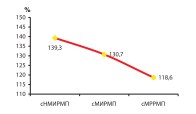
Рис. 14. Средний уровень гемоглобина
Другие потенциально важные факторы для клинического стадирования РМП в наших исследованиях не продемонстрировали достоверной корреляции со стадией РМП.
Для выявления достоверных предикторов клинической гиподиагностики РМП мы выполнили клинико-статистический анализ потенциально значимых факторов риска в группах пациентов с клинической гипердиагностикой (n=51), достоверной диагностикой (n=170) и гиподиагностикой (n=128) РМП по критериям cT и cN. Достоверность различия показателей оценили между группами достоверной диагностики и гиподиагностики, как наиболее важными в клиническом аспекте (табл. 2).
По полученным данным установлено, что вовлечение в опухолевый процесс шейки мочевого пузыря и уретры, наличие уретерогидронефроза обусловленного опухолью МП, наличие анемии и высокий потенциал злокачественности опухоли (cG2-4) являются наиболее важными факторами и статистически достоверными предикторами риска клинической гиподиагностики РМП по стадии и регионарному лимфоидному метастазированию.
Таблица 2. Частота потенциально важных факторов для клинического стадирования РМП по критериям cT и cN
| Признак | Частота встречаемости признака в группах | p | ||
|---|---|---|---|---|
| Гипердиагностика (n=51) | Достоверная диагностика (n=170) | Гиподиагностика (n=128) | ||
| Средний возраст | 58,8±10,3 | 58,8±8,8 | 58,8±9,2 | >0,05 |
| Мужской пол | 46 (90,2%) | 154 (90,6%) | 119 (93,0%) | >0,05 |
| Женский пол | 5 (9,8%) | 16 (9,4%) | 9 (7,0%) | >0,05 |
| • Индекс коморбидности Charlson, скорекстированный на возраст среднее значение/стандартное отклонение /(min/max) | 2,0±1,6 | 2,1±1,5 | 2,3±1,6 | >0,05 |
| • Предполагаемая десятилетняя выживаемость среднее значение/стандартное отклонение (%) | 67,8±28,8 | 69,6±28,1 | 64,3±29,8 | >0,05 |
| •Наличие макрогематурии в анамнезе (пац./%) | 47 (92,2%) | 154 (90,6%) | 121 (94,5%) | >0,05 |
| • Средняя продолжительность макрогематурии до РЦЭ (мес.) | 33,4±44,5 | 32,1±46,8 | 20,4±27,8 | >0,05 |
| • Среднее время от установления диагноза МРРМП до РЦЭ (мес.) | 24,6±41,3 | 21,5±42,0 | 12,9±26,4 | >0,05 |
| • ХТ до РЦЭ (пац./%) | 4 (7,8%) | 14 (8,2%) | 9 (7,0%) | >0,05 |
| • ХТ + БЦЖ до РЦЭ (пац./%) | 0 | 2 (1,2%) | 2 (1,6%) | >0,05 |
| • ХТ + БЦЖ + ЛТ до РЦЭ (пац./%) | 0 | 1 (0,6%) | 0 | >0,05 |
| • ХТ + ЛТ до РЦЭ (пац./%) | 3 (5,9%) | 9 (5,3%) | 8 (6,3%) | >0,05 |
| • БЦЖ до РЦЭ (пац./%) | 1 (2,0%) | 5 (2,9%) | 0 | <0,05 |
| • ЛТ до РЦЭ (пац./%) | 2 (3,9%) | 11 (6,5%) | 8 (6,3%) | >0,05 |
| Итого специфическая терапия | 10 (19,6%) | 42 (24,7%) | 27 (21,1%) | >0,05 |
| Всего ХТ | 7 (13,7%) | 26 (9,4%) | 19 (14,8%) | >0,05 |
| Всего ЛТ | 5 (9,8%) | 21 (12,4%) | 16 (12,5%) | >0,05 |
| ТУР РМП (пац./%) | 9 (17,6%) | 43 (25,3%) | 23 (18,0%) | >0,05 |
| Открытые резекции РМП (пац./%) | 12 (23,5%) | 38 (22,4%) | 18 (14,1%) | >0,05 |
| Открытые резекции + ТУР РМП (пац./%) | 4 (7,8%) | 17 (10,0%) | 4 (3,1%) | <0,05 |
| Первичные пациенты (пац./%) | 34 (66,7%) | 105 (61,8%) | 88 (68,8%) | >0,05 |
| Рецидивные пациенты (пац./%) | 17 (33,3) | 65 (38,2%) | 40 (31,3%) | >0,05 |
| Наличие эпицистостомы до РЦЭ (пац./%) | 3 (5,9%) | 18 (10,6%) | 12 (9,4%) | >0,05 |
| Кол-во пациентов с операциями из брюшной полости в малом тазу в анамнезе до РЦЭ (пац./%) | 20 (39,2%) | 56 (32,9%) | 41 (32,0%) | <0,05 |
| Кол-во пациентов с операциями НЕ на брюшной полости в малом тазу в анамнезе до РЦЭ (пац./%) | 12 (23,5%) | 28 (16,5%) | 31 (24,2%) | <0,05 |
| Количество почек с гидронефрозом до РЦЭ (% от общего количества почек) | 100 (38,0%) | 83 (24,5%) | 102 (45,3%) | <0,05 |
| Количество микроцистов (пац./%) | 11 (21,6%) | 25 (14,7%) | 19 (14,8%) | >0,05 |
| Вовлечение шейки МП (пац./%) | 18 (35,3%) | 43 (25,3%) | 44 (34,4%) | >0,05 |
| Вовлечение уретры (пац./%) | 0 | 1 (0,6%) | 0 | >0,05 |
| Вовлечение шейки МП и уретры (пац./%) | 10 (19,6%) | 25 (14,7%) | 32 (25,0%) | <0,05 |
| Многофокусная опухоль МП (пац./%) | 37 (72,5%) | 136 (80,0%) | 108 (84,4%) | >0,05 |
| Анемия до РЦЭ (пац./%) | 26 (51,0%) | 63 (37,1%) | 66 (51,6%) | <0,05 |
| Средний уровень Hb (г/л) | 124,9±21,8 | 131,9±23,1 | 123,3±25,7 | >0,05 |
| cG1 (пац./%) | 9 (17,6%) | 32 (18,8%) | 9 (7,0%) | <0,05 |
| cG2 -G4 (пац./%) | 42 (82,4%) | 138 (81,2%) | 119 (93,0%) | <0,05 |
| CIS до РЦЭ (пац./%) | 1 (2,0%) | 8 (4,7%) | 5 (3,9%) | >0,05 |
| Переходно-клеточный (ПК) РМП (пац./%) | 45 (88,2%) | 156 (91,8%) | 115 (89,8%) | >0,05 |
| не (ПК) РМП до РЦЭ (пац./%) | 3 (5,9%) | 6 (3,5%) | 7 (5,5%) | >0,05 |
* для клинической групп достоверной и гиподиагностики РМП по Ct и Cn
ХТ химиотерапия, ЛТ лучевая терапия
ОБСУЖДЕНИЕ
Установлено, что максимальная погрешность стадирования характерна для сМРРМП в стадии cT3b – 66,3% (p<0,05). В структуре этой погрешности степень гиподиагностики при сМРРМП в стадии cT3b (31,3%) аналогична таковой при сНМИРМП (35,9%) и сМИРМП (31,6%). А самый высокий уровень гипердиагностики при сМРРМП в стадии cТ3b (35,0%) связан с относительно бóльшим количеством рецидивных пациентов в этой группе, у которых послеоперационные паравезикальные и внутритазовые изменения тканей трактуются при клиническом стадировании как местнораспространенный процесс. По этим же причинам относительно высоким уровень гипердиагностики по стадии оказался и в группе сМРРМП T4a-T4b (29,4%). Крайне важным оказалось то, что суммарно каждый третий пациент (33,3%) с клиническим сМРРМП имеет исходную гипердиагностику по стадии. Именно этой категории пациентов зачастую отказывают в радикальном хирургическом лечении, тогда как у каждого третьего больного из этой группы подобный отказ является потенциально необоснованным, а цистэктомия, в случае ее выполнения – радикальной! Полученные результаты свидетельствуют в пользу оправданности активной хирургической тактики не только у пациентов с сНМИРМП высокой степени риска и сМИРМП, но и у самой сложной категории больных с сМРРМП!
Анализом достоверности клинического стадирования РМП по двум критериям (cT и cN) установлено, что в наибольшей степени гиподиагностика характерна также для сМРРМП в стадии cТ3b (42,5%), а в структуре первичных и рецидивных больных, в том числе, для первичных пациентов сНМИРМП высокой степени риска (43,5%). Суммарная гиподиагностика по cT и cN вне зависимости от стадий РМП по нашим данным составила 36,7%. Таким образом, на практике каждый третий пациент – кандидат для выполнения РЦЭ – клинически недооценивается по стадии и/или состоянию регионарных лимфоузлов, а, следовательно, имеет более худший послеоперационный онкологический прогноз в сравнении с дооперационным.
ЗАКЛЮЧЕНИЕ
При современной клинической диагностике РМП остается достаточно высоким риск гиподиагностики по cT и cN (36,7%). Вовлечение в опухолевый процесс шейки мочевого пузыря и уретры, наличие уретерогидронефроза обусловленного опухолью МП, наличие анемии и высокий потенциал злокачественности опухоли (cG2-4) являются достоверными предикторами клинической гиподиагностики РМП по стадии и регионарному лимфоидному метастазированию. Наличие таких факторов следует рассматривать как дополнительные доказательства к выбору РЦЭ в качестве основной линии лечения.
ЛИТЕРАТУРА
1. Атдуев В.А., Строганов А.Б., Любарская Ю.О. Ледяев Д. С., Шутов В. В., Березкина Г. А., Мамедов Х. М., Базаев А. А. Результаты создания артифициального мочевого пузыря после радикальной цистэктомии у больных раком мочевого пузыря. // Саратовский научно-медицинский журнал. 2009. Т. 5, N 5. С. 615-619.
2. Комяков Б. К., Горелов С.И., Новиков А.И. и др Ближайшие результаты радикальных цистэктомий. // Урология. 2003. N 4. С. 15-18.
3. Красный С.А., Суконко О.Г., Ролевич А.И. Результаты лечения больных раком мочевого пузыря с метастазами в регионарных лимфоузлах. // Онкоурология. 2007. N 3. – С. 36-41.
4. Лоран О.Б., Вишневский А.Е. Варианты хирургического лечения рака мочевого пузыря. // Пленум Всерос. общества урологов. Тезисы докладов. Кемерово. 1995. С. 240-241.
5. Каприн А.Д., Костин А.А., Елагин В.О. Тактика лечения рака мочевого пузыря в зависимости от стадии опухолевого процесса // Онкоурология. 2005. N 2. С.50-51.
6. Коган М.И., Перепечай В.А. Современная диагностика и хирургия рака мочевого пузыря. Ростов-н/Д, 2002. 239 с.
7. Fedeli U, Fedewa SA, Ward EM. Treatment of muscle invasive bladder cancer: evidence from the National Cancer Database, 2003 to 2007. // J Urol. 2010. Vol 185. P. 72-78.
8. Gray PJ, Fedewa SA, ShipleyWU, Efstathiou JA, LinCC, Zietman AL, Virgo KS. Use of potentially curative therapies for muscle-invasive bladder cancerin the United States:resultsfrom the National Cancer Data Base. // Eur Urol. 2013. Vol. 63, N 5. P. 823-829.
9. Black PC. Radical Locoregional erapy for Bladder Cancer: Underutilized, or Unsuitable in Many? // Eur Urol. 2013. Vol. 63, N 5. P. 830 – 831.
10. Sagalowsky AI. Words of Wisdom: re A Systematic Review of Neoadjuvant and Adjuvant Chemotherapy for Muscle-invasive Bladder Cancer. // Eur Urol. 2013. Vol. 63, N 3. P. 579 – 580.
11. tenzl A, Cowan NC, De Santis M, Kuczyk MA, Merseburger AS, Ribal MJ, Sherif A, Witjes JA. Treatment of Muscle-invasive and Metastatic Bladder Cancer: Update of the EAU Guidelines. // Eur Urol. 2011. Vol. 59, N 6. P. 1009–1018.
12. Аляев Ю.Г., Синицин В.Е., Григорьев Н.А. Магнитно-резонансная томография в урологии. М.: Практическая медицина, 2005. 272 с.
13. Коган М.И., Коган Т.Т., Пермякова Л.Г., Перепечай В.А., Якимчук Т.П. Диагностическая значимость ультрасонографии и компьютерной томографии при раке мочевого пузыря. // Пленум Всероссийского общества урологов.– Кемерово, 1995. С. 228-229.
14. Kim JK, Park SY, Ahn HJ, Kim CS, Cho KS. Bladder cancer: analysis of multi-detector row helical CT enhancement pattern and accuracy in tumor detection and perivesical staging. // Radiology. 2004. Vol. 231, N 3. P. 725-731.
15. Paik ML, Scolieri MJ, Brown SL, Spirnak JP, Resnick MI. Limitations of computerized tomography in staging invasive bladder cancer before radical cystectomy. // J Urol. 2000. Vol. 163, N 3. P. 1693-1696.
16. Ficarra V, Dalpiaz O, Alrabi N, Novara G, Galfano A, Artibani W. Correlation between clinical and pathological staging in a series of radical cystectomies for bladder carcinoma.// BJU Int. 2005. Vol. 95, N 6. P 786-790.
17. Tritschler S, Mosler C, Straub J, Buchner A, Karl A, Graser A, Stief C, Tilki D. Staging of muscle-invasive bladder cancer: can computerized tomography help us to decide on local treatment? // World J Urol. 2012. Vol. 30, N 6. P. 827-831.
18. Stenzl A, Cowan NC, De Santis M, Kuczyk MA, Merseburger AS, Ribal MJ, Sherif A, Witjes JA. Treatment of Muscle-invasive and Metastatic Bladder Cancer: Update of the EAU Guidelines. // Eur Urol. 2011. Vol. 59, N 6. P. 1009–1018.
19. Глыбочко П.В., Зуев В.В., Попков В.М., Чехонацкая М.Л., Понукалин А.Н. Возможности лучевых методов исследования в диагностике рака мочевого пузыря. // Саратовский научно-медицинский журнал. 2011. Т. 7, N 1. С. 148–151.
20. Sternberg CN1, Pansadoro V, Calabrò F, Schnetzer S, Giannarelli D, Emiliozzi P, De Paula F, Scarpone P, De Carli P, Pizzo M, Platania A, Amini M. Can patient selection for bladder preservation be based on response to chemotherapy? // Cancer. 2003. Vol. 97, N 7. P. 1644-1652.
21. Аполихин О.И., Чернышев И.В., Какорина Е.П. Организация помощи больным раком мочевого пузыря в Российской Федерации и пути её улучшения на основе стандартизации лечебно-диагностического процесса. // Урология. 2003. N 4. С. 9-14.
22. Атлас операций при злокачественных опухолях органов мочеполовой системы: научно-практическое издание [под ред. А. Х. Трахтенберга, В. И. Чиссова, А. Д. Каприна]. М.: Практическая медицина, 2015. 120 с.
23. Петрова Г.В., Грецова О.П., Старинский В.В., Харченко Н.В., Мерабишвили В.М. Характеристика и методы расчета статистических показателей, применяемых в онкологии М.: ФГУ МНИОИ им. П.А. Герцена Росздрава, 2005. 39 с.
24. Гланц С. Медико-биологическая статистика. [пер. с англ.]. М: Практика, 1998. 459 с. 25. Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. М.: Медиасфера. 2002. 312 с.








Комментарии