Коган М.И.1 , Сизонов В.В.1,2, Макаров А.Г.2
ГБОУ ВПО Ростовский государственный медицинский университет Минздрава России, кафедра урологии и репродуктивного здоровья человека с курсом детской урологии-андрологии, Ростов-на-Дону 2 ГБУ РО Областная детская клиническая больница, детское уроандрологическое отделение, Ростов-на-Дону 344022, г.Ростов-на-Дону, пер.Нахичеванский, 29, тел. (863) 201 44 48 Эл.почта: dept_kogan@mail.ru, vsizonov@mail.ru
Введение. Проблема заболеваний половой системы у мальчиков и подростков привлекает к себе повышенное внимание в связи с неблагоприятной демографической ситуацией. Число бесплодных супружеских пар составляет более 15% [1], причем половина из них не может иметь детей из-за мужского бесплодия, корни которого нередко кроются в раннем детстве.
Заболевания, связанные с патологией влагалищного отростка брюшины, являются одной из наиболее частых причин плановых хирургических вмешательства у детей [2,3].Традиционные способы открытой хирурги сообщающихся водянок яичка не исключают повреждения элементов семенного канатика, в том числе семявыносящего протока. Второй важной негативной особенностью открытых операций является развитие ишемии тестикулярной ткани вследствие посттравматического спазма сосудов семенного канатика [4]. Учитывая высокую чувствительность герминативного эпителия ткани яичка, возрастает риск развития бесплодия [5].
Новые перспективы в хирургии патологии вагинального отростка брюшины у детей открывает малоинвазивная лапароскопическая техника, которая позволяет исключить основные риски характерные для традиционной хирургии. К достоинствам лапароскопического доступа в хирургии патологии вагинального отростка брюшины следует отнести возможность диагностировать и устранить даже малейшие степени незаращения вагинального отростка брюшины с другой стороны. Не вызывают сомнений существенные преимущества лапароскопического доступа в части обеспечения высокого косметического результата. Как и любые малоинвазивные технологии лапароскопический доступ существенно снижает травматичность оперативного вмешательства. В связи с внедрением лапароскопического ушивания влагалищного отростка брюшины у детей появилась возможность изменить подход к лечению поражений связанных с необлитерированным вагинальным отростком брюшины.
R. Geretal.1990 [6] одним из первых показал эффективность лапароскопической герниоррафии внутреннего пахового кольца с использованием металлических зажимов.
Впервые о применении лапароскопической техники для лечения незаращенного вагинального отростка брюшины у детей сообщил El-Gohary [7].Из-за риска повреждения элементов семенного канатика он выполнял лечение только у девочек. Техника заключалась в выворачивании грыжевого мешка в брюшную полость и накладывании эндоскопической лигатурной петли (endoloop).
Montupet et al. [12] в 1999 году публикует статью об успешном применении лапароскопического ушивания кисетным швом вагинального отростка брюшины у мальчиков. В последующем публикуется ряд статей посвященных внедрению лапароскопии для лечения необлитерированного вагинального отростка брюшины у детей [8-11, 13].
После активного внедрения в начале 90х годов лапароскопического устранения дефекта незаращенного влагалищного отростка брюшины появилось большое количество публикаций посвященных различным техникам выполнения данного вида вмешательств. Щебеньков и соавт. [14] описали трехтроакарную методику с формированием интракорпорального шва из нерассасывающегося шовного материала. В последующие 5лет публикуется ряд статей, описывающих различные вариации трехтроакарной методики. Тем не менее продолжались поиски менее инвазивных методик у детей при необлитерированном внутреннем паховом кольце.
Spurbecketal. 2005г. [15] описали двухтроакарную методику с формированием интракорпорального узла. Трудоемкость при наложении интракорпорального шва определила необходимость использования специальных игл, облегчающих эту задачу [16]. Впоследствии были разработаны эндоиглы, в которых содержалась нить [17].
В 2006 году Pitkowski [18] в 2011 Козлов Ю.А. [19], в 2014 Акрамов Н.Р. [20] в своих статьях описывают однотроакарные варианты методик с формированием экстрокорпорального узла из нерассасывающегося шовного материала. Эти методики включают в себя разные способы формирования узла при закрытии внутреннего пахового кольца. К ним относится чрескожное ушивание внутреннего пахового кольца (Percutaneous internal ring suturing PIRS) [18], а также подкожное эндоскопически-ассистированное формирование узла (Subcutaneous endoscopically assisted ligation SEAL) [21].
Для методики SEAL (рис.1) используется 3мм троакар и 2,7 мм лапароскоп, игла Туохи и нерассасывающийся шовный материал 2-0 Tevdek с иглой T12 или T20. Выполняется прокол в проекции внутреннего пахового кольца иглой Т12 или Т20. По латеральному краю внутреннего пахового кольца выполняют продвижение иглы забрюшинно по направлению к тестикулярным сосудам и семявыносящему протоку. Иглой Туохи выполняют обхождение с медиальной стороны внутреннего пахового кольца. Конец иглы Туохи, обходя элементы семенного канатика, подводят к игле Т12 (Т20). Иглу Т12 (Т20) заводят в просвет иглы Туохи, которая впоследствии извлекается наружу вместе с иглой Т12 (Т20). Когда появляется конец иглы с нитью, не извлекая иглу полностью, иглодержателем выполняют обратное продвижение иглы над паховым кольцом по направлению к коже. Выполняется экстракорпоральное наложение шва.
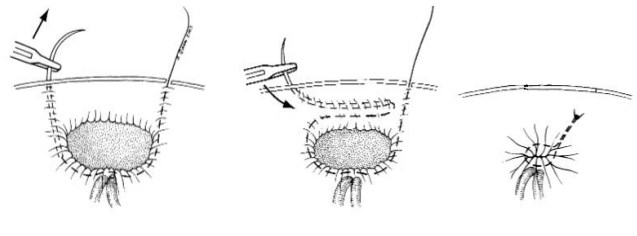
Рис. 1. Техника методики SEAL. Иллюстрация из Surgical Endoscopy and Other interventional Technicues. D.Ozgediz
Для ушивания внутреннего пахового кольца методом PIRS (Рис.2) используется 2,5 мм или 5 мм троакар и соответствующий лапароскоп, полая игла 18G и нерассасывающийся монофиламентный шовный материал 3/0. Вначале нить складывается в петлю и заводится в просвет иглы. Затем иглой 18G выполняется прокол кожи в проекции внутреннего пахового кольца. Забрюшинно выполняется обхождение задней полуокружности внутреннего пахового кольца, начиная с латерального края, последующим проколом брюшины и заведения петли в брюшную полость. Игла извлекается, оставляя петлю в брюшной полости. Следующим этапом игла проводится через тот же прокол на коже и выполняется обхождение передней полуокружности внутреннего пахового кольца уже с медиальной стороны, оставляя пространство над семявыносящим протоком и тестикулярными сосудами. В просвет иглы заводится нить. Под контролем лапароскопа конец нити продевается в петлю. Игла извлекается. Петлей конец нити выводится наружу. Экстракорпорально формируется узел сформированного кисетного шва с последующим закрытием просвета влагалищного отростка брюшины.
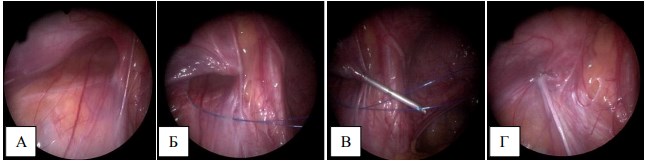
Рис. 2. Ушивание внутреннего пахового кольца методом PIRS: А – незаращенное внутреннее паховое кольцо; Б – проведение нити петли по задней полуокружности внутреннего пахового кольца; В – проведение лигатуры по передней полуокружности внутреннего пахового кольца с заведением в имеющуюся петлю; Г – формирование кисетного шва с последующим закрытием просвета внутреннего пахового кольца
Итальянские коллеги в 2014 году опубликовали сравнительный анализ лапароскопической и открытой хирургии паховых грыж у детей. Общее число участников всех исследований составило 19022 пациента детского возраста (от 0 до 18 лет). Все они перенесли лапароскопическую (11591 случаев, 60,9%) и открытую операцию на паховом канале (7440 случаев, 39,1%). При оценке средней продолжительности вмешательства, как при одностороннем, так и при двустороннем процессе с использованием открытой и лапароскопической техник, значимой разницы во времени не отмечалось [22,23, 24, 25].
Большая часть исследований, опубликованных за последние 20 лет, была посвящена лапароскопическому методу. С другой стороны, публикаций, посвященных лечению паховой грыжи в современной литературе крайне мало. Montupet P. высказал мнение о том, что реальное количество осложнений после вмешательства на паховом канале недооценено [40].
Wantz [41] сообщил, что частота повреждения семявыносящего протока у детей при открытом лечении паховых грыж составляет 0.8–2.0%. Matsuda et al. [42] сообщили, что частота обструкции семявыносящего протока у мужчин с низкой фертильностью, перенесших в детском возрасте операции по поводу односторонней паховой грыжи, составила 27.8%. В публикуемой литературе крайне мало данных, посвященных отдаленным результатам оценки фертильности у пациентов после лапароскопического ушивания вагинального отростка брюшины.
Для оценки влияния на гонады, после открытой хирургии паховых грыж, применяется УЗИ органов мошонки с определением тестикулярного кровотока. Гемодинамика яичка оценивается путем определения индекса резистентности (ИР) на тестикулярной артерии [43]. Считается, что повышение ИР>0.6 прогностически неблагоприятно влияет на количество активных сперматозоидов в эякуляте данной группы больных [44]. В 2015 году китайские коллеги опубликовали статью, посвященную опыту наблюдения 92 пациентов детского возраста, перенесших лапароскопическое лечение односторонних паховых грыж. При ультразвуковом исследовании органов мошонки до операции, через 1 и 6 мес. после операции нарушений тестикулярной гемодинамики не отмечено ни у одного пациента [45]. Акрамов с соавт.в 2016 году, исследовав послеоперационные результаты ультразвукового исследования гонад, отмечает отсутствие отрицательного влияния на кровоток после лапароскопической хирургии незаращенного вагинального отростка брюшины [54].
Использование лапароскопической методики позволяет существенно снизить вероятность развития тестикулярной атрофии по сравнению с открытой хирургией необлитерированного вагинального отростка брюшины (таблица 1). Процент осложнений после открытой хирургии составил 12,16% в то время как для лапароскопическогодоступа – 4,83%.
Анализ структуры осложнений различных хирургических способов показывает достоверно более высокую частоту такого тяжелого осложнения как атрофия яичка при открытой хирургии. Средние частоты осложнений, таких как рецидив гидроцеле, раневая инфекция, ятрогенный крипторхизм, атрофия яичек, а также повреждение семявыносящего протока, устанавливают равные значения, как для лапароскопии, так и для открытой хирургии в пределах 6% [26-32].
Таблица 1. Осложнения после лапароскопического и открытого лечения необлитерированного вагинального отростка брюшины у детей
| Рецидив грыжи Уровень осложнений III* | Водянка Уровень осложнений III* | Атрофия яичка Уровень осложнений IVa* | |||
| Лапароскопия | Открытая хирургия | Лапароскопия | Открытая хирургия | Лапароскопия | Открытая хирургия |
| (138) 2,51% | (26) 2,91% | (33) 1,47% | (8) 6,6% | (2) 0,85% | (12) 2,65% |
| р<0,01 | р<0,05 | р<0,01 | |||
*Классификация хирургических осложнений Clavien-Dindo, 2004.
Большинство авторов склоняются к тому, что причиной возникновения рецидива является уровень лапароскопического навыка хирурга [33, 34], в частности техника наложения интракорпорального шва [35, 36]. Важными являются различия в структуре осложнений в послеоперационном периоде. Для открытой хирургии характерна более высокая частота развития тестикулярной атрофии. Так, при открытой хирургии частота атрофии яичка колеблется от 2 до 5,6%, тогда как при лапароскопическом доступе до 0,2% [37, 38, 39].
Espozito и соав. проанализировали 25 публикаций, в которых описано при односторонней паховой грыже, наличие незаращенного вагинального отростка брюшины с противоположной стороны, клинически не манифестированного ранее. Распространенность необлитерированного контралатерального отростка составляла от 19,9% [46] до 66% [47].
Большинство хирургов признают преимущество лапароскопического подхода при диагностике контралатерального незаращения внутреннего пахового кольца, что порой позволяет избежать необходимости проведения повторной операции [48, 49, 50]. Мета-анализ, выполненный Miltenburg et al. [51] показал, что чувствительность лапароскопии составляет 99,4%, а специфичность 99,5% вне зависимости от возраста, пола. Мета-анализ, выполненный Yang et al. [52] показал, что лапароскопический подход для лечения незаращенного вагинального отростка предпочтительней, чем открытая операция при лечении двусторонней патологии. Еще один мета-анализ, проведенный Alzahem [53] подтвердил, что двусторонние случаи при лапароскопическом доступе требуют меньшего операционного времени.
Накопленный в мире опыт демонстрирует, что лапароскопическая хирургия не уступает открытой и имеет ряд преимуществ. Сопоставимые данные о суммарной частоте осложнений при использовании открытой и лапароскопической техники не должны маскировать существенную разницу в частоте осложнений потенциально фатальных для репродуктивного здоровья. Более высокая частота тестикулярной атрофии и облитерации семявыносящего протока при использовании открытой хирургии, с нашей точки зрения, является определяющей при сравнительном анализе эффективности исследуемых технологий. Пока короткий временной отрезок использования лапароскопической техники у детей не позволяет получить достаточных данных о ее влиянии на репродуктивное здоровье.
Литература
1. Мирский В.Е., Рищук С.В. Руководство по детской и подростковой андрологии. СПб.,2008, с.4–5.
2. Адамян А.А., Федоров В.Д., Гогия Б.Ш. Эволюция лечения паховых грыж. Хирургия. 2000, 3. с. 51–53.
3. Щебеньков М.В. Эндовидеохирургическое лечение детей с патологией влагалищного отростка брюшины и элементов семенного канатика: Автореф. дисс…д_ра мед. наук. – СПб., 2002. – 29
4. Каган С.А. Стерильность у мужчин Л: Медицина 1974: 223
5. Geiger, J.D. Selective Laparoscopic Probing for a Contralateral Patent Processus Vaginalis Reduces the Need for Contralateral Exploration in Inconclusive Cases / J.D. Geiger // J. Pediatr. Surg. 2000. Vol. 35, № 8. -P. 11511154.
6. Ger R., Monroe K., Duvivier R. Management of indirect inguinal hernia by laparoscopic closure of the neck of the sac // Am. J. Surg. 1990. Vol. 159. P. 370-373.
7. El-Gohary, M.A. Laparoscopic ligation of inguinal hernia in girls / M.A. ElGohary // PediatrEndosurgInnovTechn. 1997. – Vol. 1. P. 185-187.
8. Janetschek G, Reissigl A, Bartsch G.J Laparoscopic repair of pediatric hydroceles // Endourol. 1994Dec;8(6):415-7.
9. Arregui ME, Navarrete J, Davis CJ, Castro D, Nagan RF Laparoscopic inguinal herniorrhaphy. Techniques and controversies.//.SurgClin North Am. 1993 Jun;73(3):513-27.
10. Davies NM, Dunn DC, Appleton B, BevingtonE.Ann R Experience with 300 laparoscopic inguinal hernia repairs with up to 3 years follow-up. CollSurg Engl. 1995 Nov;77(6):409-12.
11. Pellegrin K, Bensard DD, Karrer FM, Meagher DP Jr.AmLaparoscopic evaluation of contralateral patent processus vaginalis in children. // J Surg. 1996 Nov;172(5):602-5; discussion 606.
12. Montupet P., Esposito C. Laparoscopic treatment of congenital inguinal hernias in children // J. Pediatr. Surg. 1999. Vol. 34. P. 420-423
13. Schier F. Laparoscopic herniorrhaphy in girls. J PediatrSurg1998;33:1495–1497
14. Щебеньков, М.В. Лапароскопическаягерниорафия / М.В. Щебеньков // Эндоскопическая хирургия. 1995. №4. С. 7-9.
15. Spurbeck W.W., Prasad R., Lobe T.E. Two-year experience with minimally invasive herniorrhaphy in children // SurgEndosc. 2005. Vol. 19. P. 551.,
16. Shalaby R.Y., Fawy M., Soliman S.M. &Dorgham A. A new simplified technique for needlescopic inguinal herniorrhaphy in children // J. Pediatr. Surg. 2006. Vol 41. P. 863-867.
17. Chinnaswamy P., Malladi V., Jani K.V. et al. Laparoscopic inguinal hernia repair in children // JSLS. 2005. Vol. 9. P. 393-820.
18. Patkowski D., Czernik J., Chrzan R. et al. Percutaneous internal ring suturing: a simple minimally invasive technique for inguinal hernia repair in children // J. Laparoendosc. Adv. SurgTechn. 2006. Vol. 16. P. 513-517
19. Козлов, Ю.А. Сравнительный анализ 569 случаев лапароскопической и открытой паховой герниорафии у детей первых трех месяцев жизни / Ю.А. Козлов, В.А. Новожилов, П.А. Краснов // Анналы хирургии. 2013. №5. С. 49-54.
20. Акрамов, Н.Р. Первый опыт использования лапароскопически ассистированной экстраперитонеальной игниопунктурнойгерниорафии при паховых грыжах у новорожденных / Н.Р. Акрамов, А.А. Подшивалин, Т.И. Омаров // Репродуктивное здоровье детей и подростков. 2014. №1. С. 71-75.
21. Ozgediz D., Roayaie K., Lee H. et al. Subcutaneous endoscopically assisted ligation (SEAL) of the internal ring for repair of inguinal hernias in children: report of a new technique and early results // Surg. Endosc. 2007. Vol. 21. P. 1327-1331.
22. Chan KL, Hui WC, Tam PKH. Prospective, randomized, singlecenter, singleblind comparison of laparoscopic vs open repair of pediatric inguinal hernia. SurgEndosc 2005; 19:927–932.
23. Tsai YC, Wu CC, Yang SSD. Open versus minilaparoscopic herniorrhaphy for children: A prospective comparative trial with midterm follow-up evaluation. Surg Endosc 2010;24:21–24,
24. Niyogi A, Tahim AS, Sherwood WJ, De Caluwe D, Madden NP, Abel RM, Haddad MJ, Clarke SA. A comparative study examining open inguinal herniotomy with and without hernioscopy to laparoscopic inguinal hernia repair in a pediatric population. PediatrSurgInt 2010;26:387–392.
25. Koivusalo A, Pakarinen MP, Rintala RJ. Laparoscopic herniorrhaphy after manual reduction of incarcerated inguinal hernia. SurgEndosc 2007;21:2147–2149. 14. Bharathi RS, Arora M, Baskaran V. Pediatric inguinal hernia: Laparoscopic versus open surgery. JSLS 2008;12:277–281.
26. Esposito C, Montupet P. Laparoscopic treatment of recurrent inguinal hernia in children. PediatrSurgInt 1998;14:182–184.
27. Shalaby R, Desoky A. Needlescopic inguinal hernia repair in children. PediatrSurgInt 2002;1:13–16.
28. Becmeur F, Philippe P, Schultz AL. A continuous series of 96 laparoscopic inguinal hernia repairs in children by a new technique. SurgEndosc 2004;18:1738–1741.
29. Kaya M, Huckstedt T, Schier F. Laparoscopic approach to incarcerated inguinal hernia in children. J PediatrSurg 2006;41:567–569.
30. Shalaby R, Shams AM, Mohamed S, El-Leathy M, Ibrahem M, Alsaed G. Twotrocar needlescopic approach to incarcerated inguinal hernia in children. J PediatrSurg 2007;42: 1259–1262.
31. Chan KL. Laparoscopic repair of recurrent childhood inguinal hernias after open herniotomy. Hernia 2007;11: 37–40.
32. Chang YT, Wang JY, Lee JY, Chiou CS, Hsieh JS. Onetrocar laparoscopic transperitoneal closure of inguinal hernia in children. World J Surg 2008;32:2459–2463
33. SarangaBharathi R. Comparative study of laparoscopic versus conventional surgery for congenital inguinal hernia in children // MS thesis. India, Pune: University of Pune, 2007.
34. Perlstein J., Du Bois J.J. The role of laparoscopy in the management of suspected recurrent pediatric hernias // J. Pediatr. Surg. 2000. Vol. 35. P. 1205-1208.
35. SarangaBharathi R., Arora M., Baskaran V. How we "SEAL" the internal ring in pediatric inguinal hernias // Surg Lap EndoscPercut Tech 2008.,
36. Takehara H., Yakabe S., Kameoka K. Laparoscopic percutaneous extraperitoneal closure for inguinal hernia in children: clinical outcome of 972 repairs done in 3 pediatric surgical institutions // J. Pediatr. Surg. 2006. Vol. 41. P. 1999-2003
37. Niyogi A, Tahim AS, Sherwood WJ, De Caluwe D, Madden NP, Abel RM, Haddad MJ, Clarke SA. A comparative study examining open inguinal herniotomy with and without hernioscopy to laparoscopic inguinal hernia repair in a pediatric population. PediatrSurgInt 2010;26:387–392
38. Shalaby R, Ibrahem R, Shahin M, Yehya A, Abdalrazek M, Alsayaad I, Shouker MA. Laparoscopic hernia repair versus open herniotomy in children: A controlled randomized study. Minim Invasive Surg 2012;2012:484135.,
39. Yang C, Zhang H, Pu J, Mei H, Zheng L, Tong Q. Laparoscopic vs open herniorrhaphy in the management of pediatric inguinal hernia: A systemic review and metaanalysis. J PediatrSurg2011;46:1824 –1834
40. Montupet P, Esposito C. Fifteen years’ experience in laparoscopic inguinal hernia repair in pediatric patients. Resultsandconsiderationson a debatedprocedure. SurgEndosc2011;25:450–453.
41. Wantz, G.E. Complications of inguinal hernia repair. SurgClinNorthAm. 1984; 64: 287–289
42. Matsuda, T., Horii, Y., and Yoshida, O. Unilateral obstruction of the vas deferens caused by childhood inguinal herniorrhaphy in male infertility patients. FertilSteril. 1992; 58: 609–613
43. Tekatli, H., Schouten, N., van Dalen, T., Burgmans, I., and Smakman, N. Mechanism, assessment, and incidence of male infertility after inguinal hernia surgery: a review of the preclinical and clinical literature. Am J Surg. 2012; 204: 503–509
44. Pinggera, G.M., Mitterberger, M., Bartsch, G., Strasser, H., Gradl, J., Aigner, F. et al. Assessment of the intratesticular resistive index by colour Doppler ultrasonography measurements as a predictor of spermatogenesis. BJU Int. 2008; 101: 722–726.
45. Canqiang Li, Le Xu, Yonghui Peng.et al. Effects of single-port laparoscopic percutaneous extraperitoneal closure on the orientation of the vas deferens and testicular perfusion and volume: Experience from a single center. Journal of Pediatric UrologyPublished online: December 16 2015
46. Parelkar SV, Oak S, Gupta R, Sanghvi B, Shimoga PH, Kaltari D, Prakash A, Shekhar R, Gupta A, Bachani M. Laparoscopic inguinal hernia repair in the pediatric age group—Experience with 437 children. J PediatrSurg 2010; 45:789–792
47. Saha N, Biswas I, Rahman MA, Islam MK. Surgical outcome of laparoscopic and open surgery of pediatric inguinal hernia. Mymensingh Med J 2013;22:232 –236.)
48. Esposito C, Giurin I, Alicchio F, Farina A, Iaquinto M, Scermino S, Palladino T, Settimi A. Unilateral inguinal hernia: Laparoscopic or inguinal approach. Decision making strategy: A prospective study. Eur J Pediatr 2012;171:989–991
49. Yerkes EB, Brock JW 3rd, Holcomb GW 3rd, Morgan WM 3rd. ИДР . Laparoscopic evaluation for a contralateral patent processus vaginalis: Part III. Urology 1998;51:480 –483.
50. Holcomb GW 3rd, Morgan WM 3rd, Brock JW 3rd. Laparoscopic evaluation for contralateral patent processus vaginalis: Part II. JPediatrSurg 1996;31:1170 –1173
51. Miltenburg DM, Nuchtern JG, Jaksic T, Kozinetiz C, Brandt ML. Laparoscopic evaluation of the pediatric inguinal hernia A metaanalysis. J PediatrSurg 1998;3: 874–879.
52. Yang C, Zhang H, Pu J, Mei H, Zheng L, Tong Q. Laparoscopic vs open herniorrhaphy in the management of pediatric inguinal hernia: A systemic review and metaanalysis. J PediatrSurg2011;46:1824 –1834.
53. Alzahem A. Laparoscopic versus open inguinal herniotomy in infants and children: A meta -analysis. PediatrSurgInt2011;27:605 –612)
54. Акрамов Н.Р. Омаров Т. Совершенствование хирургического лечения врожденных паховых грыж у мальчиков. Автореф. дисс…к_та мед. наук. – Казань., 2016. – 60-64.
Статья опубликована в журнале "Вестник урологии" №3 2016, стр. 28-41









Комментарии