Гиперактивный мочевой пузырь (ГМП) – это симптомокомплекс, включающий в себя ургентные (императивные) позывы на мочеиспускание, иногда с неудержанием мочи, учащенное дневное и ночное мочеиспускание. Причины развития заболевания разделяют на нейрогенные и ненейрогенные.
Проблема ГМП давно перестала быть сугубо урологической. Любая форма ГМП значимо нарушает качество жизни и снижает социальную адаптацию человека. Следует отметить, что ургентные позывы на мочеиспускание в ночное время несут в себе серьезные риски для лиц пожилого возраста, в частности, у лиц с неврологическими заболеваниями, страдающих нарушением ориентации, шаткостью походки. По данным Nakagawa H. et al. риски падений и переломов костей при наличии ГМП повышаются у мужчин на 26%, у женщин на 34%.
Доказано, что ГМП – это возраст-ассоциированное заболевание, причем вне зависимости от пола пациента риск развития ГМП возрастает до 30% у пациентов старше 65 лет, и 40% после 70 лет (Milsom I. et al).
Проведены исследования, подтвердившие структурные изменения в детрузоре в виде нейрогенных повреждений как явных, так и скрытых при ГМП идиопатической или нейрогенной природы. Небольшие сокращения отдельных мышечных групп могут вызывать сокращение всего детрузора, что будет проявляется ургентностью.
В арсенале урологов есть как консервативные, так и инвазивные методы лечения пациентов с ГМП. Первой линией терапии является консервативное лечение.
Следует отметить, что большинство существующих методов лекарственного лечения пациентов с ГМП являются симптоматическими, в частности, применение блокаторов мускариновых холинергических рецепторов (М-холиноблокаторов) и селективных агонистов бета-3 адренорецепторов (бета-3 агонистов). Несмотря на длительный опыт применения данного лечения, оно имеет свои ограничения. Врачи в клинической практике часто сталкиваются с резистентностью, низким уровнем эффективности и/или выраженными побочными эффектами у данных групп препаратов.
На сегодняшний день, в клинические рекомендации Минздрава РФ по недержанию мочи вошел новый класс препаратов, обладающих патогенетическим действием – полипептиды мочевого пузыря крупного рогатого скота. Единственным представителем данного класса лекарственных препаратов является Везустен, лиофилизат для приготовления раствора для внутримышечного введения.
Накоплен достаточный опыт применения этого препарата у пациентов с ГМП, чтобы оценить его эффективность не только в условиях клинических исследований, но и в реальной клинической практике, понять особенности применения и преимущества перед привычными протоколами лечения этих пациентов с использованием симптоматических средств терапии.
Исследование патогенеза ГМП и развитие патогенетического подхода в лечении пациентов с ГМП представляет большой интерес и продолжается и по сей день. Одним из ярких прорывов в изучении данной проблемы стало исследование группы ученых из Южной Кореи (Edmong Chagkyun Park et. al.), обнаруживших 52 регуляторных пептида, участвующих в регуляции функции мочевого пузыря как в фазу накопления, так и опорожнения. При этом из 52 белков-регуляторов сигнальных молекул, выделенных в уротелии, 20,6% АТФ-контролирующих белков встречались только при ГМП, а 38,8% NO-контролирующих белков – только в здоровом мочевом пузыре.
Выявлены значительные различия в составе протеома и экспрессии белка в здоровом мочевом пузыре и при ГМП: транскрипция почти 40% белков (201 из 507), выраженная в здоровом уротелии, была подавлена при ГМП, а 19,5% (74 из 380) выявленных белков выделялись исключительно при ГМП, но не в здоровом состоянии. Уровни транскрипции 26,1% белков были изменены по меньшей мере в 2 раза при ГМП.
«В отличие от ГМП, являющимся симптомокомплексом, гиперактивность детрузора (ГД) – это уродинамический, а не клинический диагноз. Гиперактивность бывает фазовой, стресс-индуцированной, терминальной, низкоамплитудной и высокоамплитудной. Комбинированное уродинамическое исследование (КУДИ) позволяет определить вид гиперактивности мочевого пузыря. При лечении пациентов с ГМП мы ориентируемся на возраст, сопутствующие заболевания, анализируем возможные осложнения» – отметила Мария Владимировна Сонина – врач-уролог, нейроуролог Федерального научно-клинического центра ФМБА России.
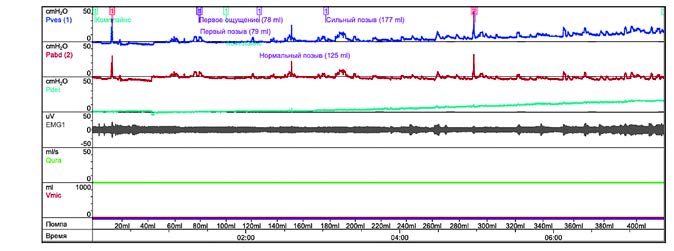
Рис. 1. КУДИ (цистометрия наполнения) при ИВО, Pdet 17 см H2O: низкоамплитудная
гиперактивность детрузора.
«К нейроурологу, как правило, обращаются пациенты с основным неврологическим заболеванием, после длительного и безуспешного лечения у уролога, когда клиническая картина неоднозначная и стандартного обследования недостаточно. В таких случаях нам необходимо оценивать функцию нижних мочевыводящих путей и выполнять КУДИ. За год использования препарата Везустен в практике нейроуролога я выделила для себя вид ГД, при котором Везустен может стать препаратом выбора. В первую очередь, это низкоамплитудная гиперактивность (рис. 1), которая развивается на фоне инфравезикальной обструкции (ИВО) при гиперплазии предстательной железы, пролапсе тазовых органов у женщин, гипертонусе наружного сфинктера уретры, дисфункциональном мочеиспускании.
При наличии органической или функциональной ИВО развивается ГД, и в таком случае даже после хирургической коррекции симптомы накопления (учащенное мочеиспускание, императивные позывы, неудержание мочи) могут сохранятся.
За год использования Везустена у этой группы пациентов отмечена высокая эффективность в виде полного купирования симптомов накопления, при этом в моей практике пациентами не отмечено ни одного побочного эффекта» заключила Мария Владимировна.
«В действительности, применение пептидов мочевого пузыря в лечении пациентов с ГМП стало вопросом времени, ведь пептидная терапия уже успела себя зарекомендовать в медицине, в частности, при лечении больных рассеянным склерозом, в гинекологии, неврологии и даже урологии» отметил Александр Сергеевич Тивтикян – врач уролог, стажер-исследователь отдела урологии и андрологии Медицинского научно-образовательного института МГУ имени М.В. Ломоносова.
«Несомненным плюсом терапии полипептидами мочевого пузыря является их природное происхождение, отсутствие необходимости высоких доз препарата, возможность комбинации с другими лекарственными средствами и отсутствие побочных реакций. Как уже было отмечено, ГМП давно перестала быть сугубо урологическим заболеванием. Как известно, ГМП часто встречается в практике гинеколога, особенно у женщин пожилого возраста, поскольку гипоэстрогения является одним из значительных факторов риска развития ГМП.
При сахарном диабете 2 типа повышается риск развития ГМП: по статистическим данным, примерно у 28% больных сахарным диабетом встречается симптоматика ургентных позывов на мочеиспускание (вне зависимости от времени суток), причем более чем у половины из этих пациентов нарушения мочеиспускания вызваны именно гиперактивностью детрузора.
В своей клинической практике, основываясь на междисциплинарном подходе, мы с коллегами эндокринологами, гинекологами применяем терапию препаратом Везустен у пациентов с ГМП, которая в этом случае носит патогенетический характер» заключил Александр Сергеевич.









Комментарии