© Р. Э. Амдий, Т. Г. Гиоргобиани
Кафедра урологии Санкт-Петербургского государственного медицинского университета имени акад. И. П. Павлова
Цель исследования: уточнить причины сохранения расстройств мочеиспускания после опера тивного лечения доброкачественной гиперплазии предстательной железы (ДГПЖ). Пациенты и методы: проведено комплексное урологическое обследование, включавшее в себя уродинамические исследования, 73 больных (средний возраст 63,4 ± 1,2 года) с расстройствами мочеиспускания по сле оперативного лечения ДГПЖ. Длительность заболевания составила 3,4 ± 0,5 лет. Контрольную группу составили 36 больных ДГПЖ с отсутствием расстройств мочеиспускания после оператив ного лечения ДГПЖ. Средний возраст пациентов контрольной группы составил 64,1 ± 1,2 года. Ре зультаты. Сохранявшаяся после операции дизурия у больных с неудовлетворительными результа тами лечения ДГПЖ в основном была обусловлена патологией детрузора: гиперактивностью и снижением сократимости, которые были диагностированы у 46 (63,0%) и у 26 (35,6%) больных соответственно. У 19 (26,0%) пациентов по результатам уродинамического исследования диагно стировали сочетание гиперактивности и снижения сократимости детрузора. Менее частой при чиной сохранения дизурии была инфравезикальная обструкция, выявленная у 9 (12,3%) пациентов. По результатам уродинамического обследования у 5 больных с недержанием мочи было обнару жено истинное стрессовое недержание мочи вследствие повреждения наружного уретрального сфинктера и у 16 больных — смешанное недержание мочи вследствие повреждения сфинктера и дисфункции детрузора. Заключение: уродинамическое обследование больных по поводу неудовлет ворительных результатов оперативного лечения ДГПЖ позволило определить причину дизурии, в том числе и недержания мочи. У большинства больных сохранение дизурии после оперативного лечения ДГПЖ обусловлено гиперактивностью и/или снижением сократимости детрузора.
Ключевые слова: доброкачественная гиперплазия предстательной железы; уродинамические исследования; сократимость детрузора; гиперактивность детрузора; недержание мочи.
Введение
Неудовлетворительные результаты оператив ного лечения ДГПЖ отмечают у 9–27% больных [5, 10, 12]. Особенно часто сохраняются дневная и ночная поллакиурия, императивные позывы на мо чеиспускание. Полагают, что указанные симптомы должны исчезать максимум через 6 месяцев после операции [1, 4]. Кроме того, у 0,5–3% больных как осложнение оперативного лечения наблюдается недержание мочи [6, 9, 11].
Пациенты и методы
Для уточнения причин расстройств мочеиспу скания нами проведено комплексное урологическое обследование 73 больных, из которых у 52 после операции по поводу ДГПЖ сохранялись жалобы на дневную и ночную поллакиурию, ощущение непол ного опорожнения мочевого пузыря, императивные позывы на мочеиспускание и др., а у 21 больно го также было послеоперационнное недержание мочи.
Оперативное лечение было выполнено этим боль ным в среднем за 1,4 ± 0,52 года до уродинамического исследования (от 6 месяцев до 11 лет), длительность заболевания составила 3,4 ± 0,5 лет (от 4 месяцев до 10 лет). Данные о распределении больных по виду оперативного лечения и возрасту пациентов пред ставлены в таблице 1.
Контрольную группу составили 36 больных ДГПЖ с отсутствием расстройств мочеиспуска ния после оперативного лечения ДГПЖ. Средний возраст пациентов контрольной группы составил 64,1 ± 1,2 года. Продолжительность болезни перед проведением уродинамического исследования у больных ДГПЖ, которым выполнили оперативное лечение, составила 6,2 ± 0,14 (от 4 до 7) лет. Перед оперативным лечением по поводу ДГПЖ и через 6 месяцев после него этим больным было проведе но комплексное урологическое обследование, вклю чавшее и уродинамические исследования.
Таблица 1. Распределение больных с неудовлетворительными результатами оперативного лечения ДГПЖ по видам операции и возрасту (M ± m)
| Больные без недержания мочи (n = 52) | Больные с недержанием мочи (n = 21) |
|
| Возраст больных, лет | 62,4 ± 1,1 | 64,3 ± 1,2 |
| ТУРП, количество больных,% | 34 (46,6%) | 11 (15,1%) |
| Открытая аденомэктомия, количество больных,% |
18 (24,6%) | 10 (13,7%) |
| Время от оперативного лечения до уродинамического обследования, месяцы |
26,1 ± 7,1 | 11,1 ± 2,1 |
Комплексное урологическое обследование вклю чало ультразвуковое исследование почек, предста тельной железы и мочевого пузыря, определение уровня простатического специфического антигена, уродинамическое исследование с выполнением урофлоуметрии и микционной цистометрии (иссле дование «давление-поток»).
Микционная цистометрия проводилась на уро динамической установке DANTEC «MENUET» (Дания). При выполнении исследования P/F в по ложении больного стоя мочевой пузырь наполня ли стерильной жидкостью со скоростью 50 мл/с через двухходовой трансуретральный катетер N7 по шкале Шарьера, при этом автоматически измерялось давление в мочевом пузыре (Pves), объем введенной в него жидкости (V), давление в брюшной полости через ректальный катетер (Pabd). Детрузорное давление (Pdet) высчитыва лось автоматически как разница между внутри пузырным и абдоминальным давлением (Pdet = Pves – Pabd). В момент максимально возможного для данного больного наполнения мочевого пузы ря (достижения максимальной цистометрической емкости, MCC) больному предлагали помочиться. В фазу опорожнения мочевого пузыря помимо Pves, Pabd и Pdet также измерялась скорость тока мочи (Q). Терминология, оборудование и методы проведения уродинамических исследований, ис пользуемые в нашей работе, соответствовали ре комендациям ICS [3, 8].
Интерпретацию результатов микционной ци стометрии для определения инфравезикальной обструкции (ИВО) и сократимости детрузора про водили по методике W. Shafer (1990) с использо ванием предложенной автором номограммы [7]. Также определяли индекс опорожнения мочевого пузыря по методу P. Abrams, рассчитываемый как процентное отношение объема мочеиспускания к максимальной цистометрической емкости мочевого пузыря [2].
При статистической обработке для анализа меж групповых различий применяли t-критерий Стью дента. Для оценки взаимозависимости признаков пользовались методами корреляционного анализа и использовали ранговый критерий корреляции Спир мена (r). При сравнении относительных величин пользовались биномиальным тестом, сложных та блиц распределения — хи-квадрат критерием Пир сона (χ 2).
Результаты
Симптоматика и ее выраженность у больных с неудовлетворительными результатами оперативно го лечения ДГПЖ и больных ДГПЖ с хорошими результатами операции (36 больных 1-й группы) представлены в таблице 2.
Больные с неудовлетворительными результата ми лечения ДГПЖ чаще всего предъявляли жалобы на частое дневное (менее чем через 2 часа) мочеи спускание, на императивные позывы на мочеиспу скание, на ночную поллакиурию (более 2 раз) и на ургентное недержание мочи.
Среднее значение суммарного балла симптома тики по шкале IPSS у больных с неудовлетвори тельными результатами оперативного лечения со ставило 17,4 ± 2,3 балла и было достоверно больше по сравнению с пациентами без расстройств мо чеиспускания. Таким образом, у больных с неудо влетворительными результатами лечения после операции сохранялись выраженные нарушения акта мочеиспускания, значительно ухудшающие ка чество их жизни.
У больных с хорошими результатами оператив ного лечения существенных жалоб на нарушения мочеиспускания не было (табл. 3).
У больных с хорошими результатами оператив ного лечения ДГПЖ по сравнению с больными с неудовлетворительными результатами оказалась выше максимальная скорость мочеиспускания (табл. 4). В то же время достоверных статистиче ских различий по другим основным клиническим показателям (количество остаточной мочи, объем предстательной железы, уровень простатического специфического антигена) между больными с не удовлетворительными и хорошими результата ми лечения ДГПЖ мы не обнаружили.
Таблица 2. Симптомы нарушений мочеиспускания у больных после оперативного лечения ДГПЖ
| Симптомы нарушения мочеиспускания | Больные
ДГПЖ с
хорошими результатами оперативного лечения (n = 36) |
Больные
ДГПЖ с неудовлетворит. результатами оперативного лечения (n = 73) |
| Частое дневное мочеиспускание, количество больных,% |
1 (1,6%) | 56 (76,7%) |
| Императивные позывы на мочеиспускание, количество больных,% |
1 (1,6%) | 54 (73,9%) |
| Никтурия, количество больных,% |
36 (49,3%) | |
| Эпизоды ургентного недержания мочи, количе ство больных,% |
34 (46,6%) | |
| Вялая струя мочи, количе ство больных,% |
32 (43,8%) | |
| Стрессовое недержание мочи, количество больных,% |
21 (28,8%) | |
| Чувство неполного опо рожнения мочевого пузы ря, количество больных,% |
14 (19,2%) | |
| Напряжение при мочеиспускании, количество больных,% |
12 (16,4%) | |
| Примечание: χ 2 = 24,76; p < 0,001. | ||
Таблица 3. Количественная оценка симптомов нарушения мочеиспускания и качества жизни по шкале IPSS у больных после оперативного лечения ДГПЖ (M ± m)
| Клинический показатель |
Больные
ДГПЖ с хорошими результатами оперативного лечения (n = 36) |
Больные
ДГПЖ с не удовлетворительными результатами оперативного лечения (n = 73) |
| Суммарный индекс симптоматики по шкале IPSS, баллы |
5,1 ± 0,4 | 17,4 ± 1,3** |
| Суммарный индекс ирритативной симптомати ки по шкале IPSS, баллы |
2,5 ± 0,2 | 8,9 ± 0,6** |
| Суммарный индекс обструктивной симптома тики по шкале IPSS, баллы |
2,6 ± 0,2 | 8,5 ± 0,9** |
| Индекс качества жизни, баллы |
1,5 ± 0,4 | 5,2 ± 0,2** |
| Примечание:** — достоверные различия по сравнению с 3-й группой (р < 0,01). |
||
Таблица 4. Основные клинические результаты оперативного лечения больных ДГПЖ, (M ± m)
| Клинический показатель |
Больные
ДГПЖ с хорошими результатами оперативного лечения (n = 36) |
Больные
ДГПЖ с не удовлетворительными результатами оперативного лечения (n = 73) |
| Максимальная объемная
скорость мочеиспускания, мл/с |
16,3 ± 0,8 | 12,7 ± 1,3** |
| Объем предстательной железы, см 3 | 32,6 ± 4,6 | 29,4 ± 2,1 |
| Объем остаточной мочи, мл | 32,6 ± 4,6 | 39,6 ± 8,5 |
| Уровень простатического
специфического антигена, нг/мл |
3,9 ± 0,4 | 4,2 ± 0,4 |
| Примечание:** — достоверные различия по сравнению с 3-й группой (р < 0,01). | ||
При цистоскопии у 26 (35,6%) больных с неудо влетворительными результатами лечения ДГПЖ отмечено снижение емкости мочевого пузыря (им перативный позыв на мочеиспускание возникал при введении менее, чем 250 мл жидкости), у 5 (6,8%) пациентов — снижение чувствительности детрузора (первый позыв возникал при введении более 300 мл жидкости), у 21 (28,8%) больных — гиперемия шей ки мочевого пузыря, у 18 (24,7%) — трабекулярность стенки мочевого пузыря, у 6 (8,2%) — открытая, зияющая шейка мочевого пузыря, у 6 (8,2%) пациен тов — умеренно увеличенные аденоматозные узлы и у 1 (1,4%) больного — стриктура дистального отдела уретры. Больным с хорошими результатами опера тивного лечения ДГПЖ цистоскопию не проводили.
Проведение комплексного уродинамического обследования больным с неудовлетворительными результатами оперативного вмешательства позво лило установить причину сохранения дизурии.
Из данных, представленных в таблице 5, следу ет, что у больных с неудовлетворительными резуль татами оперативного лечения ДГПЖ по сравнению с больными с хорошими результатами оперативно го лечения была достоверно снижена максимальная цистометрическая емкость мочевого пузыря и на много чаще наблюдалась гиперактивность детрузо ра (ГД) и снижение его сократимости. У 19 (26,0%) пациентов по результатам уродинамического ис следования было диагностировано сочетание ГД и снижения сократимости детрузора.
Менее частой причиной сохранения дизурии у больных с неудовлетворительными результатами лечения ДГПЖ была ИВО, диагностированная у 9 (12,3%) пациентов. У 7 пациентов ИВО явилось следствием рецидива ДГПЖ и у 2 — возникновени ем стриктуры уретры.
У больных с хорошими результатами оператив ного лечения ГД диагностирована только у 1 (2,8%) больного, снижение сократимости детрузора также только у 1 (2,8%) пациента, ИВО у них не выявили.
Основываясь на результатах уродинамического обследования больных, можно сделать вывод, что сохранявшаяся после операции дизурия у больных с неудовлетворительными результатами лечения ДГПЖ в основном была обусловлена патологией детрузора: ГД и снижением его сократимости, ко торые были диагностированы у 46 (63,0%) и у 26 (35,6%) больных соответственно. Менее частой причиной сохранения дизурии была ИВО, диагно стированная у 9 (12,3%) пациентов.
Таблица 5. Основные уродинамические показатели у больных после оперативного лечения ДГПЖ (M ± m)
| Уродинамический показатель | Больные
ДГПЖ с хорошими результатами оперативного лечения (n = 36) |
Больные
ДГПЖ с не удовлетворительными результатами оперативного лечения (n = 73) |
| Гиперактивность детрузора, количество больных,% | 1 (2,8%) | 46 (62,2%)+++ |
| Степень ИВО согласно номограмме Шафера, баллы | 0,7 ± 0,1 | 1,2 ± 0,2** |
| Индекс опорожнения мочевого пузыря,% | 93,1 ± 7,4 | 84,3 ± 4,9 |
| Снижение сократимости детрузора, количество больных,% | 1 (2,8%) | 26 (35,1%)+++ |
| Примечания: ** — достоверные различия с 3-й группой, (p < 0,01; t — критерий Стьюдента); +++ — достоверные различия с 3-й группой, (p < 0,001; χ 2 — критерий Пирсона). | ||
У больных с неудовлетворительными результа тами лечения ДГПЖ с недержанием мочи также были выявлены выраженные нарушения функции детрузора. ГД была диагностирована у 8 (38,1%) из 21 больного с недержанием мочи, сочетание ГД и снижения сократимости детрузора — у 9 (42,9%) пациентов, только снижение сократимости детрузо ра — у 3 (14,3%) больных.
У больных с неудовлетворительными результа тами оперативного лечения ДГПЖ и недержанием мочи были резко снижены показатели профиломе трии уретры, характеризующие функцию сфинктера мочевого пузыря — функциональная длина уретры, максимальное уретральное давление и максимальное давление закрытия уретры (p < 0,001) (рис. 1, 2).
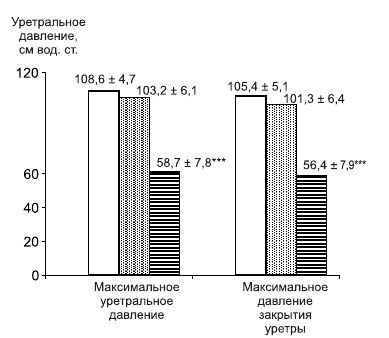
Рис. 1. Показатели уретрального давления у больных ДГПЖ после операции. — больные с хорошими результатами оперативного лечения ДГПЖ; — больные с неудовлетворительными результатами лече ния ДГПЖ без недержания мочи; — больные с неудовлетворитель ными результатами лечения ДГПЖ и недержанием мочи. Примечание: *** — достоверные различия по сравнению с больными без недержания мочи (p < 0,001, t-критерий Стьюдента)
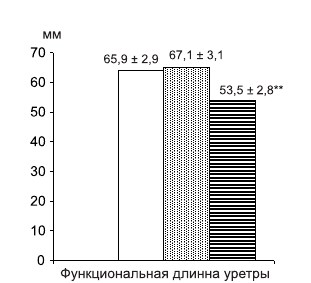
Рис. 2. Функциональная длина уретры у больных ДГПЖ после операции. — больные с хорошими результатами оперативного лечения; больные с неудовлетворительными результатами лечения ДГПЖ без недержания мочи; — больные с неудовлетворительными результа тами лечения ДГПЖ с недержанием мочи. Примечание: ** — достоверные различия по сравнению с больными без недержания мочи (p < 0,001, t-критерий Стьюдента)
По результатам уродинамического обследова ния у 5 больных с недержанием мочи было диагно стировано истинное стрессовое недержание мочи вследствие повреждения сфинктера мочевого пузы ря и у 16 больных — смешанный характер недержа ния мочи как вследствие повреждения сфинктера, так и дисфункции детрузора (смешанное недержа ние мочи).
Обращает на себя внимание, что 8 (38,1%) боль ных со смешанным и ургентным недержанием мочи не отмечали после операции императивные позы вы на мочеиспускание при эпизодах недержания. Наоборот, для неоперированных больных ДГПЖ появление императивных позывов при эпизодах неудержания мочи вследствие ГД является весь ма характерным. Это указывает на ненадежность оценки симптоматики при определении типа недер жания мочи у больных после оперативного лечения ДГПЖ.
Таким образом, уродинамическое обследование больных по поводу неудовлетворительных резуль татов оперативного лечения позволило определить причину дизурии, в том числе и недержания мочи. Точная диагностика особенностей и причин на рушения функции нижних мочевых путей у таких больных помогает в выборе адекватной лечебной тактики.
Обсуждение
Наше исследование выявило значительно боль шую роль дисфункции детрузора при неудовлет ворительных результатах оперативного лечения по сравнению с результатами, полученными H. C. Kuo (2002). ГД была выявлена у 46 (62,2%) больных, снижение сократимости — у 26 (35,1%) больных, а сочетание ГД и снижения сократимости детрузо ра — у 19 (25,7%) пациентов. Менее частой при чиной сохранения дизурии, по результатам наше го исследования, была ИВО, диагностированная у 9 (12,3%) пациентов. Мы полагаем, что это связано с особенностями оперативного лечения больных ДГПЖ: больным выполняли как открытую чреспу зырную аденомэктомию, так и трансуретральную резекцию, причем при проведении последней ре зекция аденоматозной ткани проводилось до хи рургической капсулы простаты. Эти обстоятельства способстввовали снижению вероятности рецидива ДГПЖ после оперативного лечения.
Детрузорно-сфинктерная диссинергия не была диагностирована ни у одного из обследованных нами больных с неудовлетворительными результа тами оперативного лечения. Во многом это связано с тем, что детрузорно-сфинктерная диссинергия воз никает у пациентов с нейрогенными расстройства ми мочеиспускания, а всем таким больным в нашей клинике проводят уродинамическое обследование перед операцией. При выявлении сфинктерно детрузорной диссинергии мы назначаем консерва тивное лечение.
Мы, как и H. C. Kuo (2002), P. Zhang и соавт. (2002), T. A. M. Teunissen и соавт. (2004), полагаем, что больным с ургентным и смешанным недержа нием мочи вследствие ГД показана консервативная терапия М-холиноблокаторами. В то же время ис пользование М-холиноблокаторов при гиперактив ности в сочетании со слабой сократимостью детру зора противопоказано, т. к. еще большее снижение сократимости может привести к нарушению оттока мочи из мочевого пузыря. Для лечения таких боль ных предлагаем использовать периферическую сти муляцию n. tibialis posterior.
Заключение
Результаты проведенного уродинамического ис следования показали, что у подавляющего большин ства больных сохранение дизурии после оператив ного лечения ДГПЖ обусловлено гиперактивностью и/или снижением сократимости детрузора. Другим осложнением хирургического лечения является послеоперационное недержание мочи. Оно может быть стрессовым вследствие повреждения наруж ного уретрального сфинктера, ургентным вслед ствие ГД и смешанным. Для установления причины нарушений мочеиспускания после оперативного ле чения по поводу ДГПЖ всем таким больным пока зано комплексное уродинамического обследование, включающее в себя водную и микционную цисто метрию и измерение профиля уретрального давле ния. Только при таком подходе можно установить особенности нарушения функции нижних мочевых путей и истинную причину дизурии, в том числе и недержания мочи, что имеет исключительно важ ное значение для прогноза болезни и определения оптимальной тактики лечения.
Список литературы
1. Лоран О. Б., Вишневский А. Е., Секамова С. М. Ультраструктур ные исследования детрузора у больных с доброкачественной гиперплазией предстательной железы // Урология и нефроло гия. 1996. № 4. С. 27–31.
2. Abrams P. Bladder outlet obstruction index, blader contractility index and bladder voiding efficiency: three simple indices to define bladder voiding function // B. J. U. Int. 1999. Vol. 84. P. 745–750.
3. Abrams P., Cardozo L., Fall M. et al. The standardisation of terminology in lower urinary tract function: report from the Standardisation Sub committee of the International Continence Society // Neurourol. Urodynam. 2002. Vol. 21, № 2. P. 167–178.
4. Chapple C. R., Smith D. The pathophysiological changes in the bladder obstructed by benign prostatic hyperplasia // B. J. U. 1994. Vol. 73. P. 117–123.
5. Kuo H. C. Analysis of the pathophysiology of lower urinary tract symptoms in patients after prostatectomy // Urol. Int. 2002. Vol. 68, № 2. P. 99–104.
6. Parekh A. R., Feng M. I., Kirages D. et al. The role of pelvic floor execises on post-prostatectomy incontinence // J. Urol. 2003. Vol. 170, № 1. P. 130–133.
7. Shafer W. Basic principles and clinical application of advanced analysis of bladder voiding function // Urol. Clin. North Am. 1990. Vol. 17, № 2. P. 553–566.
8. Schafer W, Abrams P, Liao L. et al. Good urodynamic practi ces: uroflowmetry, filling cystometry, and pressure-flow stu dies // Neurourol. Urodyn. 2002. Vol. 21, № 1. P. 261–274.
9. Shaheen A., Quinlan D. Feasibility of open simple prostatectomy with early vascular control // B. J. U. Int. 2004. Vol. 93, № 3. P. 349–352.
10. Tanaka Y., Masumori N., Itoh N. et al. Symptomatic and urody namic improvement by oral distigmine bromide in poor voiders after transurethral resection of the prostate // Urology. 2001. Vol. 57, № 2. P. 270–274.
11. Teunissen T. A. M., de Jonge A., van Weel C. et al. Treating urinary incontinence in the elderly — conservatives measures that work: a systematic review // J. Fam. Pract. 2004. Vol. 53, № 1. P. 21–28.
12. Zhang P., Gao J., Wu Z. Urodynamic analysis of non-improvement after prostatectomy // Chin. Med. J. 2002. Vol. 115, № 7. P. 1093– 1095.
Evaluation of the lower urinary tract dysfunction at patients with unsatisfactory resuits operative treatment benign prostatIc hyperplasia
Amdiy R. E., Giorgobiani T. G.
Summary. The aim of study: to evaluate the reasons of persisting dysuria after operative treatment benign prostatic hyperplasia (BPH). Patients and methods: complex urological evaluation, including urodynamic study, were performed 73 patients (average age 63,4 ± 1,2 years) with persisting lower urinary tract symptoms after operative treatment BPH. Dysuria continued 3,4 ± 0,5 years. Control group consists of 36 BPH patient with absence dysuria after operative treatment BPH. Average age patients of the control group was 64,1 ± 1,2 years. Results: Persisting dysuria after BPH surgery commonly was caused by detrusor pathology: detrusor hyperactivity and impaired contractility. These conditions were diagnosed at 46 (63,0%) and at 26 (35,6%) patients. At 19 (26%) patients based on results urodynamic study were diagnosed this both detrusor hyperactivity and impaired contractility. Infravesical obstruction was less frequent reason for persisting dysuria and was diagnosed at 9 (12,3%) patients. Based on results urodynamic study stress urinary incontinence due to sphincter impairment was diagnosed at 5 incontinent patients and mixed incontinence due to detrusor dysfunction and sphincter impairment was found out at 16 patients. Conclusion: Urodynamic evaluation patients with unsatisfactory results operative treatment BPH allows to find out reason of dysuria, including incontinence. Persisting dysuria was caused by detrusor hyperactivity or/and impaired detrusor contractility at majority patients.
Key words: benign prostatic hyperplasia; urodynamic study; detrusor contractility; incontinence; detrusor overactivity









Комментарии