А.А. Капто1,2, И.В. Виноградов2,3, Р.В. Сулейманов2,3
1 Медицинская академия "Генезис", Москва
2 Кафедра клинической андрологии факультета повышения квалификации медицинских работников медицинского института РУДН, Москва
3 Научно-практический центр репродуктивной и регенеративной медицины, Москва
В настоящее время отсутствует единая точка зрения на диагностику варикоцеле. Традиционно этот диагноз ставится при физикальном осмотре и подтверждается данными цветной допплерэхографии. В клинических центрах, где проводится лечение с помощью антеградной или ретроградной склеротерапии или эмболизации, диагноз должен дополнительно подтверждаться рентгеноконтрастной флебографией [1]. Термография для диагностики варикоцеле начала применяться с 1970 года. Вместе с тем, этот метод диагностики не входит в стандарт обследования пациентов с варикоцеле и в настоящее время практически не используется в России. В настоящем исследовании авторы сделали попытку определить информативность бесконтактной инфракрасной термографии мошонки при диагностике варикоцеле.
МАТЕРИАЛЫ И МЕТОДЫ
С апреля 2017 г. по март 2018 г. нами было обследовано 70 пациентов с входящим диагнозом варикоцеле. Диагноз варикоцеле был верифицирован данными осмотра, скротальной допплерэхографией и бесконтактной инфракрасной термографией мошонки. Ультразвуковое исследование (УЗИ) органов мошонки выполнялось на эхотомоскопе СОНОМЕД-500фирмы ООО «СПЕКТРО-МЕД». Критерием сонографической диагностики варикоцеле было выявление вен 3,5 мм в диаметре или более с обратным венозным кровотоком после проведения пробы Вальсальвы [2]. Термография проводилась с помощью компьютерного медицинского термографа тепловизора ИРТИС-2000 МЕ компании ООО «ИРТИС/IRTIS». По потребительским качествам и техническим параметрам он не уступает известному прибору ТН3106МЕ японской фирмы NEC, который считается лучшим из зарубежных моделей медицинских термографов, а по некоторым параметрам превосходит его. Критерием термографической диагностики варикоцеле было выявление асимметрии температуры кожи мошонки и превышение ее значений более 32,50C [3]. Температура измерялась в проекции семенного канатика, головки придатка яичка, самого яичка и хвоста придатка яичка билатерально.
Статистическая обработка результатов исследования проведена с помощью статистических пакетов «Microso Office», программы«Excel». Достоверность различий результатов, имеющих нормальное распределение, оценивали по критериям Стьюдента, U-критерия Манна Уитни.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Возраст пациентов колебался от 19 до 71 года и в среднем составлял 35,5 лет. При проведении ультразвукового исследования органов мошонки диаметр вен яичка и его придатка после проведения пробы Вальсальвы слева составлял 2,4-6,5 мм (ср. 3,4 мм), справа был 0,0-4,8 мм (ср. 1,9 мм). Ретроградный кровоток слева выявлен у 63 пациентов, справа – у 20. При УЗИ обследовании 70 пациентов с учетом критериев T. Hoekstra, M.A. Witt левостороннее варикоцеле было выявлено у 18 больных (25,7% случаев), двустороннее у 5 (7,1% случаев), правостороннее у 2 пациентов (2,9% случаев). Всего варикоцеле при сонографии было выявлено у 25 пациентов (35,7% случаев). Из тех пациентов, у которых по данным УЗИ органов мошонки было выявлено варикоцеле (25 пациентов), левостороннее варикоцеле встречалось в 72% случаев, двустороннее – в 20% случаев, а правостороннее – в 8% случаев. У 45 пациентов (64,3%) случаев УЗИ органов мошонки при использовании общепринятых критериев диагностики не позволило верифицировать диагноз: «Варикоцеле».
Результаты бесконтактной инфракрасной термографии мошонки представлены в таблице 1.
Таблица 1. Результат бесконтактной инфракрасной термографии мошонки
| Объект | Температура кожи | |||
| Min, 0 С | Max, 0 С | Среднее, 0 С | Средний градиент, 0 С | |
| Семенной канатик слева | 30,4 | 34,7 | 33,1 | 4,3 |
| Семенной канатик справа | 30,0 | 33,7 | 32,0 | 3,7 |
| Головка придатка яичка слева | 29,5 | 34,7 | 32,2 | 5,2 |
| Головка придатка яичка справа | 28,6 | 33,3 | 31,4 | 4,7 |
| Яичко слева | 28,5 | 33,7 | 31,8 | 5,2 |
| Яичко справа | 28,2 | 32,9 | 31,2 | 4,7 |
| Хвост придатка яичка слева | 28,0 | 33,0 | 31,6 | 5,0 |
| Хвост придатка яичка справа | 28,1 | 32,8 | 31,2 | 4,7 |
Анализ полученных данных показал, что наиболее репрезентативной для оценки термической аномалии кожи мошонки было определение температуры в проекции семенного канатика. Градиент температур области семенного канатика (температура семенного канатика слева – температура семенного канатика справа) колебался от 0 до 2,90С и в среднем составлял 1,20С. По данным дистанционной термографии при использовании диагностических критериев Y. Gat и соавт. левостороннее варикоцеле было выявлено у 42 пациентов (60% случаев), двустороннее – у 16 (22,9% случаев), правостороннее у 2 пациентов (2,9% случаев). У 10 больных (14,3% случаев) данных за варикоцеле получено не было (рис. 1).
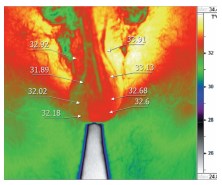
Рис. 1. Бесконтактная инфракрасная термография у пациента Т. 39 лет с левосторонним варикоцеле по данным УЗИ органов мошонки и двусторонним по данным термографии. По данным УЗИ органов мошонки при пробе Вальсальвы диаметр вен слева - 4 мм, рефлюкс определяется слева и не определяется справа. По данным термографии температура кожи проекции левого семенного канатика - 33,9 0С, правого семенного канатика - 32,9 0С. Стрелками указаны области семенного канатика, головки придатка яичка, яичка, хвоста придатка яичка слева и справа
При анализе базы данных нами были получены неожиданные результаты. В ряде случаев при диаметре вен яичка и его придатка при пробе Вальсальвы 2,4-2,6 мм температура кожи ипсилатеральной области семенного канатика составила 32,7-33,9 0С, что достоверно являлось признаком варикоцеле. Вместе с тем, при наличии клинически выраженного варикоцеле с рефлюксом при пробе Вальсальвы и диаметром вен яичка и его придатка 4,6 мм температура кожи ипсилатеральной области семенного канатика равнялась 32,40С. Эти факты побудили нас провести анализ результатов обследования пациентов с минимальными значениями диаметра вен при пробе Вальсальвы (менее 3,5 мм) и температуры кожи области семенного канатика (менее 32,50С) (рис. 2).
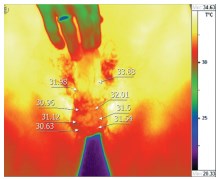
Рис. 2. Бесконтактная инфракрасная термография у пациента Б. 39 лет с отсутствием варикоцеле по данным УЗИ и левосторонним варикоцеле по данным термографии. По данным УЗИ органов мошонки при пробе Вальсальвы диаметр вен слева равен - 2,6 мм, справа - 2,4 мм, рефлюкс слева и справа не определяется. По данным термографии температура кожи проекции левого семенного канатика - 33,90С. Стрелками указаны области семенного канатика, головки придатка яичка, яичка, хвоста придатка яичка слева и справа
Диаметр вен яичка и его придатка при пробе Вальсальвы менее 3,5 мм был выявлен у 49 пациентов и в среднем, составил 3,1 мм (от 2,4 до 3,4 мм). Ретроградный кровоток по венам яичка и его придатка при пробе Вальсальвы был выявлен у 42 пациентов. При этом температура кожи ипсилатеральной области семенного канатика у указанных больных колебалась от 30,4 до 34,7 0С (в среднем 33,0 0С).
Температура кожи области семенного канатика менее 32,50С была выявлена у 12 пациентов, диапазон температур составил от 30,4 до 32,40С (в среднем 31,80С). При этом по данным УЗИ при пробе Вальсальвы рефлюкс был отмечен у 10 пациентов, а диаметр вен яичка и его придатка колебался от 2,4 до 4,6 мм (в среднем 3,2 мм).
Полученные нами данные послужили причиной пересмотра ультразвуковых и термографических критериев диагностики варикоцеле. В качестве новых диагностических параметров выделены следующие:
- температура кожи области семенного канатика равную 30,40 С и более в сочетании с диаметром вен яичка и его придатка при пробе Вальсальвы равным 3,5 мм и более с обязательной констатацией рефлюкса;
- диаметр вен яичка и его придатка при пробе Вальсальвы равный 2,4 мм и более в сочетании с температурой кожи области семенного канатика равной 32,5 0С и более;
- диаметр вен яичка и его придатка при пробе Вальсальвы равный 2,4 мм и более в сочетании с рефлюксом.
Использование новых критериев диагностики позволило нам верифицировать левостороннее варикоцеле у 37 пациентов (52,9%), двустороннее варикоцеле – у 30 (42,9%), правостороннее – у 1 (1,4%) и отсутствие варикоцеле – у 2 пациентов (2,9%). Из тех пациентов, у которых при использовании новых критериев было верифицировано варикоцеле (68 пациентов из 70 обследованных – 97,1%), левостороннее варикоцеле встречалось в 54,4% случаев, двустороннее – в 44,1% случаев, а правостороннее – в 1,5% случаев (рис. 3).
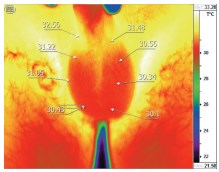
Рис. 3. Бесконтактная инфракрасная термография у пациента П. 31 года с правосторонним варикоцеле. По данным УЗИ органов мошонки при пробе Вальсальвы диаметр вен слева - 2,4 мм, справа - 3,5 мм, рефлюкс определяется справа и не определяется слева. По данным термографии температура кожи проекции правого семенного канатика - 32,60С. Стрелками указаны области семенного канатика, головки придатка яичка, яичка, хвоста придатка яичка слева и справа
ОБСУЖДЕНИЕ
C.A. Wunderlich в 1871 году впервые ввел измерение температуры тела в клиническую практику [4]. Профессор M. Czerny из Франкфурта на Майне в 1928 году получил первое инфракрасное изображение человеческого тела [5].
Инфракрасная термография в медицинских целях начала применяться в Германии в 1952 году. E. Schwamm, J.Reeh в 1953 году разработали первый медицинский инфракрасный термограф с одним детектором для последовательного теплового измерения определенных областей поверхности человеческого тела для диагностических целей [6] (рис. 4).

Рис. 4. Первый медицинский термограф, разработанный E. Schwamm, J. Reeh в 1953 году
Метод был запатентован в нескольких странах, включая США. В 1954 году авторы основали первую медицинскую ассоциацию по термографии, которая в настоящее время носит название «German Society for thermography and Regulation Medicine» (Deutsche Gesellschaft für Thermographie und Regulationsmedizin e.V.).
Первыми публикациями по бесконтактному тепловидению были сообщения R.N. Lawson, посвященные диагностике рака молочной железы [7, 8].
В России первые медицинские тепловизоры появились благодаря разработкам военной техники. Данные работы начались в 50-е годы XX века, а первой открытой публикацией по тепловидению стал доклад М.М. Мирошникова на XV Чтениях им. академика Д.С. Рождественского в 1961 году. Также, наиболее ранние отечественные публикации по применению тепловидения в различных областях медицины принадлежат М.А.Собакину и М.М. Мирошникову [9,10]. Первыми публикациями по термографии в отечественной медицинской литературе были работы Б.В. Петровского и А.Г. Выховской [11,12].
Кабинеты тепловидения в нашей стране появились в 60-х годах XXвека: в 1964 году во Всесоюзном НИИ клинической и экспериментальной хирургии АМН СССР (Москва), в 1964 году – в Государственном оптическом институте им. С.И. Вавилова (Ленинград), в 1969 – в Центральной клинической больнице №1 Министерства путей сообщения и – в Центральном институте усовершенствования врачей (Москва), в 1970 году – в НИИ скорой помощи им. И.И. Джанелидзе (Ленинград). В 1972 году в Ленинграде состоялась Первая Всероссийская конференция «Тепловидение в медицине», на которой были определены учреждения для изучения диагностических возможностей тепловидения.
Термография для диагностики варикоцеле начала применяться с 1970 года. M. Kormano и соавт. при обследовании 10 здоровых мужчин и 14 – с левосторонним варикоцеле в возрасте 20 лет в качестве критерия варикозного расширения вен принимали наличие разницы температур поверхности левой и правой стороны мошонки или паховой области (рис. 5) [13].
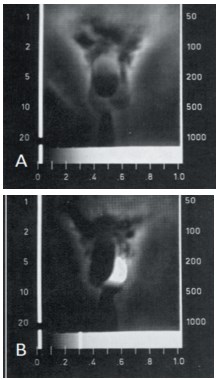
Рис. 5. A - термография мошонки у здорового мужчины, B - у мужчины с варикоцеле 3 стадии [13]
C. Gasser и соавт. по результатам проведения термографии у 60 пациентов считали характерным для варикоцеле наличие разницы температур поверхности левой и правой половины мошонки от 0,5° С до 4° С. При этом, корреляция между результатами термографии и клиническими данными была отмечена у 57 пациентов (рис. 6) [14].
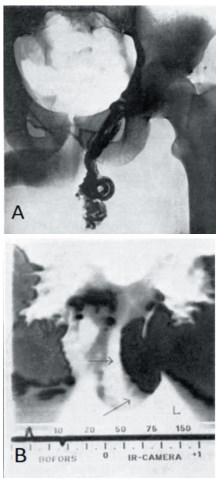
Рис. 6. A - интраоперационная флебография, B - скротальная термография (участок гипертермии черного цвета и обозначен стрелками) у пациента с варикоцеле [14]
F. Comhaire и соавт. при проведении термографии у 110 пациентов в качестве критерия варикозного расширения вен отмечали наличие разницы температур поверхности левой и правой половины мошонки. При этом максимальная разница в температуре между пораженной стороной и симметричной контралатеральной точкой варьировала от 0,5° С до 3° С и более [15].
R. Monteyne, F. Comhaire выполнили скротальную термографию 110 пациентам с бесплодием и сексуальной импотенцией, которые сочетались с варикоцеле. Термография пациентов без варикоцеле характеризовалась следующими признаками: 1) кожа мошонки прохладнее кожи средней части бедра, разница температур больше 3° С; 2) центральная и краниальная части мошонки теплее, чем латеральные стороны; 3) ствол полового члена относительно прохладный, однако его кожа теплее кожи мошонки. Термография пациентов с варикоцеле характеризовалась наличием зон с повышенной температурой. R.Monteyne, F.Comhaire также выделили 2 типа наличия зон гипертермии: тип A – гипертермия всей половины мошонки; тип B – гипертермия, ограниченная верхней частью пораженной половины мошонки (рис. 7) [16].
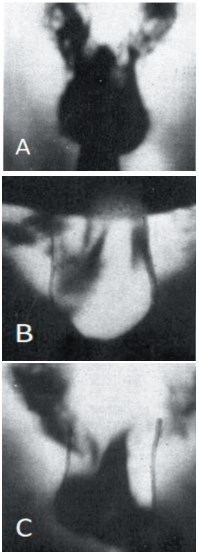
Рис. 7. A - нормальная скротальная термограмма. B - варикоцеле-ассоциированная термограмма тип A, гипертермия всей левой половины мошонки. C - варикоцеле-ассоциированная термограмма тип B, гипертермия верхней части левой половины мошонки [16]
При этом при субклиническом и варикоцеле 1 степени (n=31) тип A – гипертермии встречался у 9, а тип B – у 22 пациентов. При варикоцеле 2 и 3 стадии тип A встречался у 21, а тип B – у 10 пациентов (всего 62 пациента из них с типом A – 30 чел., с типом B – 32 чел.). Также R. Monteyne, F. Comhaire пришли к выводу, что разница температур 10 С или более предполагает постановку диагноза: «Варикоцеле». При этом существует корреляция между клинической стадией варикоцеле и разницей температур. Только у 10 (32%) пациентов из 31 с субклиническим варикоцеле и варикоцеле 1 стадии разница температур кожи мошонки была 30 С и более. Напротив 20 (54%) больных из 31 с варикоцеле 2 и 3 стадии имели разницу температур кожи мошонки 30 С и более.
F. Riedl., W. Stackl при скротальной контактной термографии у 144 пациентов с варикоцеле в возрасте от 13 до 48 лет оценивали положительные результаты исследования по 3 степеням: I степень: незначительный краевой рост температуры на небольшой части мошонки (обычно латерокраниальной); II степень: повышение температуры примерно половины мошонки; III степень: значительное повышение температуры всей мошонки на стороне поражения [17].
B Hamm и соавт. при обследовании и лечении 118 пациентов с варикоцеле в возрасте от 9 до 51 года (ср. 24 года), включая 36 мальчиков до 16 лет, в качестве диагностического критерия при проведении скротальной термографии использовали различную степень температурной ассиметрии между здоровой и пораженной половиной мошонки [18].
J.W. Trum и соавт. при термографическом обследовании 63 инфертильных пациентов с варикоцеле придерживались следующих критериев. Тест был негативным при температуре кожи мошонки распределенной симметрично, и не превышающей 32,5° C. Тест был позитивным при уни- или билатеральном повышении температуры до 32,8° C и более [19].
Y. Gat и соавт. при скротальной контактной термографии у 28 подростков в возрасте от 16 до 18 лет (ср. 17,2 лет) исходили из того, что у здорового мужчины температура кожи мошонки симметрично распределена и не превышает 32,5° C. У пациентов с варикоцеле температура кожи мошонки была выше и колебалась от 32,5° C до 35,3° C. Разность температур кожи мошонки 0,8° C или более, охватывающая по меньшей мере 25% площади одного гемискротума, позволяла заподозрить наличие варикоцеле. Авторы также сравнили температуру мошонки с двух сторон в положении стоя и во время пробы Вальсальвы [20]. В своих последующих работах Y. Gat и соавт. при скротальной контактной термографии у 214 бесплодных мужчин в возрасте от 21 до 48 лет (ср. 33,8 лет) и 286 бесплодных мужчин с варикоцеле в возрасте от 18 до 55 лет (ср. 34,6 лет) в качестве критерия варикоцеле принимали ассиметрию температуры кожи мошонки и ее превышение более 32,5°C [3,21] .
A. Merla и соавт. при обследовании 20 пациентов возрасте 22-32 (ср. 27 лет) лет у 14 выявили варикоцеле 2 стадии и у 6 – 3 стадии. Для 2 стадии варикоцеле при инфракрасной термографии мошонки были характерны температура яичка 32°C, гроздевидного сплетения – 34°C, разница температур между гомологичными контрлатеральными регионами колебалась от 1°C до 2°C. Для 3-й стадии варикоцеле при инфракрасной термографии мошонки были характерны температура яичка 34°C, гроздьевидного сплетения 36°C, разница температур между гомологичными контрлатеральными регионами колебалась от 2°C до 3°C [22].
F.E. Nogueira и соавт. для диагностики варикоцеле при помощи инфракрасной цифровой термографии (Infrared digital telethermography, IDT) рекомендовали использовать критерии, предложенные Y. Gat и соавт. [23].
T. Kulis и соавт. при обследовании 12 пациентов – футболистов в возрасте 15,8-23,7 (ср. 18,2) лет у всех выявили варикоцеле. Критерием постановки диагноза при скротальной инфракрасной цифровой термографии была температура кожи мошонки 34° C и более [24]. Также авторы предложили 5 вариантов интерпретации результатов скротальной инфракрасной термографии (b – bilateral; l – le; r – right): A – билатеральная симметричная скротальная нормотермия; B (Bb,Вl, Br) – наличие умеренной температурной ассиметрии; C (Cb, Cl, Cr) – температурная ассиметрия в проекции гроздьевидного сплетения; D (Db, Dl, Dr) – температурная ассиметрия в проекции гроздьевидного сплетения с частичным распределением на ипсилатеральное яичко; E – полная скротальная гипертермия (рис. 8).
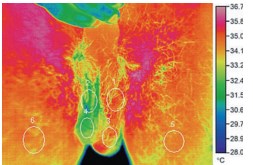
Рис. 8. Скротальная инфракрасная цифровая термография у пациента с левосторонним варикоцеле 3 стадии. Овалами отмечены 6 зон измерения температуры. Изображение соответствет Dl варианту термографии [24]
Ультразвуковая диагностика варикоцеле начала использоваться на десятилетие позднее термографии. В 1983 г. M.K. Wolverson и соавт. при ультразвуковом обследовании 10 пациентов без патологии органов мошонки определили нормальное значение диаметра яичковых вен – от 0,5 мм до 1,5 мм. При обследовании 13 пациентов с клинически определяемым варикоцеле авторы выделили три степени поражения вен мошонки:A– незначительное повреждение сосудов (диаметр вен 2-3 мм); B – повреждение среднего размера (диаметр вен 3-4 мм); C – выраженное варикоцеле (диаметр вен 4-5 мм) [25].
M.D. Rithin и соавт. при ультразвуковом обследовании 21 пациента с клинически определяемым варикоцеле нормальным размером яичковых вен считали их диаметр ≤2 мм [26].
McClure R.D., Hricak H. при ультразвуковом обследовании 50 инфертильных мужчин с варикоцеле определили следующие критерии наличия варикоцеле: число вен должно быть более 3 и, как минимум, одна из них должна иметь диаметр 3 мм [27].
R. Orda и соавт. при ультразвуковом обследовании 18 здоровых мужчин контрольной группы под нормальным размером вен мошонки в положении стоя в расслабленном состоянии принимали их диаметр 0,5-2,5 мм (в среднем 2,2 мм), при пробе Вальсальвы – увеличение диаметра на 0,5-1,0 мм. При ультразвуковом обследовании 20 пациентов с варикоцеле авторы выделили три стадии поражения вен: 1) маленькое варикоцеле (стоя в расслабленном положении диаметр вен 2,5-4,0 мм, при пробе Вальсальвы увеличение на 1,0 мм); 2) среднее варикоцеле (диаметр вен 4,0-5,0 мм, при пробе Вальсальвы увеличение на 1,2-1,5 мм); 3) большое варикоцеле (диаметр вен более 5,0 мм, при пробе Вальсальвы увеличение более чем на 1,5 мм). В среднем при нормальном дыхании в положении стоя диаметр вен мошонки был 4,5 мм. При пробе Вальсальвы средний диаметр увеличивался на 1,2 мм и составлял 5,7 мм [28].
R.L.Jr. Gonda и соавт. при обследовании 19 пациентов с патоспермией определили критерии для ультразвуковой диагностики субклинического варикоцеле: диаметр вен органов мошонки >2 мм [29].
D. Nashan и соавт. при обследовании 141 пациента с варикоцеле и бесплодием полагали, что в норме среднее значения диаметра вен мошонки составляло 2,2±0,3 мм. Расширение вен с увеличением их диаметра более 3 мм подтверждало диагноз «Варикоцеле» [30].
R.D. McClure и соавт. при обследовании 56 бесплодных мужчин в качестве эхографических критериев субклинического и клинически определяемого варикоцеле предложили диаметр вен мошонки 3 мм и более с его увеличением при пробе Вальсальвы или при перемене положения тела из положения лежа в положение стоя [31].
A. Metin и соавт. при ультразвуковом обследовании 50 пациентов при диаметре яичковых вен 5-6 мм пальпировали варикоцеле и констатировали ретроградный кровоток в 100% случаев. При диаметре яичковых вен 3-4 мм варикоцеле пальпировалось в 50% случаев, а ретроградный кровоток определялся в 64,5% случаев. При диаметре яичковых вен 1-2 мм варикоцеле пальпировалось в 16% случаев, а ретроградный кровоток определялся 24% случаев. [32].
E.0. Gerscovich критерием постановки диагноза варикоцеле при ультрасонографии считал диаметр вен гроздевидного сплетения более 2 мм [33].
L.A. Eskew и соавт. при обследовании 168 мужчин клинически определяемое варикоцеле выявили у 18 пациентов, а субклиническое – у 26. При клинически определяемом варикоцеле диаметр вен по данным ультразвукового исследования лежа в спокойном положении был 3,6 мм, лежа при пробе Вальсальвы – 3,9 мм, стоя в спокойном положении – 4,2 мм, стоя при пробе Вальсальвы – 4,5 мм. При субклиническом варикоцеле диаметр вен по данным ультразвукового исследования лежа в спокойном положении был 2,7 мм, лежа при пробе Вальсальвы – 3,0 мм, стоя в спокойном положении – 2,2 мм, стоя при пробе Вальсальвы – 2,9 мм. Таким образом, критерием постановки диагноза «варикоцеле» были диаметр вен больше 3 мм и ретроградный кровоток при пробе Вальсальвы. Средний диаметр яичковых вен у мужчин без варикоцеле был 2,6 ± 0,7 мм [34].
T. Hoekstra, M.A. Witt при обследовании 78 бесплодных мужчин отметили, что обратный кровоток был выявлен во всех венах гроздевидного сплетения с диаметром более 3,5 мм и никогда не встречался при диаметре вен менее 2,5 мм [2].
E. Kocakoc и соавт. в качестве диагностических критериев постановки диагноза варикоцеле предложили: 1) увеличение диаметра вен гроздевидного сплетения более 2 мм, 2) длительность рефлюкса более 1 секунды [35].
R. Mickevicius и соавторы при обследовании 41 пациента с варикоцеле отметили, что стоя в расслабленном состоянии диаметр яичковых вен был 3,3±0,957 мм, стоя при пробе Вальсальвы был 4,0±1,140 мм, лежа в спокойном состоянии был 3,0±0,982 мм и лежа при пробе Вальсальвы был 3,7±1,087 мм [36].
H. Sakamoto и соавт. при обследовании 545 бесплодных мужчин выявили левостороннее варикоцеле у 313 (57,4%), правостороннее – у 4 (0,8%). Диаметр гроздевидного сплетения 3 мм и более был выявлен у 130 (61,5%) пациентов с левосторонним субклиническим варикоцеле. В следнем у пациентов без варикоцеле диаметр вен гроздевидного сплетения был 3,0 ± 1,1 мм, при субклиническом варикоцеле – 3,4 ± 1,0 мм, при варикоцеле 1 стадии был 3,8 ± 1,3 мм, при варикоцеле 2 стадии – 4,2 ± 1,2 мм и при варикоцеле 3 стадии – 5,0 ± 1,6 мм [37].
A. Cina и соавт. при обследовании 145 мужчин без какой либо симптоматики у 77 (53%) выявили варикоцеле. Критерием постановки диагноза «варикоцеле» было выявление диаметра вен мошонки 3,7–3,8 мм. В большинстве случаев у здоровых мужчин диаметр вен мошонки был 2,0–2,8 мм [38].
A. Pilatz и соавторы при обследовании 217 пациентов с варикоцеле (129 – с клинически определяемым варикоцеле и 88 – без клинических проявлений) критерием для постановки диагноза субклинического варикоцеле по данным ультразвукового исследования считал диаметр вен мошонки в покое >2,45 мм и диаметр вен мошонки лежа при пробе Вальсальвы >2,95 мм [39].
Y.S. Kim и соавт. при обследовании 87 пациентов с варикоцеле выдвинули следующие сонографические критерии для диагностики этого заболевания: лежа в расслабленном состоянии в среднем максимальный диаметр вен у здоровых мужчин был 1,2 мм, при варикоцеле – 1,8 мм, 2,1 мм, 2,6 мм (стадии I, II, III, соответственно). При пробе Вальсальвы в положении лежа в среднем максимальный диаметр вен у здоровых мужчин был 1,8 мм, при варикоцеле – 3,0 мм, 3,4 мм, 4,2 мм (стадии I, II, III, соответственно). В положении стоя в расслабленном состоянии в среднем максимальный диаметр вен у здоровых мужчин был 1,8 мм, при варикоцеле – 2,8 мм, 3,3 мм, 3,8 мм (стадии I, II, III, соответственно). При пробе Вальсальвы в положении стоя в среднем максимальный диаметр вен у здоровых мужчин был 2,5 мм, при варикоцеле – 5,0 мм, 5,8 мм, 6,6 мм (стадии I, II, III, соответственно) [40].
Анализ литературы показал, что критерии постановки диагноза «Варикоцеле» при ультразвуковом исследовании мошонки по измерению диаметра яичковых вен колеблются в диапазоне от 1,5 мм до 5,7 мм. Ультразвуковой критерий T. Hoekstra, M.A. Witt (диаметр яичковых вен равен 3,5 мм и более) занимает промежуточное положение в этом диапазоне и по нашим наблюдениям используется для ультразвуковой диагностики варикоцеле наиболее часто.
В результате проведенного исследования нами были получены три типа данных, которые мы решили оценить по репрезентативности и по локализации выявленного варикоцеле:
1) данные УЗИ обследования используя критерии T. Hoekstra, M.A. Witt. Выявление вен 3,5 мм в диаметре или больше с обратным венозным кровотоком после проведения пробы Вальсальвы;
2) данные дистанционной термографии при использовании диагностических критериев Y. Gat и соавт. Выявление ассиметрии температуры кожи мошонки и превышение ее значений более 32,50C;
3) данные, полученные в результате использования нами новых ультразвуковых и термографических критериев диагностики варикоцеле:
- температура кожи области семенного канатика равную и более 30,40С в сочетании с диаметром вен яичка и его придатка при пробе Вальсальвы равным 3,5 мм и более с обязательной констатацией рефлюкса;
- диаметр вен яичка и его придатка при пробе Вальсальвы равный 2,4 мм и более в сочетании с температурой кожи области семенного канатика равной и более 32,50С;
- диаметр вен яичка и его придатка при пробе Вальсальвы равный 2,4 мм и более в сочетании с рефлюксом.
Таблица 2. Сравнительная оценка репрезентативности различных методик диагностики варикоцеле, n=70
| Варикоцеле | Методика | ||
| УЗИ: диаметр вен яичка и его придатка ≥ 3,5 мм + рефлюкс | Термография: t ≥ 32,50 C + ассиметрия контрлатеральных зон | Новые критерии | |
| Нет | 45 | 10 | 2 |
| Левостороннее | 18 | 45 | 37 |
| Двустороннее | 5 | 16 | 30 |
| Правостороннее | 2 | 2 | 1 |
Проведенный нами анализ показал то, что выполнение традиционного УЗИ органов мошонки обладает значительно меньшей репрезентативностью, чем проведение бесконтактной инфракрасной термографии мошонки при диагностике варикоцеле. Проведение только скротальной допплерэхографии не позволило выявить наличие варикоцеле в 64,3% случаев. Таким образом, пациенты, у которых варикоцеле не было диагностировано, при наличии патоспермии велись бы как больные с «идиопатической патоспермией». Вместе с тем, имеются данные о том, что нарушения сперматогенеза при субклиническом и невыраженном варикоцеле встречаются чаще, чем при варикоцеле 2-й и 3-й стадии. В 1994 году А.А. Капто показал, что у 127 пациентов с варикоцеле в возрасте от 16 до 44 лет (в среднем 28,9) патоспермия была выявлена у 107 больных, при этом у 45 – с субклиническим варикоцеле, у 33 – с первой стадией, у 21 – со второй и у 8 – с третьей стадией варикоцеле. Нарушение сперматогенеза и бесплодие было выявлено в 97,8% случаев субклинического варикоцеле, в 82,9% случаев варикоцеле 1 стадии, в 65,6% случаев – 2 стадии и в 57,1% случаев – варикоцеле 3 стадии [41]. Также обращает на себя внимание высокая распространенность двустороннего варикоцеле, диагностика которого только при помощи УЗИ органов мошонки является не достаточной. По данным скротальной допплерографии двустороннее варикоцеле выявлялось в 20% случаев, по данным термографии мошонки – в 27% случаев, а при использовании предложенных нами новых критериев диагностики – в 44,1% случаев.
ВЫВОДЫ
- Бесконтактная инфракрасная термография мошонки является высокоэффективным не инвазивным методом диагностики варикоцеле, информативность которого значительно превышает традиционное в таких случаях УЗИ органов мошонки.
- Наиболее достоверным для оценки термической аномалии кожи мошонки является определение температуры в проекции семенного канатика;
- Двустороннее варикоцеле имеет большую распространенность в отличие от общепринятой точки зрения;
- В связи с высокой частотой двустороннего варикоцеле градиент температур зон левой и правой половин мошонки нельзя использовать в качестве значимого диагностического критерия для этой патологии.
ЛИТЕРАТУРА
- EAU Guidelines. Edn. presented at the EAU Annual Congress Copenhagen 2018. ISBN 978-94-92671-01-1. URL: http://uroweb.org/ guideline/male-infertility/. Ссылка активна на 24.05.2018.
- Hoekstra T,Witt MA. The correlation of internalspermatic vein palpability with ultrasonographic diameter and reversal of venous flow.J Urol 1995; 153: 82-84. DOI: https://doi.org/10.1097/00005392-199501000-00029.
- Gat Y, Bachar GN, Zukerman Z, Belenky A, Gornish M. Varicocele: a bilateral disease. Fertil Steril 2004;81(2):424-429.DOI:https://doi.org/10.1016/ j.fertnstert.2003.08.010.
- Wunderlich CA. On the temperature in disease: A manual of medical thermometry. Leipzig 1871. р. 503. URL: https://ia801407.us.archive.org/24/ items/ontemperaturein01wundgoog/ontemperaturein01wundgoog.pdf. Ссылка активна на 24.05.2018.
- Czerny M. Über Photographie im Ultraroten 25. Physik 53, 1929, 1. DOI: https://doi.org/10.1007/BF01339378.
- Schwamm E, Reeh J. Die Ultrarotstrahlung des Menschen und seine Molekularspektroskopie. Hippokrates 24 (1953), 737-742.
- Lawson RN. Implications of surface temperatures in the diagnosis of breast cancer. Canad Med Assoc J 1956;75(4): 309-310.
- Lawson RN. ermography – a New Tool in the Investigation of breast lesions. Canad Serv Med J 1957;13(8): 517-524.
- Собакин М.А., Мирошников М.М., Трапезников Ю.И., Андреев Л.В. Опыт применения инфракрасного сканирующего радиометра для исследования динамики излучения организма человека. Биологическая и медицинская электроника 1963;(5):29-33.
- Мирошников М.М. Новое направление инфракрасной техники – тепловидение. Труды Гос. оптич. ин-та 1965, Т.29, вып.158, С. 30-63.
- Петровский Б.В., Зарецкий В.В., Выховская А.Г., Дерковский М.М. Термография в хирургической практике. Хирургия 1966;(9):3-34.
- Выховская А.Г. Термография в дифференциальной диагностике термооблитерирующих заболеваний сосудов конечностей. Клиническая медицина 1966;(10):27-31.
- Kormano M, Kahanpaa K, Svinhufvud U, Tahti E. ermography of varicocele. Fertil Steril 1970;21(7):558-564.
- Gasser C, Strassi R, Pokieser H. Thermogramm des Hodens und Spermiogramm.Andrologia 1973;(5):127-131. DOI: https://doi.org/10.1111/ j.1439-0272.1973.tb00343.x.
- Comhaire F, Monteyne R, Kunnen M. Value of scrotal thermography as cornparedwith selective retrograde venography ofthe internalspermatic vein for the diagnosis of“subclinical” vanicocele. Fertil Stenil 1976; (27):694-698.
- Monteyne R, Comhaire F. e thermographic characteristics of varicocele: an analysis of 65 positive registrations. Br J Urol 1978;(50):118–20.
- Riedl F, Stackl W. Contact thermography in the diagnosis of vanicocele. In: Vanicocele and male infertility. [Jecht EW, Zeitler E, eds.] Berlin: Springer 1982; 73-77. DOI: https://doi.org/10.1007/978-3-642-68066-3_13.
- Hamm B, Fobbe F, Sorensen R. Varicoceles: combined sonography and thermography in diagnosis and post therapeutic evaluation. Radiology 1986;(160): 419–424. DOI: 10.1148/radiology.160.2.3523594.
- Trum JW, Gubler FM, Laan R, van der Veen F. The value of palpation, varicoscreen contact thermography and colour Doppler ultrasound in the diagnosis of varicocele. Hum Reprod 1996;11:1232–5.
- Gat Y, Zukerman ZV, Bachar GN, Feldberg DO, Gornish M. Adolescent varicocele: is it a unilateral disease? Urology 2003;62(4):742-6. DOI: https://doi.org/10.1016/S0090-4295(03)00793-3.
- Gat Y, Bachar GN, Zukerman Z, Belenky A, Gorenish M. Physical examination may missthe diagnosis of bilateral varicocele: a comparative study of 4 diagnostic modalities. J Urol 2004;172(4 Pt 1):1414-7.
- Merla A, Ledda A, Di Donato L, Romani GL. Assessment of the effects of varicocelectomy on the thermoregulatory control of the scrotum. Fertil Steril 2004;81:471–2. DOI: https://doi.org/10.1016/ j.fertnstert.2003.07.018.
- Nogueira FE, Medeiros FdC, Barroso LVdS, Miranda EdP, de Castro JD, Filho FHAM. Infrared digital telethermography: a new method for early detection of varicocele. Fertil Steril 2009;92:361–2.
- Kulis T, Kolaric D, Karlovic K, Knezevic M, Antonini S, Kastelan Z. Scrotal infrared digital thermography in assessment of varicocele – pilot study to assess diagnostic criteria. Andrologia 2012;44:780–5. DOI: 10.1111/j.1439-0272.2011.01265.x.
- Wolverson MK, Houttuin E, Heiberg E, Sundaram M, Gregory J. Highresolution real-time sonography of scrotal varicocele. Am J Roentgenol 1983; 141: 775–779.]. DOI: 10.2214/ajr.141.4.775.
- Rifkin MD, Foy PM, Kurtz AB, Pasto ME, Goldberg BB. The role of diagnostic ultrasonography in varicocele evaluation. J Ultrasound Med 1983; 2: 271–275.]. https://doi.org/10.7863/jum.1983.2.6.271.
- McClureRD,HricakH. Scrotal ultrasound in the infertile man: Detection of subclinical unilateral and bilateral varicoceles. J Urol 1986; 135:711-715. DOI: https://doi.org/10.1016/S0022-5347(17)45827-7.
- Orda R, Sayfan J, Manor H, Witz E, Sofer Y. Related Articles, Diagnosis of varicocele and postoperative evaluation using inguinal ultrasonography. Ann Surg 1987; 206: 99–101.
- Gonda RLJr, Karo JJ, Forte RA, O’Donnell KT. Diagnosis of subclinical varicocele in infertility. Am J Roentgenol 1987; 148:71–75. PMID: 3024475. DOI: http://dx.doi.org/10.2214/ajr.148.1.71.
- NashanD,BehreHM,GrunertJH,NieschlagE.Diagnostic value ofscrotal sonography in infertile men:report on 658 cases.Andrologia 1990; 22:387-395. DOI: https://doi.org/10.1111/j.1439-0272.1990.tb02013.x.
- McClure RD, Khoo D, Jarvi K, Hricak H. Subclinical varicocele: the effectiveness of varicocelectomy. J Urol 1991;145:789–791. DOI: https://doi.org/10.1016/S0022-5347(17)38452-5.
- Metin A, Bulut O, Temizkan M. The relationship between the left spermatic vein diameter measured by ultrasound and palpated varicocele and Doppler ultrasound findings. Int Urol Nephrol 1991;23(1):65-8. DOI: https://doi.org/10.1007/BF02549730.
- Gerscovich EO. High-Resolution Ultrasonography in the Diagnosis of Scrota1 Pathology I. Normal Scrotum and Benign Disease. J Clin Ultrasound 1993. 21(6):355-373.
- Eskew LA, Watson NE, Wolfman N, Bechtold R, Scharling E, Jarow JP. Ultrasonographic diagnosis of varicoceles. Fertil Steril 1993; 60: 693–697. DOI: https://doi.org/10.1016/S0015-0282(16)56224-4.
- Kocakoc E, Serhatlioglu S, Kiris A, Bozgeyik Z, Ozdemir H, Bodakci MN. Color doppler sonographic evaluation of inter-relations between diameter, reflux and flow volume of testicular veins in varicocele. Eur J Radiol 2003. 47(3):251-256. DOI: https://doi.org/10.1016/ S0720-048X(02)00182-1.
- Mickevicius R, Zilaitiene B, Zdanavicius R. The influence of antegrade scrotal sclerotherapy on the diameter of the spermatic cord veinsin menwith varicocele. Medicina (Kaunas, Lithuania) 2004, 40(5):423-428.
- Sakamoto H, Saito K, Shichizyo T, Ishikawa K, Igarashi A, Yoshida H. Color Doppler ultrasonography as a routine clinical examination in male infertility. Int J Urol 2006;13: 1073–1078. DOI: https://doi.org/10.1111/ j.1442-2042.2006.01499.x.
- Cina A, Minnetti M, Pirronti T, Vittoria Spampinato M, Canade A, Oliva G. Sonographic quantitative evaluation of scrotal veins in healthy subjects: normative values and implications for the diagnosis of varicocele. Eur Urol 2006;50(2):345–350. DOI: https://doi.org/10.1016/ j.eururo.2006.02.055.
- Pilatz A, Altinkilic B, Köhler E. Color Doppler ultrasound imaging in varicoceles: is the venous diameter sufficient for predicting clinical and subclinical varicocele? World J Urol 2011;29(5):645-50. DOI: 10.1007/ s00345-011-0701-4.
- Kim YS, Kim SK, Cho IC, Min SK. Efficacy of scrotal Doppler ultrasonography with the Valsalva maneuver, standing position, and restingValsalva ratio for varicocele diagnosis. Korean J Urol 2015;56:144-149.
- Капто А.А. Диагностика и оперативное лечение бесплодия при субклиническом варикоцеле: дис.... канд. мед. наук. М., 1994, 167с. URL: http://medical-diss.com/medicina/diagnostika-i-operativnoe-lechenie-besplodiya-pri-subklinicheskom-varikotsele. Ссылка активна на 24.05.2018.
Статья опубликована в журнале"Экспериментальная и клиническая урология" №2 2018, стр. 57-65









Комментарии